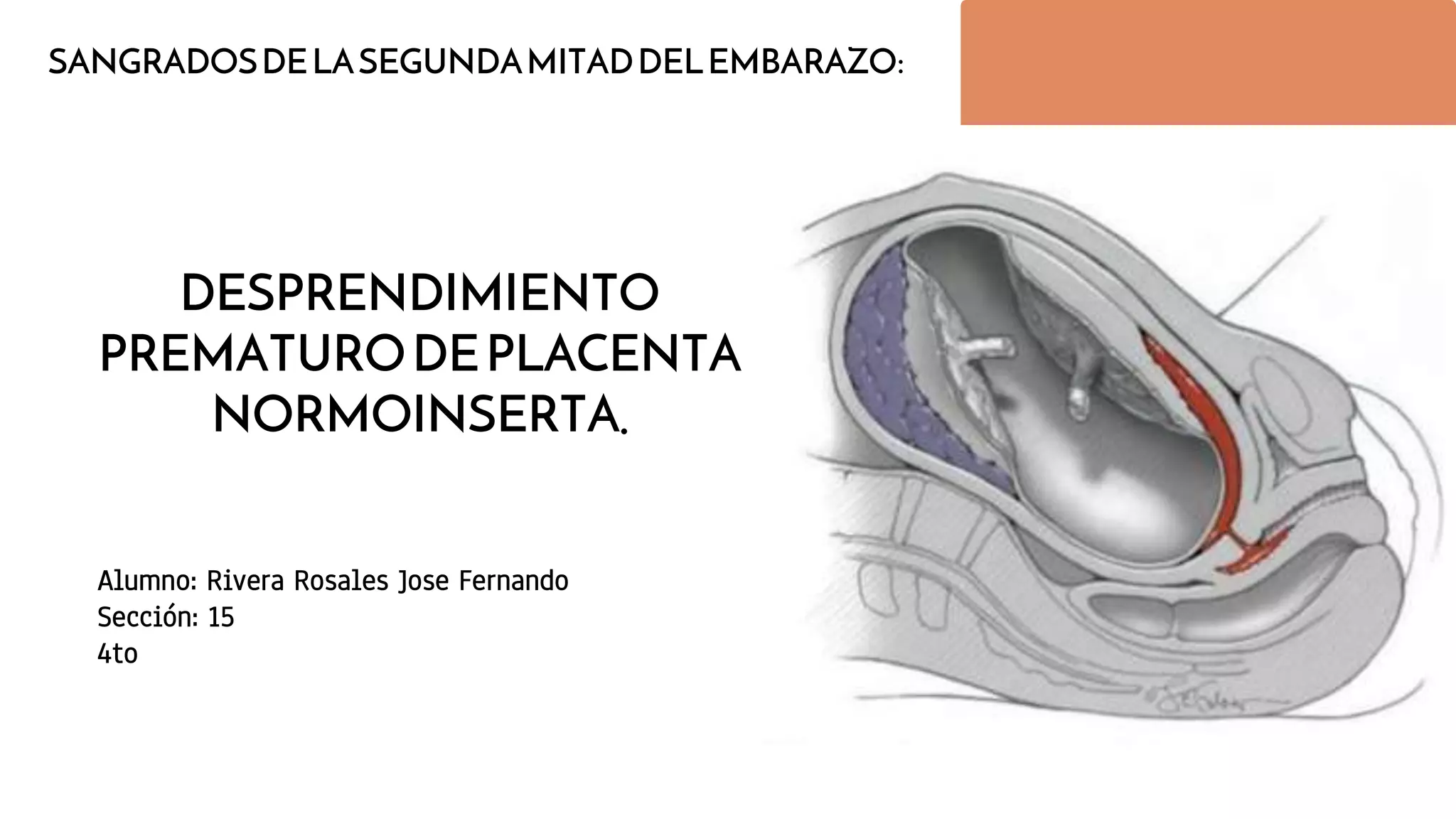
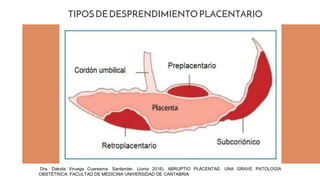
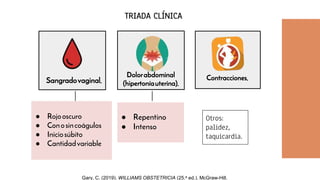
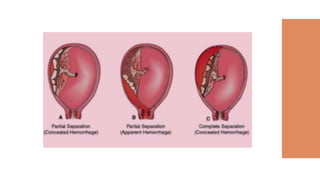
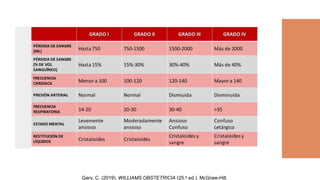
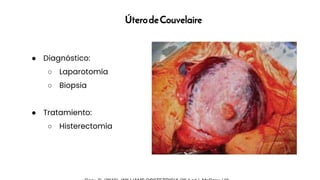
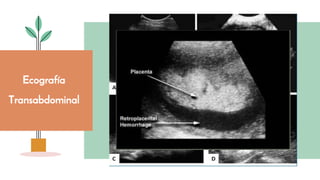
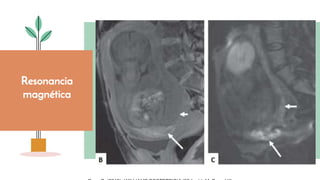
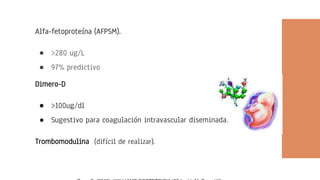
El documento aborda el desprendimiento prematuro de placenta, una condición crítica que puede ocurrir después de las 20 semanas de gestación, con una alta incidencia y factores de riesgo como la edad materna y el tabaquismo. Presenta síntomas como sangrado vaginal intenso y dolor abdominal, y discute su diagnóstico, manejo y complicaciones asociadas, incluyendo riesgo de muerte fetal y coagulopatía. Se enfatiza la importancia de la intervención oportuna y del manejo adecuado del estado materno y fetal en casos de desprendimiento grave.