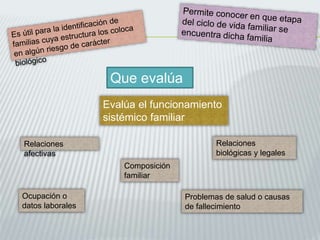
Este documento presenta una guía sobre cómo realizar una entrevista psicológica. Explica las fases iniciales de la entrevista como recibir al paciente, el saludo, dónde sentarlo y hacerle preguntas iniciales. También cubre temas como escuchar activamente, aceptar al paciente, tomar notas y hacer diferentes tipos de preguntas. El documento proporciona consejos sobre la comunicación verbal y no verbal durante toda la entrevista.