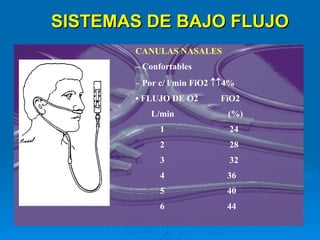
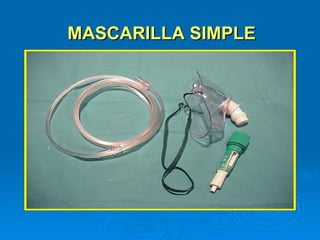
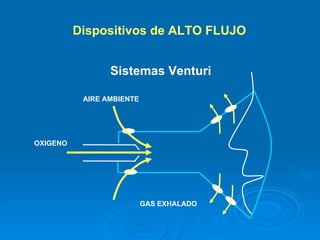
El documento proporciona información sobre oxigenoterapia. La oxigenoterapia implica administrar oxígeno a concentraciones mayores que el 21% del aire para tratar o prevenir la hipoxia. Existen sistemas de bajo y alto flujo para administrar oxígeno. Los sistemas de alto flujo como las máscaras Venturi permiten controlar la fracción de oxígeno inspirado de forma constante.