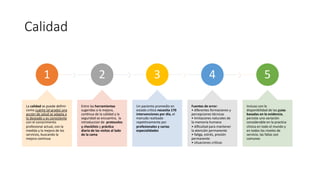
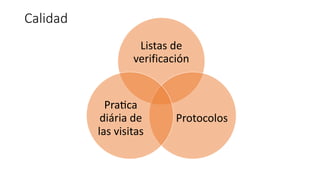
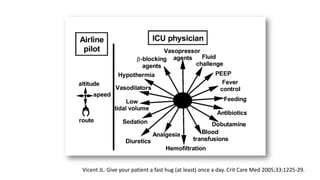
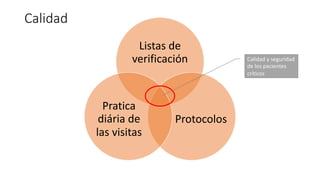
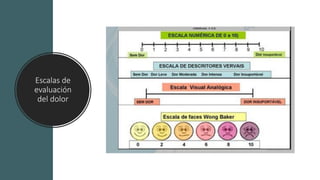
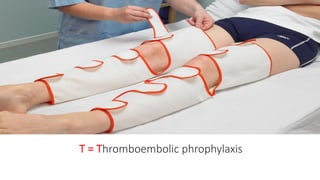
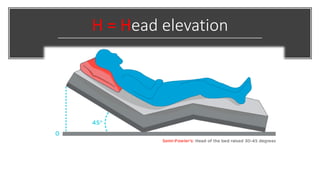
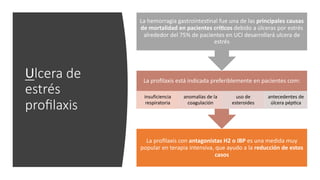
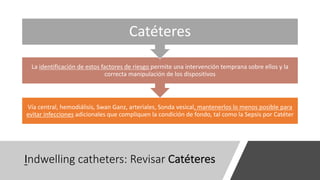
El documento presenta la importancia de implementar el enfoque 'fast hugs bid' en la atención de pacientes críticos, una mnemotecnia que ayuda a cubrir intervenciones esenciales diariamente. Se discuten las ventajas y desventajas de los protocolos y listas de verificación, enfatizando que estas herramientas pueden mejorar la calidad y seguridad del cuidado en unidades de terapia intensiva. Concluir que el uso sistemático de esta estrategia fomenta el trabajo en equipo y puede reducir la mortalidad en pacientes críticos.