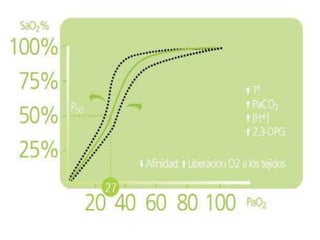
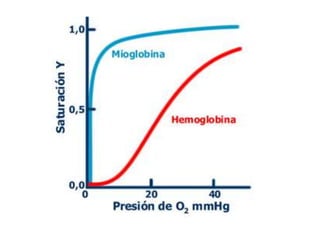
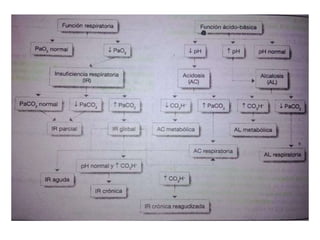
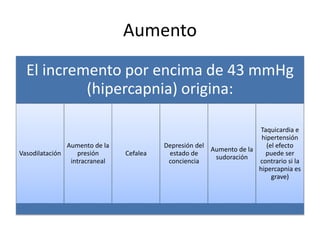
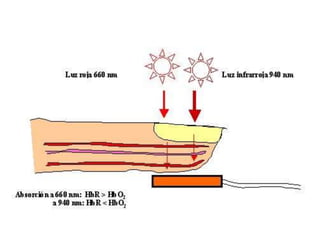
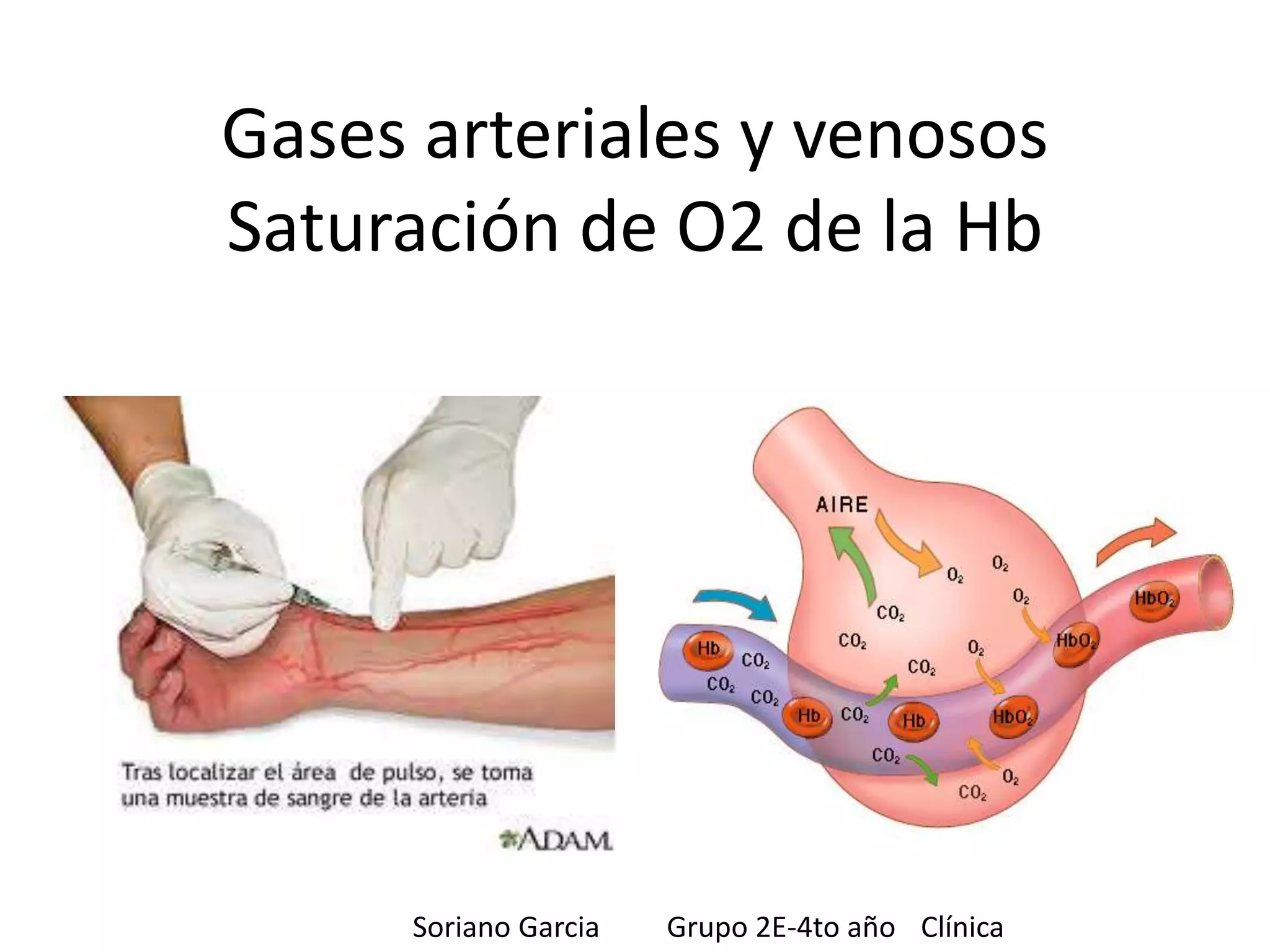
El documento proporciona información sobre la gasometría arterial y venosa y la pulsioximetría. Explica que la gasometría arterial evalúa la función respiratoria y el equilibrio ácido-base a través de parámetros como la PaO2, PaCO2 y el pH. La gasometría venosa puede usarse como alternativa para evaluar alteraciones del equilibrio ácido-base. La pulsioximetría mide rápidamente la saturación de oxígeno de la hemoglobina.



![• Contenido O2 arterial = (0.0031 x PaO2) +
(1.34 x [Hb] x SaO2)
• El trasporte de CO2 es diferente. Tan sólo un
7% del CO2 va disuelto en plasma. El resto se
distribuye del siguiente modo: 70% en forma
de anión bicarbonato y un 20-30% en forma
de carbaminohemoglobina.](https://image.slidesharecdn.com/01gasesarterialesyvenosos-150913221229-lva1-app6891/85/gases-arteriales-y-venosos-5-320.jpg)