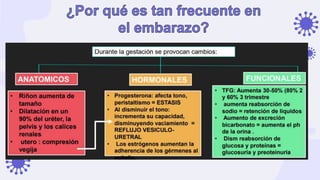
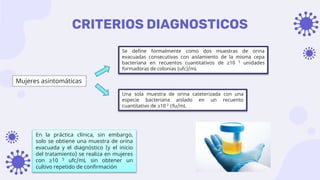
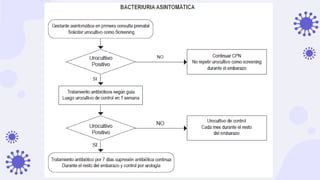
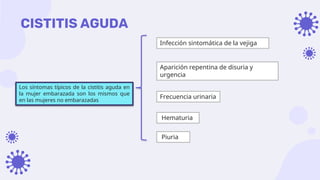
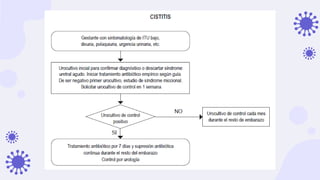
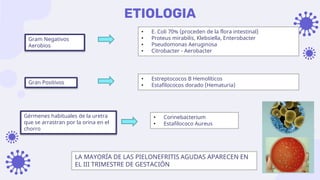
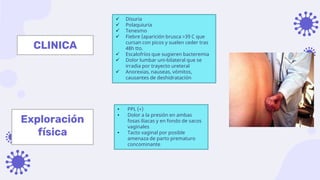
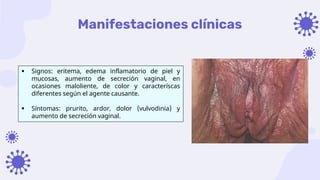
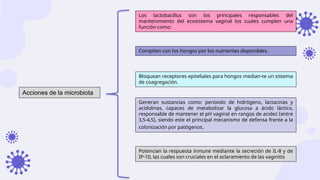
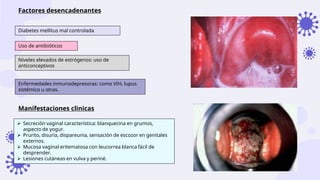
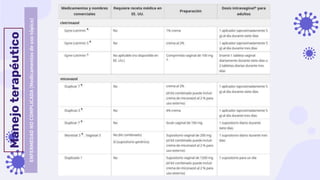
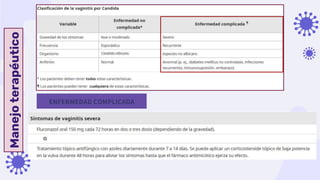
Este documento discute la epidemiología, etiología, manifestaciones clínicas y tratamiento de la vulvovaginitis en mujeres embarazadas. La vulvovaginitis es común durante el embarazo y puede ser causada por varios agentes infecciosos o irritantes. Los síntomas incluyen prurito, ardor y secreción vaginal anormal. El tratamiento depende del agente causante identificado mediante examen.



























![CANDIDIASIS VULVOVAGINAL RECURRENTE
DEFINICIÓN: 3+ episodios de infección sintomática en un año
CAUSAS:
- Recaída de un reservorio vaginal persistente de organismos.
- Reinfección endógena con cepas idénticas de C. albicans susceptibles
- Raro: Una nueva cepa de Candida es responsable de la infección
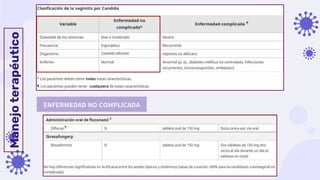
TRATAMIENTO:
- Inducción con fluconazol 150 mg cada 72 horas, seguida de mantenimiento con fluconazol 150 mg 1 vez por
semana durante 6 meses.
- No fluconazol:
- 10-14 días de un azol tópico o un azol oral alternativo (Ej. Itraconazol), seguido de una terapia tópica de
mantenimiento durante 6 meses (Ej. Clotrimazol 200 mg [Ej. 10 g. de crema vaginal al 2%] dos veces por
semana.
- Óvulo vaginal 500 mg, 1 vez por semana](https://image.slidesharecdn.com/ituyvaginitis-230517042733-c63fa882/85/ITU-y-vaginitis-pptx-42-320.jpg)
