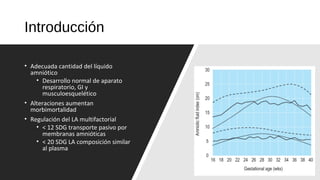
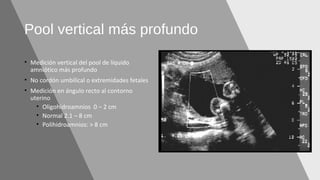
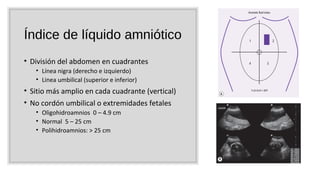
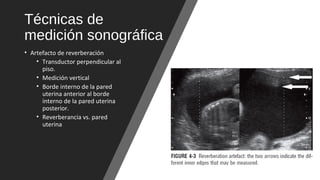
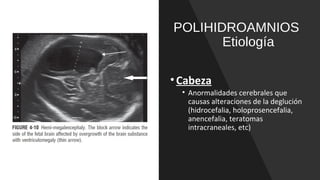
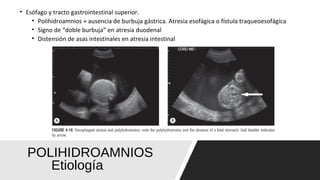
El documento describe el líquido amniótico, incluyendo su producción, cuantificación y alteraciones. El líquido amniótico se produce principalmente por la excreción urinaria fetal y la deglución fetal. Se puede cuantificar de forma directa e indirecta mediante ultrasonido. La oligohidroamnios y la polihidroamnios son alteraciones que se definen y evalúan mediante ultrasonido, y tienen diversas causas y complicaciones potenciales.