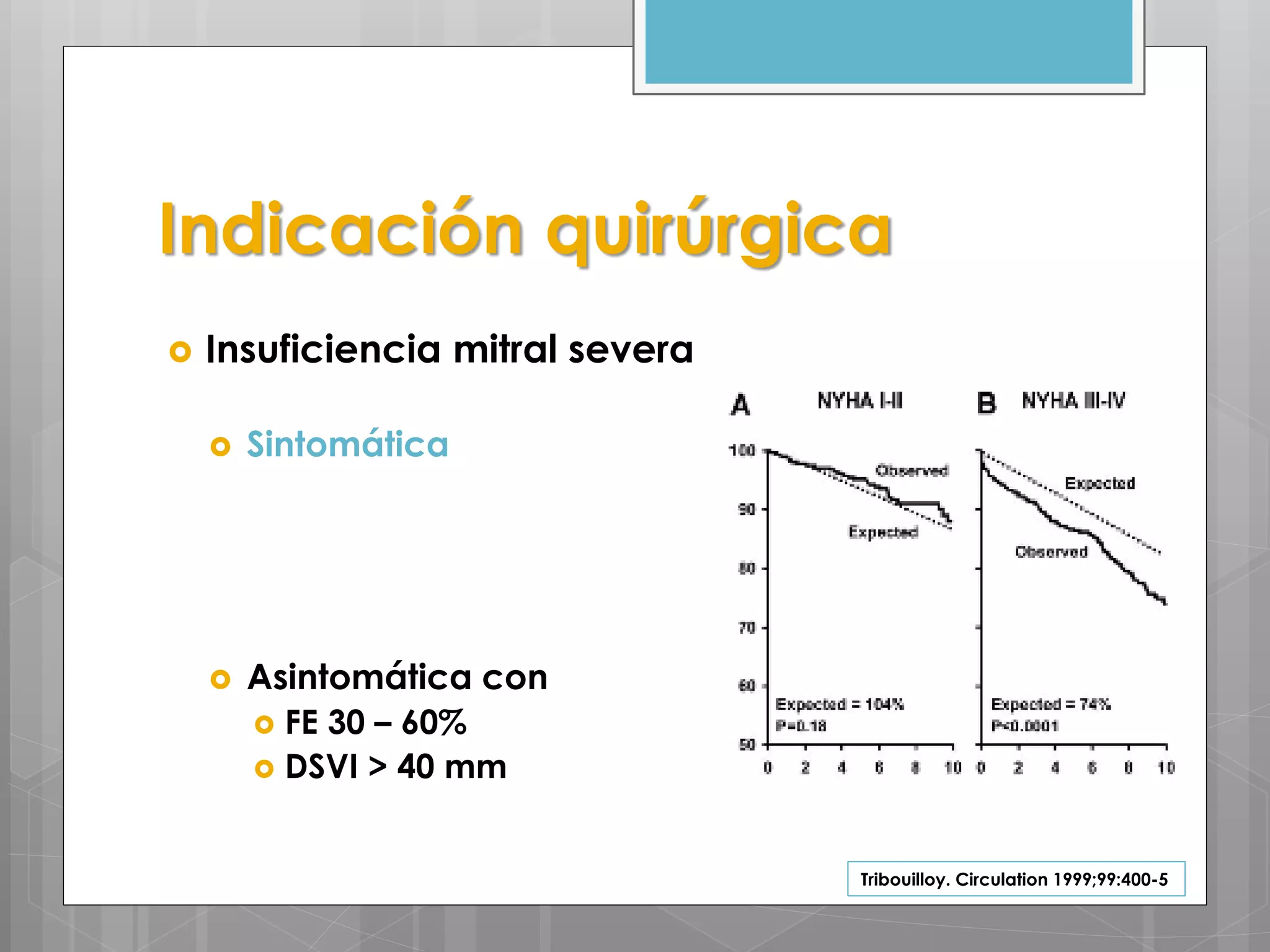
Este documento describe la anatomía funcional de la válvula mitral, incluyendo su estructura de soporte y los segmentos septal y lateral. También resume las guías de la ESC de 2012 para el manejo de la valvulopatía mitral y describe brevemente la estenosis y la insuficiencia mitral, incluyendo su clasificación, evaluación y tratamiento.