scribd.vdownloaders.com_anatomia-y-fisiologia-del-utero.pptx
- 1. A NATO M Í A Y F I S IO L O G Í A D E L Ú T E R O Dr. Rafael Herrera Dra. Gabriela Garrido Residentes de 1er. Año Postgrado de Anestesiología y reanimación
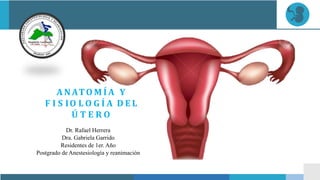
- 2. ÚTERO • Es un órgano hueco y fibromuscular. • Situado: vejiga y el recto • Se divide en dos porciones • • Cuerpo (muscular) Cuello uterino (fibrosa)
- 3. • Es el mayor órgano del aparato reproductor femenino. • Tiene la capacidad de albergar vida durante el periodo de gestación. • Esta conformado por una serie de estructuras especializadas para la reproducción de los seres vivos , y adoptados para crear embriones de la especie en reproducción.
- 4. MATRIZ • Esta ubicado en la parte inferior ventral de la mujer, anterior al recto e intestino y posterior a la vejiga se encuentra la bolsa uterina o espacio uterino. El cuello se ubica subperitonealmente y consta de una porción que se proyecta dentro de la vagina y una parte fija en el parametrio. El canal cervical tiene dos orificios: el orificio interno del istmo y el orificio externo hacia la vagina El istmo es un pasaje estrecho de aproximadamente 1 cm de largo que conecta el cuello uterino y el cuerpo. El cuerpo se encuentra intraperitonealmente y tiene una luz en "triángulo" a través del cual se conecta con el istmo y ambas trompa de Falopio. La base del útero es llamada fondo. Anatomicamente puede ser dividido en cuatro segmentos: Cuerpo Fundus Istmo Cuello uterino
- 5. DIMENSIÓN Y PESO • La forma, el peso y las dimensiones del útero varían según la paridad y la estimulación estrogénica. • Nulípara: de 6 a 7 cm de largo y 4 cm de ancho. • Peso: 40 a 50 gr • Multipara: de 7 a 8 cm de largo y 4 cm de ancho. • Peso: 60 a 70 gr
- 6. Medidas normales • Longitudinal 7.5 a 8 cm • Anchura 5 cm • Antero posterior 3 a 4 cm MEDIDAS DESPUES DE LAGESTACION • En las primíparas aumenta 1 cm en cada medida • En las multíparas 2 cm en cada medida MEDIDAS DEPENDIENDO DELAFASE DE DESARROLLO • Durante la infancia y en la posmenopausia el cuerpo que el cuello tienen casi la misma longitud • En la edad fértil el cuerpo del útero mide 2/3 partes y el cérvix 1/3 parte • Prepuberal 2 a 3 cm de longitud • Posmenopausia 6 cm x 3cm x 2 cm longitudinal transversal anteroposterior
- 7. • Formado por • Capa externa perimetrio • Capa media miometrio • Capa interna: endometrio
- 8. HISTOLOGÍA PERIMETRIO Serosa (peritoneo) Adventicia MIOMETRIO Musculo liso dispuesto Longitudinal externa, circular media, interna. ENDOMETRIO Mucosa
- 9. ELEMENTOS DE FIJACIÓN • Ligamentos del útero. • El útero está sostenido en su posición por 6 ligamentos, tres a cada lado: • Ligamentos anchos • Ligamentos redondos • Ligamentos úterosacros
- 10. LIGAMENTOS ANCHOS • Es un pliegue del peritoneo que cae sobre el útero. • Discurre desde la pared lateral de la pelvis hacia el útero y sirve de sostén de las vías de conducción para los órganos genitales internos y vejiga. • Se divide en: • Mesosalpinix • Mesovario • Mesometrio
- 12. LIGAMENTO CARDINAL O CERVICALTRANSVERSO • Lo constituyen haces de tejido conectivo que discurren desde la pared pelviana al cuello del útero de manera transversa • Es el denominado paracervix.
- 13. IRRIGACIÓN Sistema arterial • Arteria uterina • Ovarica • vaginal • Arterias arqueadas • Arcuatas • Radiales • Basales • Helicoidales
- 14. INERVACIÓN • Deriva del plexo utero vaginal, este plexo sacro es uno de los plexos pélvicos que se extienden desde el plexo hipogástrico inferior hasta las vísceras de la pelvis.
- 15. SISTEMAS LINFÁTICOS Plexo venoso uterino V ena cava inferior V ena renal izquierda
- 16. FUNCIONES DEL ÚTERO • Recibir al cigoto para su implantación y nutrición, por medio de vasos sanguíneos. • Formación y protección en el crecimiento del embrión. • Desarrollo del feto • Producción del ciclo menstrual • Destinado a abrigar la concepción y sus anexos desde su anidación hasta el nacimiento, hecho este fundamental para la preservación de la especie humana. • Dar nutrientes al embrión y al feto • Contribuir con la expulsión de feto cuando llega al nacimiento
- 17. • Su funcionameinto depende de lo que pueda ensancharse, de acuerdo a la función que va a cumplir, si va a albergar un feto o si solo formará la capa del endometrio que después será vaciada mediante la menstruación.
- 18. • El epitelio cilíndrico esta formado de glándulas con estroma especializado. capas • El endomentrio sufre alteraciones hormonales ciclincas con descamación de las superficiales y regenracion posterior a partir de la capa basal, de localización mas profunda.
- 19. EL ÚTERO EN LA INFANCIA • Entre las 6ª y la 12ª semanas de vida, los canales de Muller se funden y se tunelizan originando el utero y el cérvix uterino. • El canal endocervica completa su desarrollo en las 30/31ª semanas • El cérvix, aunque en continuidad con el cuerpo uteriono, posee individualidad funcional, histológica y patológica.
- 21. • En la pubertad la secreción de las gonadotropinas hipofisiares es estimulada intermitentemente por la GnRh y modulada por la secreción esteroidea y peptídica del ovario. • El estradiol controla la liberación de gonadotropinas hipofisiarias a través de mecanismos de retroalimentación negativa y positiva.
- 22. • Los primeros ciclos menstruales, hasta los 15 o 16 años, son generalmente irregulares y anovulatorios. Posteriormente el eje hipotálamohipofisiario adquiere madurez funcional, determinando ciclos ovulatorios. • La actividad de los esteroides ováricos promueve modificaciones regulares en el endometrio, más específicamente en los componentes epitelial, estromal y vascular, de tal forma que permite su datación fidedigna.
- 23. FASE PROLIFERATIVA • Se caracteriza por crecimiento mitótico y progresivo de la capa funcional, buscando la implantación del embrión, que se procesa en respuesta a los niveles circulantes crecientes de estrógeno.
- 24. FASE SECRETORA • La ovulación ocurre 14 días antes de la menstruación. • Observamos en la luz glandular productos de secreción eosinofílicos ricos en proteínas. Las glándulas forman vacuolas conteniendo glucógeno. • En el 7º día después de la ovulación la actividad secretora es máxima, estando el endometrio adecuadamente preparado para implantación del blastocisto
- 25. • En el periodo de 48 horas antes de la menstruación ocurre invasión de leucocitos, y esta infiltración leucocitaria significa la caída estromal, denotando el inicio de la descamación del endometrio.
- 26. MENSTRUACIÓN • Está caracterizada por la disociación de células estromales debida a la quiebra del esqueleto reticular, a la congestión vascular difusa, al colapso glandular, a las infinitas células inflamatorias y a la hemorragia en el intersticio
- 27. MENOPAUSIA • Con la disminución de la secreción ovárica de estrógeno, se observa involución uterina, siendo más acentuada en el cuerpo. • Algunas mujeres son asintomáticas, otras experimentan signos y síntomas resultantes de la hipoestrogenemia, tales como: sofocación, alteraciones cutáneas, depresión, irritabilidad y alteración de los trofismos vaginal y uretral.
- 28. • El impacto hormonal en el cérvix uterino existe desde la vida intrauterina con repercusiones en su embriogénesis, en el nacimiento, en la época de la menarquia y de la adolescencia, durante el propio ciclo menstrual, en el embarazo, con el uso de anticoncepción hormonal en el climaterio
- 29. •GRACIAS
Notas del editor
- El útero, también conocido como la matriz de la mujer o vientre, es un órgano muscular hueco de unos 8 cm de largo ubicado en la pelvis femenina, en disposición dorsocraneal sobre la vejiga. Consta de varias porciones anatómicas, como el cuello, istmo y cuerpo.
- En la mayoría de las mujeres, el cuerpo está inclinado hacia adelante contra el cuello uterino en el istmo (anteflexión) mientras que el eje del cuello del útero se encuentra inclinado hacia la vagina (anteversión). La forma y tamaño sin embargo puede variar dependiendo de la edad, número de embarazos y estado hormonal. El útero está rodeado por tejido conectivo circundante (parametrio). El peritoneo cubre al útero casi completamente (a excepción de la parte ventral del cérvix) formando dos recesos: ventralmente, el saco vesicouterino y dorsalmente, el saco rectouterino (saco de Douglas).
- El endometrio (membrana mucosa uterina) está cubierto por epitelio cilíndrico simple (lamina epithelialis) y contiene numerosas glándulas tubulares. Es seguido por una capa de tejido conectivo abundante en células (lamina propria). Existe una transición a epitelio escamoso no queratinizado en esta porción (unión escamocolumnar). Fisiológicamente el endometrio está dividido en la capa funcional (stratum functionale) y la capa basal (stratum basale). El miometrio (musculatura uterina) comprende un complejo de tres capas de músculo liso que son microscópicamente difíciles de separar (de dentro hacia afuera): La capa subvascular es bastante delgada y participa principalmente en el sellado de las trompas y la separación del endometrio durante el ciclo menstrual. La capa vascular es bastante fuerte, está bien perfundida y corre alrededor del útero como una red. Desempeña un papel importante durante el parto. La capa supravascular es nuevamente una capa delgada de fibras musculares que se cruzan y estabilizan la pared uterina. El perimetrio es igual al peritoneo y está rodeado por una fina capa de tejido conectivo (tela subserosa). En las áreas que no poseen no hay serosa sino adventicia.
- Mientras que los ligamentos ancho y redondo del útero se unen al cuerpo del útero, hay otros tres ligamentos que se unen al segundo componente del útero, el cuello uterino. Se trata de los ligamentos pubocervical, cervical transverso y uterosacro.
- Hay dos, uno a cada lado del útero, compuestos por una capa doble de peritoneo y se extienden desde ambos lados del útero hacia las paredes laterales y el piso de la pelvis, donde se continúan con el peritoneo parietal, manteniendo al útero en su sitio. El mesosálpinx es la porción superior del ligamento ancho y también su borde libre. Se une superiormente a la tuba uterina y posteroinferiormente al mesoovario. El mesosálpinx envuelve y suspende la tuba uterina dentro de la cavidad pélvica. Además, encierra la anastomosis entre los vasos uterinos y ovarianos. El mesoovario es la extensión posterior del ligamento ancho, que contiene al ovario. Se une al hilio del ovario, llevando los vasos y nervios ovarianos. El mesometrio es la porción inferior y más grande del ligamento ancho. Se extiende desde el piso pélvico hasta el ligamento del ovario y el cuerpo del útero. Este envuelve a la arteria uterina, al ligamento suspensorio del ovario y a la porción proximal del ligamento redondo del útero.
- El ligamento redondo del útero es el remanente del gubernáculo ovárico. Esta estructura participa en el descenso de los ovarios durante el desarrollo embrionario desde la pared abdominal posterior. Hay dos en total, cada uno se extiende desde la región superolateral de la cavidad uterina o cuerno del útero, a través del ligamento ancho, y luego entra en el conducto inguinal mediante el anillo inguinal profundo, para terminar en el tejido conectivo del labio mayor de la vulva en el periné.
- las arterias uterinas (rama de la arteria ilíaca interna). Una rama viaja dentro del ligamento ancho del útero hasta la región cercana al hilio del ovario, donde forma una anastomosis con las ramas uterinas de la arteria ovárica (rama de la aorta abdominal). La segunda rama irriga al cuello y se anastomosa con varias ramas de la arteria vaginal. Areterias arcuatas: La arteria uterina también emite varias ramas perforantes dentro de la pared del útero que forman dos sistemas circundantes alrededor del útero llamados arterias arcuatas posterior y anterior. La sangre venosa drena a través del plexo venoso uterino en la vena ilíaca interna.
- Los nervios derivan del plexo hipogástrico inferior. La inervación simpática se origina de los segmentos espinales T12 y L1. la inervación parasimpática es proporcionada por los segmentos espinales S2 a S4. Todos los vasos y nervios corren a través de los ligamentos anchos del útero (ligamentum latum uteri), una amplia duplicación del peritoneo que conecta la pared lateral del útero con la pared pélvica.
- Los vasos linfáticos drenan la linfa del cuerpo y el cuello del útero hacia los ganglios linfáticos ilíacos (externos e internos), así como los ganglios linfáticos obturatrices. A su vez, el fondo es drenado hacia los ganglios linfáticos paraaórticos.