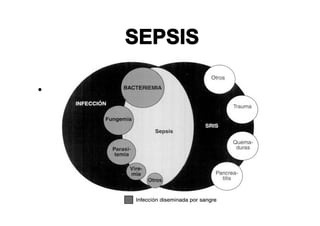
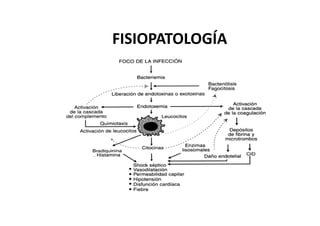
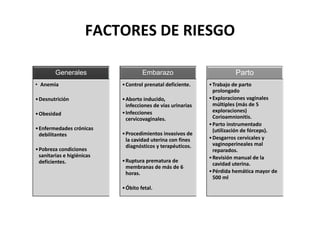
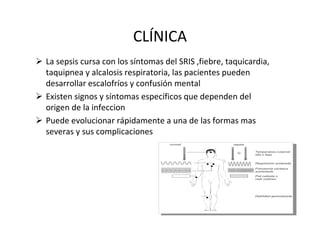
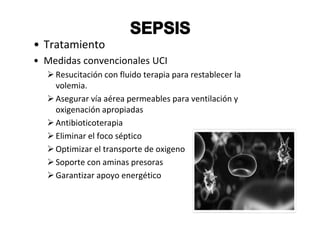
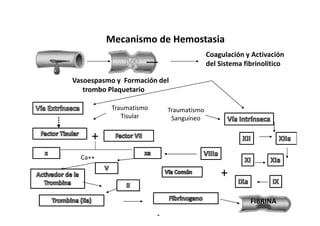
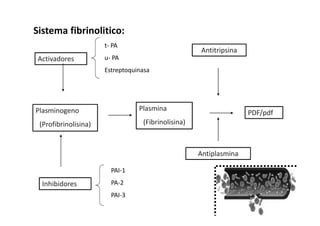
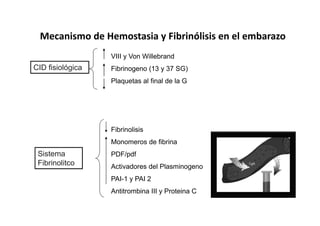
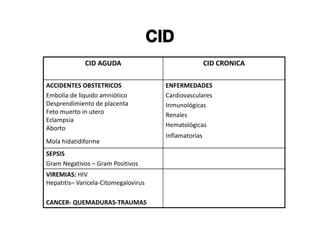
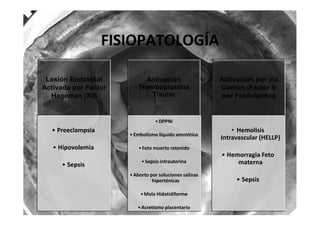
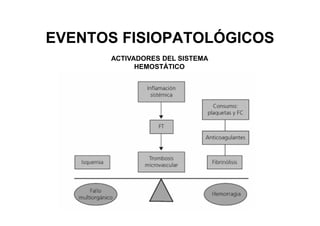
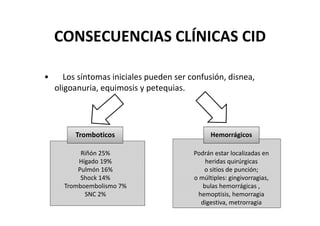
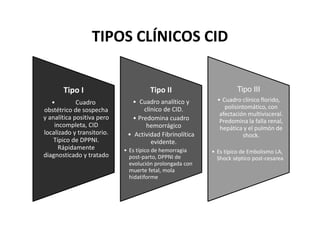
Este documento trata sobre sepsis y coagulación intravascular diseminada (CID) en el embarazo. Explica que la sepsis es una respuesta inflamatoria sistémica a una infección que puede evolucionar a shock séptico o fallo multiorgánico. La CID es una alteración de la coagulación que puede ocurrir durante eventos obstétricos como preeclampsia o sepsis. Describe la fisiopatología, factores de riesgo, signos y síntomas, diagnóstico y tratamiento de ambas condiciones.