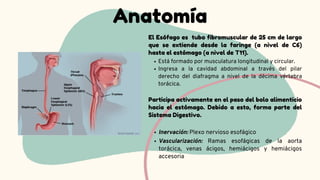
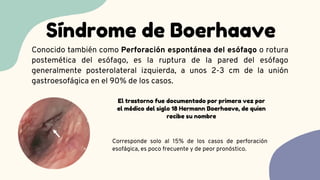
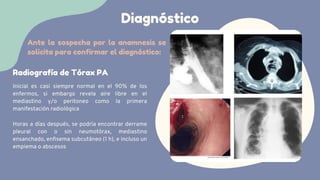
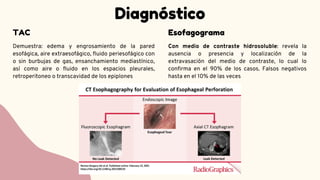
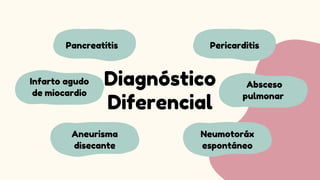
El síndrome de Boerhaave es una perforación espontánea del esófago, comúnmente asociada a vómitos forzosos y caracterizada por una alta tasa de mortalidad debido a la tardanza en el diagnóstico. La presentación clínica incluye dolor torácico, vómitos y signos de enfisema subcutáneo, siendo el diagnóstico confirmable a través de estudios de imagen. El manejo oportuno es crucial y puede incluir tratamiento conservador o quirúrgico, dependiendo de la gravedad de la perforación.