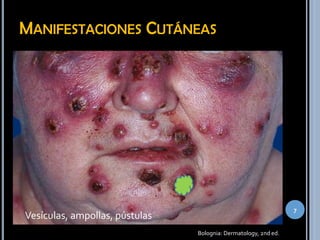
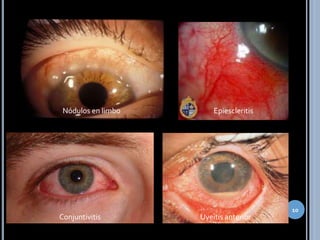
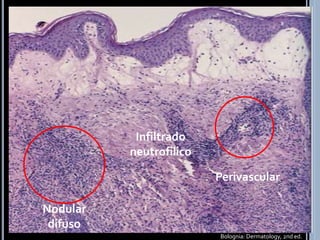
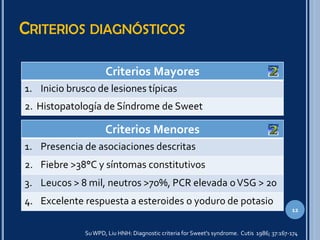
El síndrome de Sweet es una dermatosis neutrofílica caracterizada por pápulas eritematosas dolorosas que crecen y coalescen en placas de superficie irregular. Se presenta más comúnmente en mujeres de 30-60 años y se asocia con infecciones, neoplasias y fármacos. El diagnóstico requiere hallazgos cutáneos típicos e infiltrado neutrofílico perivascular y nodular en biopsia de piel. Los esteroides son el tratamiento principal, aunque también se usan yoduro