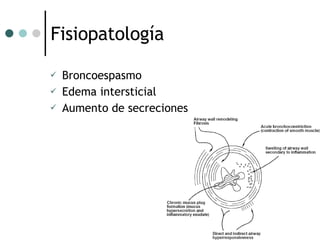
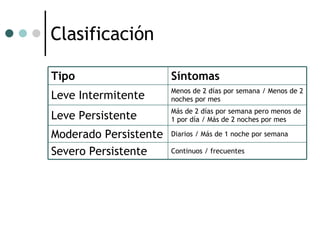
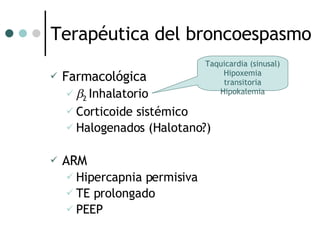
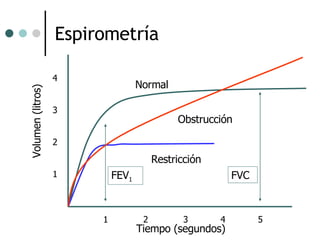
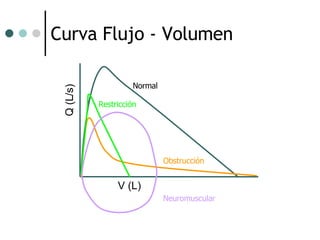
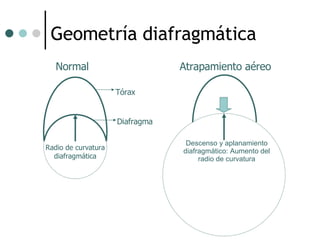
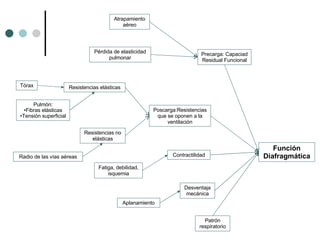
El documento habla sobre la terapéutica del broncoespasmo en quirófano. Describe que el 10% de la población general padece asma y que la administración continua de agonistas beta-2 inhalatorios es el tratamiento más efectivo para la reversión del broncoespasmo. También recomienda considerar corticoides sistémicos y estrategias como la hipercapnia permisiva durante la cirugía en pacientes asmáticos.