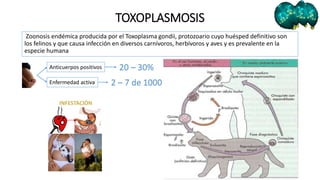
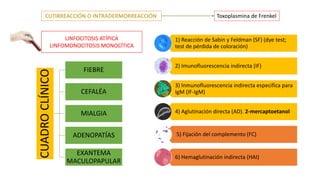
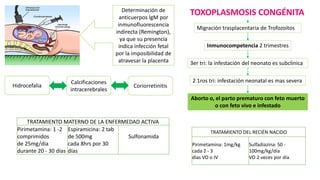
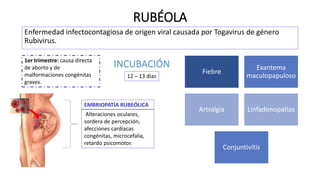
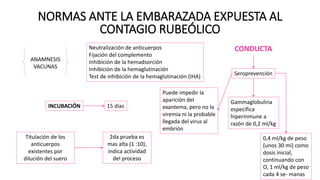
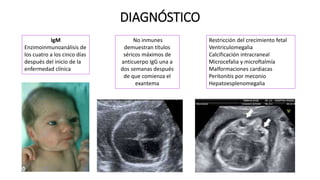
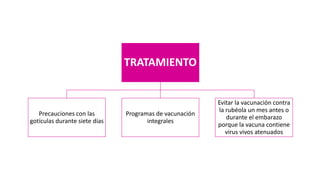
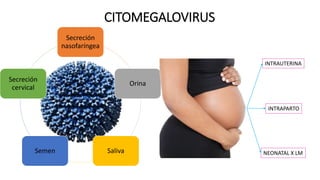
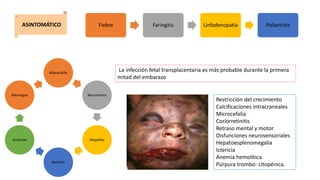
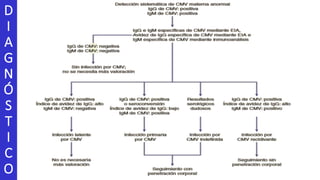
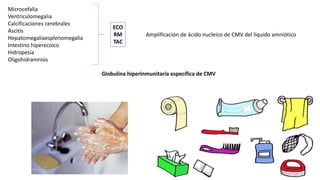
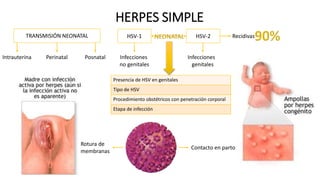
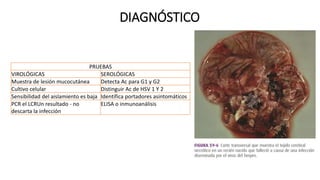
Este documento describe varias infecciones que pueden afectar a las mujeres embarazadas, incluyendo toxoplasmosis, rubéola, citomegalovirus y herpes simple. Explica los síntomas, formas de diagnóstico y tratamiento de cada infección. También cubre los riesgos que estas infecciones pueden representar para el feto y posibles consecuencias de contraerlas durante el embarazo.