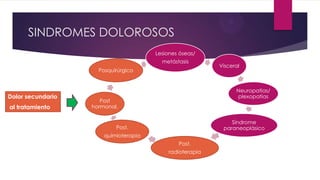
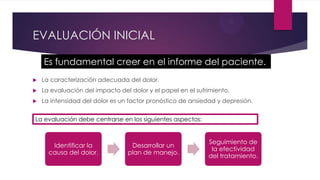
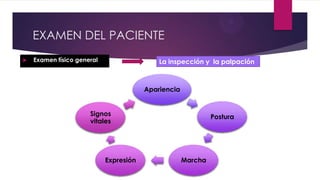
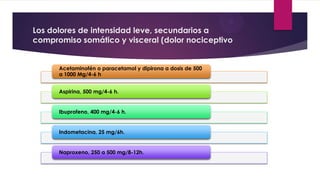
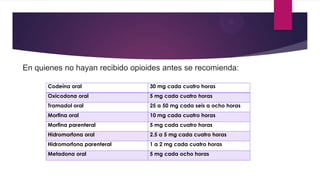
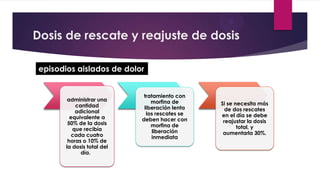
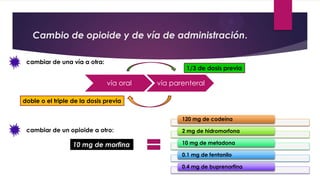
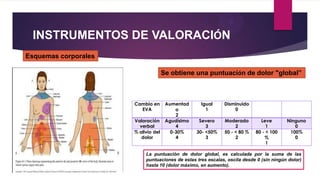
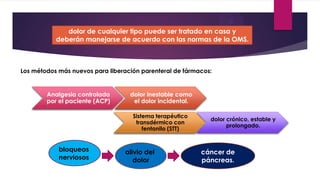
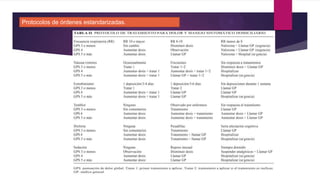
Este documento presenta información sobre la evaluación y el tratamiento del dolor oncológico. Aproximadamente el 90% de los pacientes con cáncer experimentan dolor durante su enfermedad. El dolor puede ser agudo o crónico y puede deberse a lesiones óseas, metástasis, cirugía, tratamiento o síndromes paraneoplásicos. La evaluación incluye escalas de dolor, exámenes físicos y psicosociales para identificar la causa del dolor y desarrollar un plan de tratamiento. Los analgés