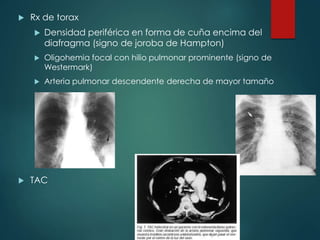
La tromboembolia pulmonar (TEP) es la obstrucción de arterias pulmonares por un trombo proveniente del sistema venoso, con alta mortalidad y difícil diagnóstico. Las manifestaciones clínicas son inespecíficas y dependen de la presencia de factores de riesgo, como la inmovilización y antecedentes de TEP. El tratamiento incluye anticoagulantes y se debe considerar la posibilidad de complicaciones como la hipertensión pulmonar.