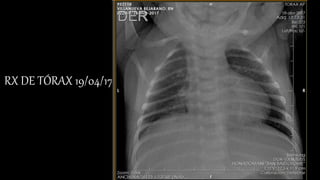
Este documento describe el caso de una mujer de 26 años que dio a luz a un recién nacido de 39 semanas que presentó síntomas de tuberculosis congénita como fiebre, tos seca y respiración rápida. La madre había estado recibiendo tratamiento para tuberculosis durante el embarazo. El recién nacido fue tratado con isoniazida como profilaxis para la tuberculosis congénita, pero persistió con vómitos, por lo que se sospechó de una posible neumonía.