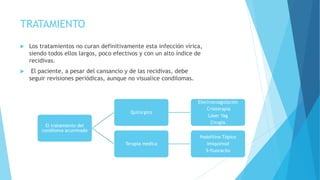
El VPH es la infección de transmisión sexual más común que causa verrugas genitales y lesiones. Los serotipos 6, 11, 16 y 18 son los más prevalentes y los serotipos 16 y 18 están asociados con cáncer cervical y de otros órganos genitales. El diagnóstico se realiza mediante examen físico e histopatología y el tratamiento incluye terapias médicas como imiquimod, crioterapia y cirugía. Las vacunas contra VPH ayudan a prevenir infecciones y cáncer