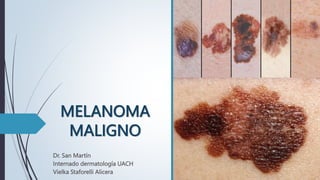
MELANOMA MALIGNO.pptx
- 1. MELANOMA MALIGNO Dr. San Martín Internado dermatología UACH Vielka Staforelli Alicera
- 2. Hoja de ruta Generalidades Epidemiología Factores de riesgo Tipos clínicos patológicos Manifestaciones clínicas Diagnósticos diferenciales Diagnóstico Estudio Tratamiento Pronóstico Conclusión Caso clínico Manejo médico general
- 3. Generalidades • Es un cáncer originado en los melanocitos. • Localización: piel (95%), mucosas, retina, ojos, tracto gastrointestinal y leptomeninges. • Muy agresivo, alta capacidad de producir metástasis. • Ha triplicado su incidencia
- 4. Epidemiología • 2.5% de todos los canceres a nivel mundial. • 1-2% de las muertes por cáncer • 3.1/100.000 hombres y 2.8/100.000 mujeres al año. • Corresponde aprox. al 10% de los cáncer de piel. • Principal causa de muerte de cáncer de piel.
- 5. Factores de riesgo o Antecedentes familiares y/o personales de melanoma o Nevos melanocíticos preexistentes (un 20% de un nevo preexistente) o Fototipo 1 y 2 o Número de nevos >50 y presencia de nevos atípicos o Exposición a rayos UV-A y B o Inmunosupresión
- 6. Manifestaciones clínicas 1. Características clínicas: lesión pigmentada de superficie y patrón pigmentario irregular. 2. Historia clínica de cambio (95%): forma, color, tamaño. 3. Melanomas: - 75% de novo - 25% nevo preexistente. 4. Pesquisa MM: ABCDE
- 7. “Tipos clínicos patológicos” Melanoma de extensión superficial (70%) Melanoma nodular (15-30%) Melanoma de tipo lentigo maligno (10- 15%) Melanoma lentiginoso acral (5- 10%)
- 8. Melanoma de extensión superficial • Edad: 4ta a 5ta década • Localización: + frecuente en zonas foto expuestas. Tronco en hombres, piernas en mujeres. • Se asocia más frecuentemente a nevo preexistente. • Diagnóstico diferencial: nevo atípico, nevo común, queratosis seborreica, CBC. • Su sospecha y extirpación precoz es fundamental. CLÍNICA: Mácula aplanada o leve* solevantada, +variaciones de color que incluyen distintas tonalidad de negro y café. Fase inicial de crecimiento horizontal o radial (dura meses o años). Fase posterior de crecimiento vertical o invasión en profundidad. Zonas despigmentadas indican regresión. Fase de crecimiento rápido aparición de un nódulo o pápula. Manejo: extirpación de lesión con 2 mm de margen lateral y hasta el subcutáneo. Sentido del drenaje linfático. Biopsia.
- 9. Melanoma nodular (15- 30%) • Edad: 5ta y sexta década. • Sexo: hombres > mujeres • Localización: + frecuente en tórax, cabeza y cuello. • Es el tipo de melanoma más agresivo y de gran crecimiento. • Extensión: metástasis vía linfática o sanguínea • Diagnóstico diferencial: Amelanóticos (5%): angiomas, carcinoma basocelular, carcinoma de células de Merckel,, granuloma piógeno. Pigmentadas: nevo azul, carcinoma basocelular pigmentado, nevo spitz pigmentado. CLÍNICA: lesión nodular o polipoídea, uniforme, de bordes bien definidos. Coloración azul-oscura a marrón-rojiza. - Sin hiperpigmentación circundante. Crecimiento rápido en profundidad.
- 10. Melanoma lentiginoso acral (5-10%) • Edad: 7ma década. • Localización: en orden: plantas, palmas y aparato ungueal. • Diagnóstico diferencial: verruga plantar, hematoma, nevo. CLÍNICA: Mácula lentiginosa de color pardo a negro. Bordes irregulares. Puede rodear lesión tumoral invasiva central elevada.
- 11. Melanoma lentigo maligno (10-15%) • Edad: 7ma y 8va década. • Localización: + frecuente en cara, cuero cabelludo, orejas. • Sólo 3% asociado a nevo preexistente. • Diagnóstico diferencial: lentigo solar, queratosis actínicas pigmentadas, queratosis seborreicas planas, carcinoma basocelular pigmentado superficial. CLÍNICA: lesiones inicialmente aplanadas, asimétricas con distintos tonos. Crecimiento lento, Áreas de regresión central. Nódulo central que refleja el inicio, de la fase de crecimiento vertical, exclusivamente radial. Lentigo maligno: MM in situ
- 12. Diagnósticos diferenciales Nevos melanocíticos Lentigo simple Nevus bulbar Lesiones melanocíticas azul reed - El nevo spitz pigmentado (reed): existencia de una variedad de melanoma spitzoide. - El nevus azul presenta un riesgo bajo de desarrollar un MM, sin embargo puede presentar "metástasis benignas" a ganglios regionales. - Nevo recurrente: simil a MM residual o un MM con recidiva local. Nevus recurrentes tienden a tener un crecimiento simétrico y centrífugo del pigmento desde el centro de la cicatriz. Por su parte los MM recurrentes tienden a tener hiperpigmentación periférica
- 13. Queratosis seborreica pigmentada Carcinoma basocelular pigmentado Lesiones no melanocíticas epidérmicas Queratitis actínica pigmentada - Cuando son muy pigmentadas o de superficie lisa, como se observan en el subtipo histológico "acantótico“ - Cuando se inflaman o cuando presentan una regresión de tipo liquenoide.. La dermatoscopia es muy característica y en la mayoría de los casos es posible diferenciarlo del MM. - Lesión premaligna, por potencial de transformarse en un carcinoma espinocelular. - Su diferenciación clínica o mediante dermatoscopia de la variante lentigo maligno del MM es a veces imposible
- 14. hemorragia subungueal hemorragia subcornea Lesiones no melanocíticas vasculares Angioma trombosado - Algunas lesiones vasculares pueden presentar tonalidades oscuras simulando un MM - A la dermatoscopia estas lesiones son fácilmente diferenciables de un MM. En la hemorragia subungueal, a pesar de su fácil diferenciación del MM, no se debe olvidar que ocasionalmente los MM pueden tener hemorragias subungueales agregadas
- 15. Lesiones no melanocíticas vasculares hemangioma Granuloma telangectásico Es un tumor vascular benigno adquirido. Se considera dx diferencial de MM acral, ya que compromete la uña, su lecho y los tejidos periungueales.
- 16. Sospecha clínica ABCDE del nevo (ABC) Dermatoscopia Chequeo de 7 puntos
- 17. Estudio diagnóstico Biopsia excisional Exámenes • Margen de 1- 3 mm de margen, profundidad hasta hipodermis. • Con incisiones que sigan el eje longitudinal de la extremidad, evitar transectar ganglios. Biopsia incisional - En lesiones muy extensas, zonas faciales o acrales. - En caso de baja sospecha de MM, - Evitar por riesgo de subetapificación. - Sólo en caso de síntomas o signos sospechosos.
- 18. Pronóstico Profundidad (mm) Breslow Ulceración o sangrado del sitio primario M Índice mitótico Estado linfonodo centinela Metástasis sistémicas Determina la variabilidad en la sobrevida a 5 años del melanoma. Incluye factores genéticos, microscópicos, histológicos, macroscópicos (imagen) y el momento de la etapa en que es diagnosticado. >0.75mm
- 19. Etapificación Tumor primario (T) Metástasis linfáticas (N) Metástasis distantes (M) Piel, tejidos subcutáneos, linfonodos, pulmón, hígado, hueso, cerebro y órganos viscerales.
- 20. Etapificación 0 in situ: epidermis no traspasar la membrana basal. Estadio 1 (localizado): ≤ 2 mm y se subclasifican en 1A o 1B dependiendo de presencia o no de ulceración 0 - IA: No recomiendan estudio de metástasis visceral oculta. IB – IIA: ganglio centinela
- 21. Etapificación Estadio 2 (localizado): - Entre 2-4 mm de profundidad - >4 mm pero no ulcerado - > 4 mm ulcerados pero sin metástasis ganglionar. IIB – IIC: - Con clínica sugerente: TAC, RNM, PET. - Ofrecer ganglio centinela. - Tx de tórax opcional
- 22. Etapificación Estadio 3 (regional) : compromiso regional (ganglios). Tratamiento va dirigido al linfonodo centinela. III: linfonodos clínicamente (+) confirmar con biopsia o PAAF. - TAC, RM, PET para etapificar y clínica sugerente. - TAC para linfonodos inguinofemorales (+).
- 23. Etapificación Estadio 4 (a distancia): metástasis a distancia. Más frecuente: hígado, pulmón y cerebro. IV: Biopsia o PAAF de los linfonodos, LDH, TAC abdomen y pelvis. - Eventual PET scanner y RNM cabeza ( según corresponda)
- 24. Extra Diagnóstico según etapa Sobrevida a 5 años
- 25. Tratamiento Derivar a dermatólogo ante sospecha Biopsia excisional con extirpación de espesor completo y precoz. Confirmación de melanoma y derivar. Ajuste de márgenes según espesor tumoral
- 26. Conclusión Es necesario informarnos sobre el melanoma maligno, ya que éste ha triplicado su incidencia dentro de las últimas décadas, considerándose un cáncer muy agresivo y metastásico, llegando a representar el 1- 2% de las muertes por cáncer. Tras dicho escenario, será importante la prevención de la población: Revisión periódica de lesiones pigmentarias Derivación oportuna al dermatólogo Evitar la resección innecesaria de múltiples nevos no MM. Revisión de paciente por especialidades, según corresponda.
- 27. Caso clínico Un paciente de 67 años presenta una lesión facial oscura de lento crecimiento, a lo largo de años, caracterizada por una mácula hiperpigmentada de color heterogéneo y bordes irregulares, que actualmente presenta 2 cm de diámetro mayor. El diagnóstico más probable es: a) Melanoma lentigo maligno b) Carcinoma basocelular c) Melanoma acral d) Nevo melanocítico e) Queratosis seborreica
- 28. GRACIAS
Notas del editor
- Puede presentarse en piel (95%), mucosas, retina y meninges. Es uno de los tumores de piel más agresivos, debido a su alta capacidad de producir metástasis. Gran importancia el diagnóstico precoz.
- Tumor maligno de los melanocitos Localización: piel y menos frecuentemente en mucosas, retina y meninges Importancia: representa el 2,5% de todos los canceres y es responsable del 1-2% de las muertes por cáncer. Incidencia: Mundial: 3.1/100.000 hombres y 2.8/100.000 mujeres al año. CHILE: en aumento mortalidad e incidencia
- Son múltiples las lesiones no melanocíticas que pueden ser pigmentadas y simular clínicamente un MM.
- Queratosis seborreica pigmentada: es una variante pigmentada de la proliferación epidérmica benigna más frecuente de la piel. Aparecen generalmente en pacientes de edad media y aumentan de tamaño y número con la edad. Clínicamente corresponden a pápulas o placas bien circunscritas, color café a negro y con una superficie rugosa (Fig. 9). Cuando son muy pigmentadas o cuando son de superficie lisa, como se observan en el subtipo histológico "acantótico", pueden simular MM. Otro escenario en que la queratosis seborreica puede simular MM es cuando se inflama o cuando presenta una regresión de tipo liquenoide. En esta última la lesión toma un color gris pizarra. Nuevamente, la dermatoscopía es extremadamente útil para diferenciar estos tipos de queratosis seborreicas de un MM. hay múltiples reportes de melanomas desarrollados a partir de una queratosis seborreica pre-existente CARCINOMA BASOCELULAR PIGMENTADO ya sea en su forma nodular o superficial pueden presentar abundante pigmento. El sustrato histológico de este pigmento esta dado fundamentalmente por melanófagos en el estroma tumoral y en menor grado, por melanocitos pigmentados intratumorales. Clínicamente se aprecian como una pápula, nódulo o placa con borde perlado, con telangiectasias superficiales y áreas con tonos azules, grises o francamente negros (Fig. 10a y 10b). Ocasionalmente presentan áreas ulceradas. Se ubican preferentemente en áreas fotoexpuestas y en hispánicos sería más frecuentes en los párpados (17). La dermatoscopía del carcinoma basocelular pigmentado es muy característica y en la gran mayoría de los casos, su diferenciación de un MM es posible Queratosis actínica pigmentada: Variante pigmentada de una proliferación epidérmica de queratinocitos alterados, en respuesta al daño crónico por radiación ultravioleta. Se le considera una lesión premaligna ya que tiene un potencial de transformarse en un carcinoma espinocelular. En el caso de esta variante pigmentada, clínicamente se observa como una pápula o placa café claro u oscuro, con descamación fina superficial y áspera a la palpación (Fig 11). Su diferenciación clínica o mediante dermatoscopía de la variante léntigo maligno del MM es a veces imposible (19, 20). Dado que las lesiones frecuentemente son extensas, en aquellos casos en que se está en la disyuntiva entre un léntigo maligno o una queraFigura
- LESIONES VASCULARES Con cierta frecuencia algunas lesiones vasculares pueden presentar tonalidades oscuras que pueden simular un MM. Por ejemplo, angiomas trombosados (Fig. 12), angioqueratomas, hemorragias subcórneas (Fig. 13) y hemorragias subungueales (Fig. 14). A la dermatoscopía estas lesiones son fácilmente diferenciables de un MM. En el caso de la hemorragia subcórneas, se presentan frecuentemente en la planta (talón) y dada su ubicación intracornea, se pueden remover completamente realizando un rebaje tangencial con una hoja de bisturí. La hemorragia subungueal, a pesar de que es relativamente sencillo diferenciarla de una MM subungueal, no se debe olvidar que ocasionalmente los MM pueden tener hemorragias subungueales agregadas (20).
- melanoma amelanocítico. Se debe hacer diagnóstico diferencial con granuloma telangiectásico, nevo tuberoso
- Incisiones que sigan el eje longitudinal de la extremidad para evitar transectar los ganglios de las cadenas linfáticas.