Anestesia regional: tipos y técnicas
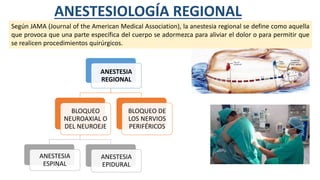
- 1. ANESTESIA REGIONAL BLOQUEO NEUROAXIAL O DEL NEUROEJE ANESTESIA ESPINAL ANESTESIA EPIDURAL BLOQUEO DE LOS NERVIOS PERIFÉRICOS ANESTESIOLOGÍA REGIONAL Según JAMA (Journal of the American Medical Association), la anestesia regional se define como aquella que provoca que una parte específica del cuerpo se adormezca para aliviar el dolor o para permitir que se realicen procedimientos quirúrgicos.
- 2. ANESTESIA RAQUÍDEA ESPACIO SUBARACNOIDEO ESPACIO SUBDURAL ESPACIO EPIDURAL PIAMADRE ARACNOIDES DURAMADRE LIGAMENTO AMARILLO LIGAMENTO INTERESPINOSO LIGAMENTO SUPRAESPINOSO TCSC DERMIS EPIDERMIS ABORDAJE MEDIAL ANESTESIA EPIDURAL ESPACIO EPIDURAL
- 3. ANESTESIA RAQUÍDEA o Intratecal Es la colocación de un anestésico local en el espacio subaracnoideo TÉCNICA - Las agujas tienen una longitud promedio de 10 cm con diámetro menor a 0.5 mm. - Calibre entre 25 y 29 (disminuye incidencia de Cefalea Pospunción Dural). - Se necesita un conductor de 18 o 20 por donde pasa la aguja. -La aguja de elección es la Whitacre que tiene una punta de lápiz roma con agujero lateral próximo al bisel.
- 4. Máximo 15 min de inyección del AL RESPUESTA FISIOLÓGICA INMEDIATA BLOQUEO SIMPÁTICO AUMENTA ACTIVIDAD PARASIMPÁTICA BRADICARDIA VASODILATACIÓN MARCADA DE ARTERIAS Y VENAS HIPOTENSIÓN TTO PREVENTIVO: 1) ATROPINA previa a inyección del AL TTO: 1) Líquidos cristaloides: NaCl 0.9%. 2) Vasoconstrictores: De elección: ETILEFRINA 10mg/ml (fco dosis dependiente) -> genera ascenso gradual de la PA. ¿Cómo definir BRADICARDIA e HIPOTENSIÓN en el paciente? Mirando su basal antes del procedimiento anestésico. Se define: Caída del 20% de sus valores basales
- 5. ANESTESIA EPIDURAL Es la colocación de un catéter en el espacio epidural para administrar un AL TÉCNICAS • La aguja ideal es la de Tuohy con punta de Huber (punta curva con pico de loro), ya que disminuye el riesgo de ruptura de la duramadre y ocasiona una presión negativa adicional, debida al desplazamiento de la duramadre que es elástica en contra del ligamento amarillo que es más rígido. • La presión negativa adicional puede no lograrse por aumento de la presión del LCR o aumento de la presión intraabdominal como en las mujeres embarazadas.
- 6. INDICACIONES A. ESPINAL Un bloqueo Neuroaxial está indicado cuando el procedimiento quirúrgico se puede realizar con un bloqueo sensorial que no produzca efectos adversos al paciente. Imposibilidad técnica para anestesia epidural en pacientes en quienes está indicada una técnica regional. Anestesia en silla de montar para cirugía anorrectal y perianal, urológica o ginecológica, en pacientes mayores o con limitaciones cardiorrespiratorias importantes. Cirugía urológica endoscópica o prostatectomía abierta. Reemplazo total de cadera o cirugía de fémur y rodilla, en pacientes ancianos o debilitados que no toleran cambios hemodinámicos o depresión miocárdica o respiratoria. Gran volumen de pacientes con limitaciones de personal y elementos. Como desastres naturales con gran número de víctimas o cirugía de guerra
- 7. INDICACIONES DE A. EPIDURAL • Un bloqueo Neuroaxial está indicado cuando el procedimiento quirúrgico se puede realizar con un bloqueo sensorial que no produzca efectos adversos al paciente Analgesia obstétrica Tratamiento de la enfermedad vascular periférica Cirugía abdominal alta Cirugía urológica, vaginal, anorectal, abdominal inferior y de miembros inferiores. Cirugía plástica (liposucción, lipectomía, cirugía de senos)
- 8. CONTRAINDICACIONES CONTRAINDICACIONES ABSOLUTA • Trastorno de la coagulación • Tto anticoagulante • Shock hipovolémico • Alteraciones cardiacas • PIC elevada (TCE, tumores) • Infección sitio de inyección • Alergias a AL • No consentimiento del paciente CONTRAINDICACIONES RELATIVAS • Sepsis • Lesiones desmielinizantes (Mielopatía transversal, EM) • Niños o px: no cooperadores • Deformidades graves de la columna
- 9. ANESTESIA NEUROAXIAL (Comparación Epidural- Espinal) EPIDURAL ESPINAL DOSIS Varias Única CALIDAD Variable Excelente BLOQUEO MOTOR + +++ LATENCIA 15-30 min 5 min DURACIÓN Indefinida 1-2 hrs VOLUMEN 10-20 ml 1-4 ml DOSIS Atlas Bajas HIPOTENSIÓN + ++ CEFALEA 0 <1%
- 10. PARAMETROS ANESTESIA RAQUIDEA ANESTESIA PERIDURAL LUGAR Subaracnoide Peridural AGUJA Calibres delgados Calibres gruesos IDENTIFICACION DEL ESPACIO Salida de liquido céfalo raquídeo Pruebas de perdida de resistencia DOSIS DEL ANESTESICO Bajas Altas NIVEL DEL ANESTESICO Posición, cantidad del anestésico, cifoescoliosis Edad, lugar de punción y volumen de inyectado LUGAR DE PUNCIÓN Solo por debaj de L1 Toda la columna INSTAURACIÓN DEL BLOQUEO Rápida Lenta USOS DE CATETERES CONTINUOS Usualmente no Usualmente si EFECTOS SECUNDARIOS DIFERENTES Cefalea postpunción Rotura de duramadre y generalización del bloqueo
- 11. ESCALA DE BROMAGE • El componente motor se recupera antes del componente autonómico
- 12. Cefalea post punción dural Bloqueo simpático Inyección intravascular Inyección subaracnoidea inadvertida Dolor lumbar Parálisis transitoria o permanente Complicaciones hemorrágicas COMPLICACIONES • Lesiones traumáticas del sistema nervioso • Infección: Absceso, meningitis • Paraplejia • Perforacion de la duramadre • Mielitis transversa TARDÍAS INMEDIATAS Bradicardia Hipotensión Cianosis Convulsiones inconsciencia Colapso cardiovascular Arritmias Paro cardiorespiratorio
- 13. CEFALEA POST PUNCIÓN DURAL (CPPD) • Complicación más frecuente. • Aparece primeras 72 hrs después de la técnica anestésica desaparece dentro de los 14 días después de la misma AUTOLIMITADA • CEFALEA POSTURAL: Cefalea tipo pulsátil, occipital y/o frontal, muy intensa, suele irradiar hacia la región cervical posterior. • Mejora con el decúbito supino. • Empeora con la bipedestación o sedestación, al mover la cabeza, con la tos. • Se asocia con náuseas, vómitos, diplopía, visión borrosa o acúfenos. • MECANISMOS: Mecánico por hipotensión endocraneana secundaria a una fístula de LCR en el sitio de la punción (Disminución de PIC tracción de estructuras intracraneales). Vascular Por vasodilatación de vasos sanguíneos meníngeos para compensar la presión intracraneana. Neumoencéfalo Pérdida de resistencia con aire (proveniente de inyección del AL).
- 14. LOS CRITERIOD DIAGNÓSTICO DE LA CEFALEA POSTPUNCIÓN LUMBAR DE LA ICHD-2 Son los siguientes: A. Cefalea que empeora dentro de los 15 minutos después de sentarse o levantarse y que mejora 15 min después de acostarse, por lo menos con uno de los siguientes síntomas y criterios C y D. 1. Rigidez nucal 2. Tinnitus 3. Hiperacusia 4. Fotofobia 5. Náuseas B. Realización previa de punción lumbar. C. El dolor se presenta dentro de los 5 días siguientes a la punción lumbar. D. La cefalea mejora ya sea: 1. Espontáneamente en una semana 2. Dentro de las 48 hrs posteriores a un tratamiento de la grieta del LCR (usualmente un parche hemático epidural)
- 15. TRATAMIENTO: • Observación por 1-2 días • Reposo en cama • Administración de líquidos parenterales: NPO: 40-50ml/kg/día. Inicia VO: hidratación de libre demanda (3-5L/día) • Analgésicos con cafeína (ASPIRINA PLUS: ácido acetilsalicílico 500 mg+cafeína 50mg) • Corticoides: Hidrocortisona IV 100 mg c/8h (3-6 dosis) c/12h (x48h) • Acción en la producción de LCR actúa sobre la bomba Na+/K+ • Antihemético: Dimenhidrinato IV 1 mg/kg c/6h • Catéter intradural reinyección de LCR en espacio subaracnoideo • Medidas profilácticas: Parche hemático riesgo de Meningitis. • Si no se logra controlar, hacer un parche epidural sanguíneo terapéutico (10-20 ml de sangre autóloga).
