Hiperbilirrubinemia neonatal
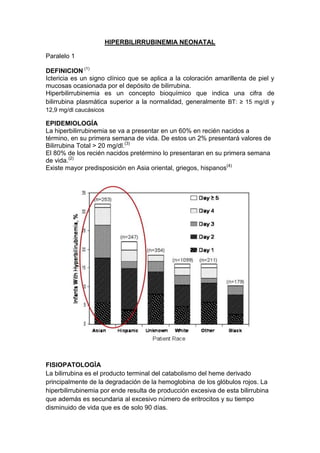
- 1. HIPERBILIRRUBINEMIA NEONATAL Paralelo 1 DEFINICION (1) Ictericia es un signo clínico que se aplica a la coloración amarillenta de piel y mucosas ocasionada por el depósito de bilirrubina. Hiperbilirrubinemia es un concepto bioquímico que indica una cifra de bilirrubina plasmática superior a la normalidad, generalmente BT: ≥ 15 mg/dl y 12,9 mg/dl caucásicos EPIDEMIOLOGÍA La hiperbilirrubinemia se va a presentar en un 60% en recién nacidos a término, en su primera semana de vida. De estos un 2% presentará valores de Bilirrubina Total > 20 mg/dl.(3) El 80% de los recién nacidos pretérmino lo presentaran en su primera semana de vida.(2) Existe mayor predisposición en Asia oriental, griegos, hispanos(4) FISIOPATOLOGÌA La bilirrubina es el producto terminal del catabolismo del heme derivado principalmente de la degradación de la hemoglobina de los glóbulos rojos. La hiperbilirrubinemia por ende resulta de producción excesiva de esta bilirrubina que además es secundaria al excesivo número de eritrocitos y su tiempo disminuido de vida que es de solo 90 días.
- 2. Valor normal de eritrocitos según la edad En el proceso de degradación empieza con la oxidación del heme para formar la biliverdina, este proceso está controlado por la heme oxigenasa, obteniendo además una molecula de CO. La Biliverdina reductasa se va a encargar de transformar el producto anterior en bilirrubina indirecta la cual se caracteriza por ser liposoluble; gracias a la albumina serica esta bilirrubina indirecta va a poder dirigirse al hígado, hacia el hepatocito, donde se va a encontrar con las ligandinas X-Y que cabe recalcar que se encontraran disminuidas en el recién nacido, los primeros 3-5 dias de vida, estas van a transportar la bilirrubina indirecta hacia el retículo endoplásmico liso, donde se lleva a cabo la conjugación, siendo la enzima más importante la uridil difosfoglucuronil transferasa-UDPGT y el producto final un compuesto hidrosoluble, la bilirrubina directa o glucuronato de bilirrubina. La bilirrubina directa o conjugada va a ser excretada activamente hacia los canalículos biliares, la vesícula biliar y luego al intestino, donde la acción de las bacterias la transforman en urobilinogeno y estercobilinogeno para ser eliminada por orina y heces respectivamente. Metabolismo de la bilirrubina (5)
- 4. La hiperbilirrubinemia puede ocasionarse por: 1. Incremento en la producción de bilirrubina Por hemólisis Incompatibilidad por factor Rh, ABO y grupos menores. Defectos enzimáticos de los eritrocitos: deficiencia de la G6PD, deficiencia de piruvato-cinasa, porfiria eritropoyética, etc. Defectos estructurales de los eritrocitos: esferocitosis, eliptocitosis, etc. Administración de fármacos a la madre (ocitocina, nitrofurantoína, sulfonamidas, bupivacaína) o al niño (dosis alta de vitamina K3, penicilina). Infecciones y septicemia neonatal. Por causas no hemolíticas Céfalohematoma, hemorragias, sangre digerida. Policitemia: ligadura del cordón umbilical, transfusión feto-fetal, etc. Aumento de la circulación entero-hepática: ayuno, ingesta oral deficiente, obstrucción intestinal, ictericia por leche materna, etc. 2. Disminución en la captación y conjugación hepática Ictericia fisiológica Síndrome de Gilbert, síndrome de Crigler-Najjar, síndrome de Lucey - Driscoll. Hipotiroidismo e hipopituitarismo. Ictericia por leche materna 3. Dificultad o eliminación disminuida de bilirrubina Infecciones: sepsis, infección de vía urinaria, infecciones peri natales. Ostrucción biliar: hepatitis neonatal, atresia biliar, quiste del colédoco. Problemas metabólicos: enfermedad fibroquística, galactosemia, hipotiroidismo, etc. Anomalías cromosómicas: síndrome de Turner, síndrome de Down. Drogas: acetaminofen, alcohol, rifampicina, eritromicina, corticosteroides, etc Podemos guiarnos de igual manera observando el momento de aparición de la ictericia para guiarnos en la etiología: (2)
- 5. MANIFESTACIONES CLINICAS En toda ictericia patológica interesa valorar los antecedentes maternos y familiares, y el momento de inicio de la ictericia (2) Se debe saber que la ictericia se ve con niveles sericos de bilirrubina superiores a 4-5 mg/dl. Para poder guiarnos en los niveles sericos de bilirrubina hasta obtener resultados de laboratorio podemos guiarnos de la escala de Kramer: Se debe saber que el tinte ictérico no sólo está presente en la piel y conjuntivas, sino que también puede apreciarse en el LCR, lágrimas y saliva, especialmente en los casos patológicos. También se puede encontrar coluria y acolia, ya que son datos de valor diagnóstico en caso de patologías.
- 6. Podemos ayudarnos también de la presencia de hepatomegalia la cual es sugestiva de infección prenatal o de enfermedad hemolítica por incompatibilidad Rh; La esplenomegalia hará sospechar que actúa como un foco hematopoyético extramedular o bien que el RN padece una infección prenatal con manifestaciones clínicas. Por la frecuencia con que se presenta a partir del tercer día de vida una hiperbilirrubinemia secundaria a la reabsorción de hematomas, se deberán buscar colecciones de sangre extravasada (cefalohematoma, hematoma suprarrenal). CLASIFICACIÓN Podemos clasificar a la hiperbilirrubinemia ya sea por causas fisiologicas, debido a la lactancia materna y patológica. Ictericia Fisiológica: La mayoría de los Recién Nacidos desarrollan niveles de bilirrubina sérica no conjugada superiores a 2 mg/dl durante la primera semana de vida. Este valor crece normalmente en los RN a término hasta un promedio de 6-8 mg/dl a los tres días de vida y disminuye a menos de 1,5mg/dl al décimo día en RN normales (5) La ictericia fisiológica se caracteriza porque aparece a partir del segundo día de vida, es monosintomática, benigna y autolimitada, tiene unos límites tanto temporales como en valores absolutos, Afecta al 60% de los niños nacidos a término y al 80% de los pretérmino. Factores de riesgo.(6) Alimentación a pecho. Mayor pérdida de peso (más de 5%). Sexo masculino. Edad gestacional < 35 semanas. Diabetes materna. Hematomas. Raza Oriental. La principal causa de la aparición de ictericia fisiológica en el RN es la inmadurez del sistema enzimático del hígado, a la que también podemos sumarle la presencia de poliglobulia, la extravasación sanguínea frecuente, etc. Ictericia Secundaria a la lactancia materna: Esta se va a presentar a partir del 7º al 10º dia, sigue aumentando y llega a su maximo a las 2-4 semanas. La explicación se debe a que probablemente a causa de los elevados niveles de beta-glucoronidasa en leche materna, además de una mayor concentración de la enzima en el intestino de los neonatos. De esta manera hay una mayor reabsorción de bilirrubina no conjugada a través de la circulación enterohepática, de esto resulta que es 3 y 6 veces más probable que aparezca ictericia y que progrese.
- 7. La bilirrubinemia disminuye gradualmente y puede persistir por tres a diez semanas, Ictericia Secundaria a la mala técnica de lactancia materna: Aparece la 1º semana de vida. Se debe principalmente a una deprivación calórica, donde la frecuencia y el volumen de alimentación están disminuidos, existe ayuno prolongado, que resultan en estreñimiento y deshidratación. Además de escasa flora intestinal y mayor actividad de beta glucuronidasa que incrementan la circulación enterohepática. Ictericia Patológica: Cualquier etiología mas alla de la fisiologica y por lactancia debe ser considerada patológica. Se caracteriza porque se produce en las primeras 24 horas de vida, en presencia de un incremento superior a los 0,5 mg% por hora o los 5 mg% diarios; o bien, en caso de que supere los 15 mg% o 10 mg% en neonatos a término y pretérmino, respectivamente. También se considera que la ictericia es patológica cuando hay evidencia de hemólisis aguda o si persiste durante más de 10 o 21 días, respectivamente, en recién nacidos a término o pretérmino. Podemos además subdividirla en: 1. Hiperbilirrubinemia severa temprana: generalmente asociada a una producción incrementada por problemas hemolíticos y presente antes de las 72 horas de vida, representando un alto riesgo para el recién nacido. 2. Hiperbilirrubinemia severa tardía: generalmente asociada a una eliminación disminuida, que puede o no asociarse a incremento de su producción y presente luego de las 72 horas de vida. Ictericia por incompatibilidad de factor Rh: Es la causa más frecuente de ictericia neonatal no fisiológica y en el 97% de los casos se debe a isosensibilización para el antígeno Rh D. Se ha demostrado que en muchas situaciones clínicas hay paso de glóbulos rojos Rh (+) fetales al torrente sanguíneo materno Rh (-). Esto ocasiona la producción de anticuerpos contra el antígeno D del Rh. Las IgG al atravesar la barrera placentaria, llegan al torrente sanguíneo fetal cubriendo al eritrocito Rh (+), con lo que se atraen macrófagos que se adhieren a él y causan hemólisis extravascular en el bazo. Los productos de la hemólisis son derivados vía placentaria hacia la circulación materna, para ser metabolizados. Después del nacimiento ese aumento en la producción de bilirrubina, sumado a la inmadurez de los mecanismos hepáticos de transporte (Ligandina Y) y de glucuronización, puede producir hiperbilirrubinemia de diversos grados de severidad, con el riesgo de kernicterus. La ictericia suele manifestarse en las primeras 24 horas de vida; a veces lo hace a las cuatro o cinco horas del nacimiento, con un pico máximo al tercero o cuarto día.
- 8. MANEJO DE LA HIPERBILIRRUBINEMIA EN EL RECIEN NACIDO
- 9. TRATAMIENTO Las alternativas para el tratamiento de la hiperbilirrubinemia son las siguientes:
- 10. Fototerapia Exanguinotransfusión Terapia Farmacológica Es la terapéutica de elección y la más difundida para el tratamiento de la ictericia neonatal. Mediante la fotooxidación se produce una destrucción física de la bilirrubina, en productos más pequeños y polares para ser excretados; mediante la fotoisomerización la bilirrubina permanece con distinta conformación espacial (Lumibilirrubina). La fototerapia en la ictericia neonatal será distinta según las diferentes edades gestacionales y pesos de nacimiento: Se recomienda que para realizar este procedimiento el neonato debe estar expuesto casi completamente, no se debe interrumpir la lactancia Se recomienda poner al pecho al RN cada 2 horas para compensar el aumento de la pérdida insensible de agua, que se produce al estar expuesto a la fototerapia. Se deben cubrir los ojos ya que la luz continua puede provocar un daño retiniano.
- 11. Se debe realizar un control térmico cada 6 horas, ya que es común que los niños hagan sobrecalentamiento EXANGUINOTRANSFUSIÓN Actúa en el tratamiento de la ictericia, mediante la remoción de la bilirrubina, se procurará evitar, especialmente en el prematuro muy inmaduro, hemodinámicamente inestable (ductus persistente, hipotensión arterial) o con enfermedad respiratoria grave), reforzando las medidas conservadoras. De igual manera nos basaremos en la edad y cantidad de bilirrubina para poder tratar:
- 12. TERAPIA FARMACOLÓGICA Fenobarbital: es un inductor enzimático que estimula las etapas de captación, conjugación y excreción de la bilirrubina. Por estar asociado a un potencial desarrollo de adicción, sedación excesiva y efectos metabólicos adversos, han limitado su aplicación a los RN con déficit de G-6-PD. Mesoporfirina: inhibe el catabolismo del hemo, y por lo tanto, la producción de bilirrubina, disminuyendo así sus niveles plasmáticos TRATAMIENTO COMPLEMENTARIO Es fundamental mantener una hidratación satisfactoria, que si no se consigue por vía oral obligará a instaurar una perfusión endovenosa. La antibioterapia sólo se indicará cuando exista sospecha de infección. BIBLIOGRAFÍA 1. Rodríguez Miguélez José Manuel, Figueras Alo Josep. ICTERICIA NEONATAL, Asociación Española de Pediatría.2008. pag 372-384. www.aeped.es/protocolos 2. Gomella Tricia Lacy . Neonatología: manejo básico, procedimientos, problemas en la guardia, enfermedades, fármacos. Sexta edición. Pag 423-425 3. Graef JW. Manual de Terapéutica Pediátrica. 5ta Ed. Barcelona: Masón- Little Brown S.A, 1995: 180-188
- 13. 4. Vásquez de Kartzow R, Martínez Orozco MX, Acosta Argoti F, Velasco López D. Ictericia Neonatal. Guías de Práctica Clínica Basada en la Evidencia. Postgraduate Medicine 1999, 38 (5): 233-250. 5. Ríos GM. Síndrome ictérico del primer trimestre. Revista de Pediatría 2002, 73 (4); 399-401.