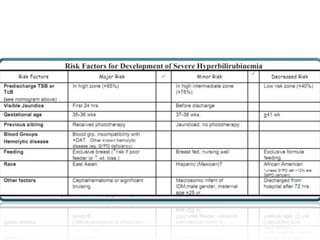
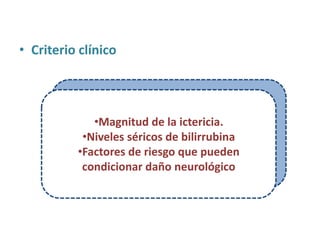
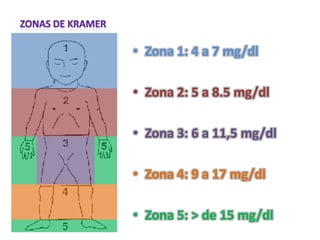
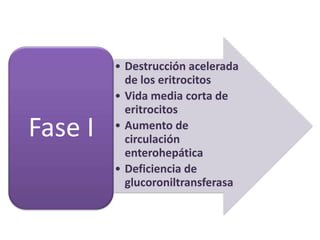
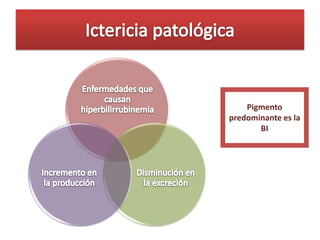
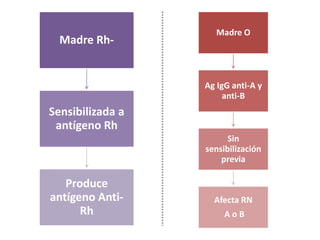
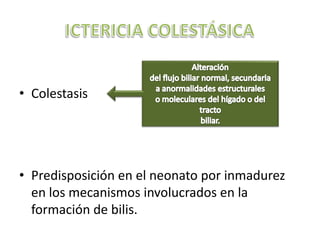
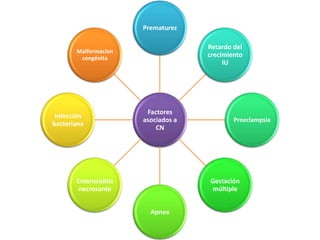
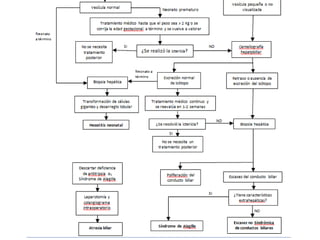
Este documento describe la fisiopatología, factores de riesgo, diagnóstico y tratamiento de diferentes tipos de ictericia neonatal, incluyendo la ictericia fisiológica, la ictericia por incompatibilidad sanguínea, y la ictericia asociada con la lactancia materna. Explica los mecanismos por los cuales la destrucción eritrocitaria normal conduce a la ictericia fisiológica en los primeros días de vida, así como los factores que pueden aumentar el riesgo de daño neurológ


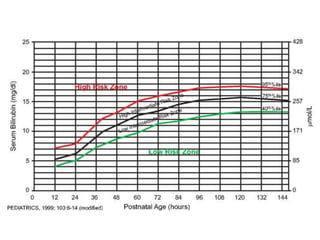



![Ictericia fisiológica del RN
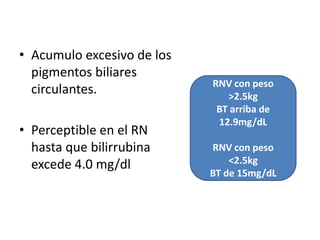
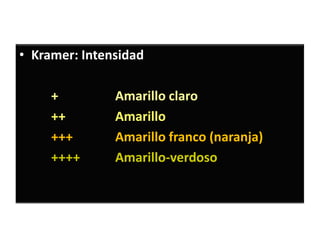
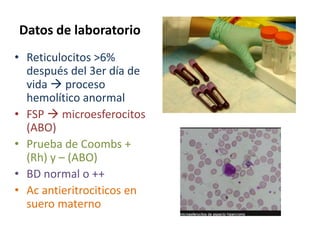
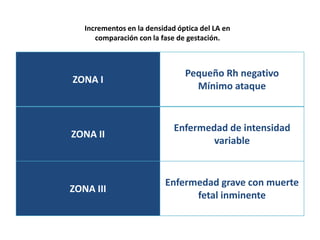
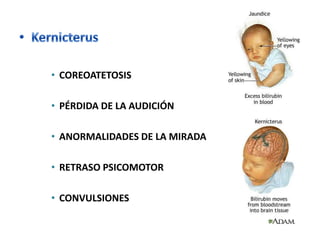
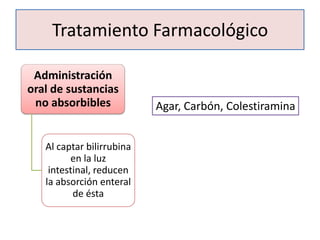
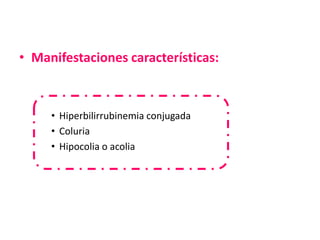
• Periodos del patrón de hiperbilirrubinemia.
Fase I Fase II
• Primeros 5 días de • [BI] estable sobre
vida. 1mg/dl hasta el final
• ↑ rápida de BI (VP de la 2ª semana.
6.5 a 7 mg/dl)* • Puede persistir en el
• Después del 3º al 5º RNP por más de un
día ↓ rápidamente. mes.
*(RNP 10-12 mg/dl hasta el día 5-7)](https://image.slidesharecdn.com/irn1-111127182609-phpapp01/85/Ictericia-en-el-Recien-nacido-15-320.jpg)



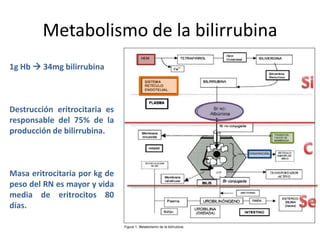
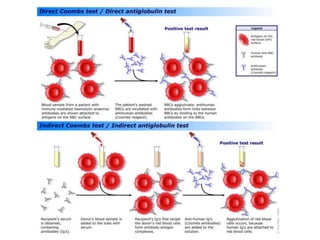
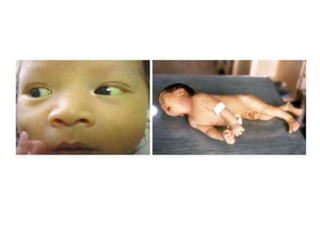
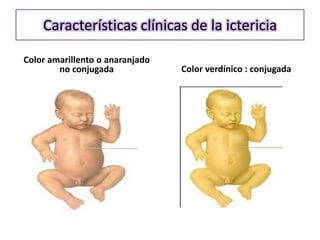
![Ictericia en
las primeras
24h de vida
Ictericia
clínica que
persiste por Criterios ↑ [BT]
>5mg/Dl/por
más de 1 ó 2 día
semanas para
descartar
IF
[BD] que [BT] que
excede los excede los
1.5 – 2.0 12mg/dL ó
mg/dL 15mg/dL](https://image.slidesharecdn.com/irn1-111127182609-phpapp01/85/Ictericia-en-el-Recien-nacido-20-320.jpg)





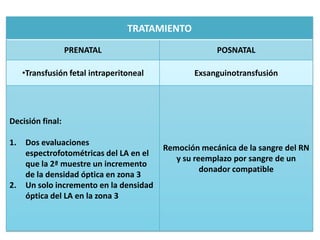










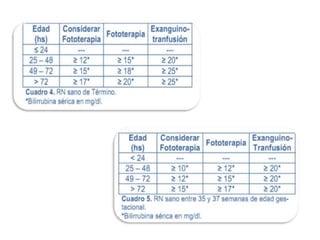
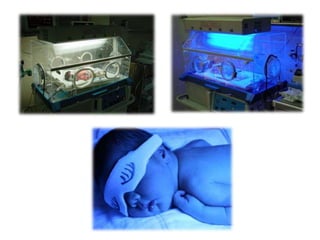



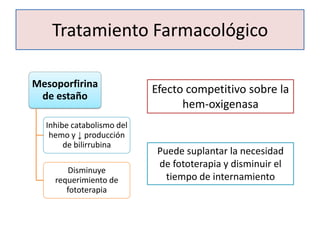
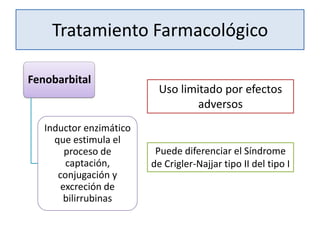

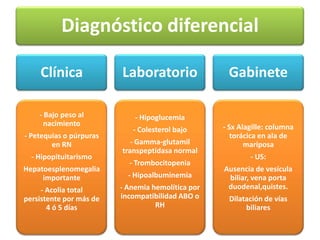
![Indicaciones para la
exanguineotransfusión
Nivel de BI 8h
Niños c/s después de la
Niño con
Niños con enfermedad enfermedad 1ª EST sea = o
signos de
hemolítica no complicada hemolítica: > de la cifra
kernicterus
[B] > 20 mg/dl con que fue
exanguinado
Enfermedad por
ABO
Prematurez
Hematocrito ↑B >1.0 mg/dl
<45% Sepsis
>= 20mg/dl en
Coombs + Hipoxia y
cualquiero
acidosis
↑B >0.5 mg/dl momento
Hipoproteinemia
>15mg/dl por
más de 36h](https://image.slidesharecdn.com/irn1-111127182609-phpapp01/85/Ictericia-en-el-Recien-nacido-63-320.jpg)

















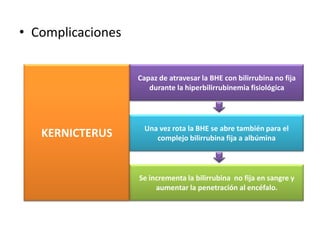
![Síndrome de Dubin-Johnson
• Autosómico recesivo
• Ictericia crónica e intermitente
• Aumento de la bilirrubina plasmática (BD y BI)
• [B] entre 2 y 5 mg/dl
• C.C ictericia fluctuante sin prurito
incrementada por estrés, infecciones o
enfermedades intercurrentes](https://image.slidesharecdn.com/irn1-111127182609-phpapp01/85/Ictericia-en-el-Recien-nacido-96-320.jpg)




![• INSUNZA F, Alvaro; BEHNKE G, Ernesto y CARRILLO
T, Jorge. Enfermedad hemolítica perinatal: manejo de
la embarazada RhD negativo. Rev. chil. obstet.
ginecol. [online]. 2011, vol.76, n.3 [citado 2011-09-
04], pp. 188-206.](https://image.slidesharecdn.com/irn1-111127182609-phpapp01/85/Ictericia-en-el-Recien-nacido-101-320.jpg)