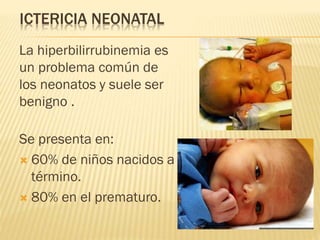
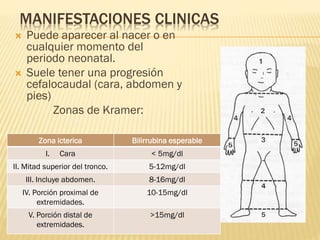
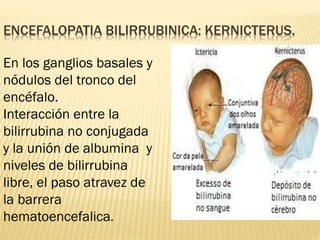
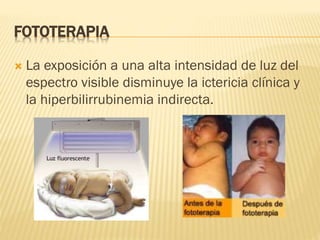
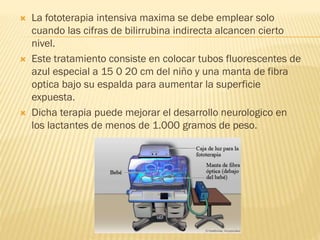
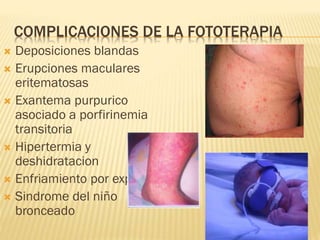
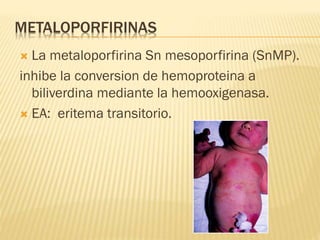
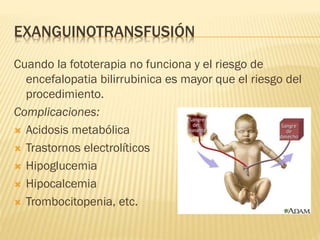
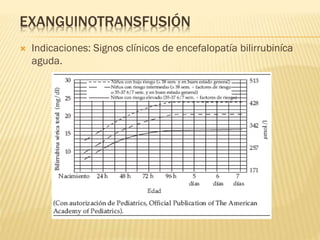
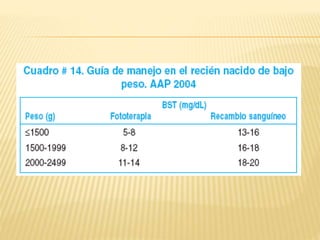
Este documento describe la ictericia neonatal, incluyendo sus causas, manifestaciones clínicas, diagnóstico y tratamiento. La ictericia neonatal se debe a un aumento de bilirrubina en los recién nacidos y generalmente es benigna, aunque en casos graves puede causar encefalopatía bilirrubínica. El documento explica los diferentes tipos de ictericia neonatal y los factores de riesgo, así como las opciones de tratamiento como fototerapia e intercambio sanguíneo.