Presentaciã³n hsa
- 1. HEMORRAGIA SUBARACNOIDEA ALUMNA :Eva Jesús Arana Garate LICENCIADA : Rosario Guevara Mejía HOSPITAL : Sabogal
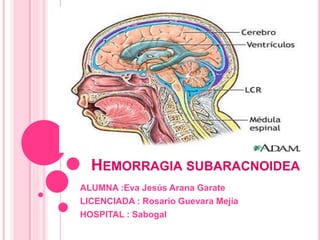
- 2. ANATOMIA DEL ESPACIO SUBARACNOIDEO El SNC esta constituido por 3 capas del tejido conectivo: Piamadre Aracnoides Duramadre
- 7. HEMORRAGIA SUBARACNOIDEA Es una enfermedad vascular cerebral que involucra sangrado en el espacio subaracnoideo a dónde normalmente debe circular líquido cefalorraquídeo
- 8. EPIDEMIOLOGIA Su incidencia es de 10 a 20 casos por cada 100.000 habitantes por año Presentación en la sexta década de la vida (55 a 60 años) Mayor frecuencia en mujeres que en hombres (2:1)
- 9. CAUSAS DE HSA La causa más frecuente es la ruptura espontánea de aneurismas intracraneales. Representa del 70 al 90% de los casos. Los aneurismas suelen ser asintomáticos antes del sangrado. Malformación arteriovenosas Hemorragia arterial (eclampsia) Defectos y/o alteraciones de la coagulación Terapia anticoagulante Infecciones ( meningitis, endocarditis) Tumor intracraneal Toxicidad por medicamentos ( anfetaminas) Abuso de Drogas Cocaína
- 10. FACTORES DE RIESGO EN HSA Hipertensión Arterial: 68% Tabaquismo: 33% Alcoholismo: 20% Fármacos Simpaticomiméticos Enfermedades Concomitantes -Riñón Poliquistico - Coartación De Aorta
- 11. FISIOPATOLOGIA Rotura de la pared vascular, arterial en caso de aneurismas o venas anómalas en casos de malformaciones vasculares arteriovenosas. La rotura de una vena produciría el sangrado venoso espontáneo en las HSA perimesencéfálica. Diapédesis de elementos sanguíneos (hematíes) a través de la pared capilar. Este mecanismo ha sido propuesto en los casos de HSA por transtornos de coagulación, infección o tóxica.
- 12. SIGNOS Y SINTOMAS DE HSA
- 13. HSA-TRANSTORNOS CARDIACOS Secundarias a descarga de catecolaminas: 40% Datos de isquemia o lesión Arritmias: Bloqueos AV Ritmo ideoventricular Extrasístoles ventriculares Taquicardia SV Bradicardia
- 14. VALORACION NEUROLOGICA Exploración neurológica del paciente crítico: El nivel de conciencia La función motora La función pupilar La función respiratoria Los signos vitales
- 15. NIVEL DE CONCIENCIA La valoración del nivel de conciencia es el aspecto más importante de la exploración neurológica. Este deterioro es a veces sutil y debe controlarse cuidadosamente. Valoración de la conciencia se centra en dos prioridades: 1) Evaluar el nivel de conciencia o despertar 2) Estimar el contenido de la conciencia o percepción.
- 16. 1. Evaluación del Nivel de conciencia o despertar : Aquí su observación se centra en la capacidad del paciente para responder a estímulos verbales o nocivos de una manera apropiada. Para estimular al paciente, el personal de enfermería debe comenzar con estímulos verbales en un tono normal. Si el paciente no responde, es posible aumentar el estímulo gritando al paciente. Si éste continúa sin responder, hay que incrementarlo moviendo al paciente. Si todos estos intentos no consiguen despertar al paciente, se debe pasar a un estímulo doloroso
- 17. Para valorar el despertar se debe utilizar la estimulación central: TÉCNICAS DE ESTIMULACIÓN CENTRAL: Pellizco del trapecio Compresión esternal TÉCNICAS DE ESTIMULACIÓN PERIFÉRICA: • Presión del lecho ungueal: se realiza aplicando firme presión en el lecho ungueal con un objeto, por ejemplo, un bolígrafo. • Pellizco de la cara interna del brazo o la pierna: se realiza pellizcando con firmeza una pequeña porción de los tejidos del paciente en la cara interna, más sensible, del brazo o de la pierna.
- 18. 2.Evaluación del contenido de la conciencia : Constituye un nivel funcional más alto y se relaciona con la valoración de la orientación del paciente en persona, lugar y tiempo . La valoración del contenido de la conciencia requiere que el enfermero de respuesta adecuadas a varias preguntas. Las alteraciones en la respuesta que indican grado crecientes de confusión y desorientación pueden ser el signo de deterioro neurológico.
- 19. 2.1 Categorías que se utilizan para describir el Niveles de conciencia Alerta:El paciente responde inmediatamente a estímulos externos mínimos. Letargia:Estado de somnolencia o inacción en el que el paciente necesita un estímulo más fuerte para responder, pero todavía se le despierta fácilmente. Las respuestas verbales, mentales y motoras son lentas y perezosas. Obnubilación: El paciente permanece muy somnoliento si no se le estimula. Cuando se le estimula, lleva a cabo órdenes sencillas. Existen un mayor embotamiento e indiferencia hacia los estímulos externos y la respuesta se mantiene mínimamente
- 20. Estupor: Mínimo movimiento espontáneo. Sólo puede despertársele con estímulos externos vigorosos y continuos. Las respuestas motoras a los estímulos táctiles son adecuadas. Las respuestas verbales son mínimas e incomprensibles. Coma: La estimulación vigorosa no produce ninguna respuesta neurológica voluntaria El despertar y la percepción no existen. No hay respuestas verbales. Las respuestas motoras pueden tener el propósito de retirada del estímulo doloroso (coma superficial), ser inadecuadas o estar ausentes (como profundo).
- 21. ESCALA DE GLASGOW : La herramienta más reconocida para valorar el nivel de conciencia es la escala del coma de Glasgow,es una valoración del nivel de conciencia consistente en la evaluación de tres criterios de observación clínica: la respuesta ocular, la respuesta verbal y la respuesta motora.
- 23. INTERPRETACION Puntuación máxima y normal 15 puntos Puntuación mínima 3 puntos Se califica el traumatismo craneoencefálico (o la condición neurológica de base) como: Leve si presenta un Glasgow de 15 a 13 puntos Moderado, si se obtiene una calificación de 12 a 9 Grave si es menor o igual a 8. Los componentes evaluados registran y cuantifican las respuestas tanto de la corteza cerebral como del tronco cerebral y el Sistema Reticular Activador Ascendente, sustratos anatómicos del estado de vigilia. No incluye la respuesta pupilar ni los movimientos oculares.
- 24. FUNCION MOTORA : La valoración de la función motora se centra en dos prioridades 1. Evaluar el volumen y el tono muscular : El tono muscular se valora determinando la oposición al movimiento pasivo. Se instruye al paciente que relaje la extremidad mientras el personal de enfermería realiza pasivamente el movimiento de la articulación en toda su amplitud y evalúa el grado de resistencia. El tono muscular se valora para buscar signos de flaccidez (ausencia de resistencia), hipotonía (resistencia disminuida), hipertonía (resistencia aumentada), espasticidad o rigidez.
- 25. ESCALA GARDUACIÓN DE LA FUERZA MUSCULAR : o: Ausencia de movimiento y de contracción muscular 1: Señales de contracción muscular 2: Movimiento activo cuando se elimina la gravedad 3: Movimiento activo contra gravedad 4: Movimiento activo contra cierta resistencia 5: Movimiento activo contra resistencia completa.
- 26. 2.Estimación de la fuerza muscular : Se valora haciendo que el paciente realice determinados movimientos contra resistencia fuerza del movimiento se gradúa en una escala de seis puntos. Si se sospecha debilidad muscular o asimetría de la fuerza, hay que pedir a enfermo que extienda ambos brazos con las palmas de las manos hacia arriba y mantenga esta posición con los ajos cerrados. Si tiene un lado más débil, el brazo correspondiente tenderá a la caída y a la pronación.
- 27. CLASIFICACIÓN DE LA FUNCIÓN MOTORA ANORMAL: Espontánea: aparece independientemente de los estímulos externos y puede no realizarla cuando se le pide que lo haga. Retirada: aparece cuando la extremidad sobre la que se aplica el estímulo doloroso se flexiona con normalidad en un intento de evitarlo. Localización: cuando la extremidad opuesta a la que recibe el estímulo doloroso cruza la línea media del cuerpo en un intento de liberarse de estímulo en el miembro afectado.
- 28. CLASIFICACIÓN DE LA FUNCIÓN MOTORA ANORMAL: Descorticación: respuesta anormal en flexión, puede aparecer de forma espontánea o en respuesta a estímulos dolorosos. Descerebración: respuesta anormal en extensión, que puede aparecer de forma espontánea o en respuesta a estímulos dolorosos. Flaccidez: Ausencia de respuesta a estímulos dolorosos
- 29. FUNCION PUPILAR La valoración de la función pupilar se centra en tres prioridades: 1. Estimar el tamaño y la forma pupilares : El tamaño pupilar debe determinarse en milímetros. Aunque muchas personas tienen ambas pupilas del mismo tamaño, una diferencia de hasta 1 mm entre el tamaño de ambas pupilas se considera normal. La desigualdad en el tamaño pupilar se denomina anisocoria y aparece en el 15-17% de la población normal. La alteración o desigualdad del tamaño pupilar
- 30. 2. Evaluación de la reacción pupilar a la luz : El reflejo pupilar a la luz depende de la función del nervio óptico (II NC) y del nervio oculomotor (Ill NC). La técnica para valorar la respuesta pupilar a la luz consiste en iluminar la pupila con un foco estrecho de luz brillante desde el ángulo externo del ojo. 3.Valoración del movimiento ocular : En el paciente consciente, la función de los tres nervios craneales del ojo y su inervación por el FLM pueden valorarse pidiéndole que siga con la vista un dedo a lo largo de todo el rango del movimiento ocular. Si los ojos se mueven juntos en los seis campos, los movimientos extraoculares están intactos.
- 31. FUNCION RESPIRATORIA: La valoración de la función respiratoria se centra en dos prioridades: 1.Observar el patrón de respiración. 2.Evaluar el estado de la vía aérea.
- 32. 1.Observacion del patrón de respiración. Los cambios en los patrones respiratorios ayudan a identificar el nivel de disfunción o lesión del tronco del encéfalo. La evaluación del patrón respiratorio también incluye la valoración de la eficacia del intercambio gaseo para mantener unos niveles adecuados de oxígeno y dióxido de carbono. La hipoventilación no es infrecuente en el paciente con alteración del nivel de conciencia. Las alteraciones de la oxigenación o de los niveles de dióxido de carbono pueden dar lugar a una disfunción neurológica añadida. La PIC aumenta con la hipoxemia y la hípercapnía
- 33. 2.Evaluación del estado de la vía aérea : La valoración de la función respiratoria en un paciente con déficit neurológico debe incluir evaluación del mantenimiento de la vía aérea y del control de las secreciones. Los reflejos de la tos, del vómito y de la deglución responsables de la protección de la vía aérea pueden estar disminuidos o ausentes. SIGNOS VITALES: La valoración de los signos vitales. se centra en dos prioridades: 1) Evaluar la presión arterial 2) Observar la frecuencia y el ritmo cardíacos.
- 34. CLASIFICACION DE HSA Escala de Fisher Escala de Claasen Escala de Hunt Hess
- 35. ESCALA DE FISHER La Escala de Fisher fue propuesta para predecir el riesgo de vasoespasmo cerebral después de una hemorragia subaracnoidea. La escala asigna un valor de 1 a 4 basado en el patrón de sangre visualizado en la TAC
- 36. ESCALA DE FISHER
- 37. ESCALA DE CLAASEN ESCALA DE CLAASEN GRADO CRITERIO DE TAC 1 No HSA o HV 2 Mínima Hsa sin Hv 3 Mínima Hsa con Hv 4 Hsa gruesa (llena completamente una cisura o cisterna sin Hv 5 Hsa gruesa con Hv
- 38. ESCALA DE HUNT Y HESS Es la escala más utilizada en la valoración y seguimiento de la (HSA),es una manera de clasificar la severidad de una hsa. Relaciona los síntomas neurológicos que presenta el paciente y su deterioro a través del grado asignado, con la severidad de la patología intracraneal asociada, R QX y el riesgo de complicaciones determina el manejo terapéutico del paciente: un paciente con un grado I a III en la escala Hunt y Hess, se intervenga el aneurisma dentro de las primeras de las 72 horas, ya que disminuye la morbilidad por resangrado y se puede tratar mas efectivamente el vasoespasmo tras la exclusión del aneurisma
- 39. ESCALA DE HUNT Y HESS
- 40. PRUEBAS DE DIAGNOSTICO TAC: Es la técnica diagnóstica de elección inicial (95 - 98%) Primero sin contraste para detectar la HSA Dx precoz de hidrocefalia o desarrollo de hematoma Después con contraste para intentar definir la etiología
- 41. HSA GRADO IV DE FISHER. EL CASO A ES UNA IMAGEN TÍPICA DE ROTURA DE ANEURISMA DE ARTERIA COMUNICANTE ANTERIOR; EL CASO B CORRESPONDE A LA IMAGEN DE UNA HSA CON HEMATOMA INTRAPARENQUIMATOS O SECUNDARIO A ROTURA DE UN ANEURISMA DE ARTERIA CEREBRAL MEDIA IZQUIERDA.
- 43. PUNCION LUMBAR • TAC negativa • Positiva a los 30 minutos del evento. • Eritrocitos de hasta 1 millón/mm3 • Xantocromico después de varios días del evento. • Aumento de Presión : 500 mmH2O • Leucocitosis en <48 hr: 1000 cel /mm3 • Proteínas: elevadas • Glucosa: ligeramente disminuida
- 44. ANGIOGRAFIA • POSITIVA: Determina origen y localización • Negativo: repetir en dos a tres semanas: Trombosis que oculta el saco HSA perimesencefalica • Importancia: detectar vasoespasmo
- 45. HSA-TIPOS DE ESPASMO 2 tipos de espasmo: • Central: Incluidos vasos adyacente al polígono Willis • Periférico: cortical • Sensibilidad: 77 a 97% y una especificidad de 87 a 100% (aneurismas de 2 a 3 mm)
- 46. TRATAMIENTO 2 Objetivos: Limitar el daño Prevenir una nueva hemorragia Dependerá de: a. Estado neurológico y médico del paciente b. Localización y morfología del aneurisma
- 47. HSA-OBJETIVOS Mantener una TA sistólica <170 mph Hidroterapia adecuada para evitar efectos del vasoespasmo. PPC >60 a 70 mmHg, manteniendo una PAM y PI adecuada. Evitar complicaciones. Unidad de cuidados intensivos : - Reposo absoluto - Vigilancia estrecha por personal medico - Luz indirecta - Cabeza a 30 grados.
- 48. HSA- TRATAMIENTO SINTOMATICO Cefalea: Ketorolaco o Tramadol Nauseas y vómitos: Dihimenhidrinato Hipertermia: Medios físicos y metamizol Sedación : Diazepam Úlceras de estrés: Bloqueadores H2 Evitar estreñimiento: Senósidos Esteroides: edema cerebral
- 49. HSA- TRATAMIENTO Fluidos e hidratación: mantener la euvolemia (presión venosa central entre 5 y 8mmHg). Proporcionar al menos tres litros al día de suero salino isotónico al 0,9%. Evitar sueros hipotónicos. Compensar los balances negativos y las pérdidas por fiebre El uso de acetato de fludrocortisona y de solución salina hipertónica es razonable para la corrección de la hiponatremia Manitol :Infusión de manitol para ↓ PIC , asociada a HTA sistémica(La PIC debe por debajo de 25mmde Hg y la presión de perfusión cerebral (PPC) debe ser de 80 mm de Hg)
- 50. HSA- TRATAMIENTO ANTAGONISTAS DE LOS CANALES DE CALCIO : NIMODIPINO : Reduce riesgo de vasoespasmo Discreto efecto vasodilatador de arterias leptomeníngeas,mejora paso de hematíes por pequeños vasos capilares Inhibe agregación plaquetaria Dosis: Inicial: 1 mg/hr o 15 ug/kg/hr (Primeras dos horas) 2 mg/hr o 30 ug/kg/hr (Siguientes horas) por 10 días. - Mantenimiento VO: 60 mg cada 4 hr de 14 a 21 días Ineficaz después de las 48 a 72 hr de iniciada la HSA.
- 51. HSA- TRATAMIENTO Anticonvulsivantes: administrar fenitoína (3-5 mg por kg y día vía oral o intravenoso) o ácido valproico (15-45 mg por kg y día vía oral o intravenoso). Glucosa sérica: mantener la glucemia entre 80 y 120 mg/dl; usar insulina si es necesario Anticonvulsivantes: administrar fenitoína (3-5 mg por kg y día vía oral o intravenoso) o ácido valproico (15-45 mg por kg y día vía oral o intravenoso).
- 52. HSA-TRATAMIENTO QUIRURGICO • Clipaje de la lesión aneurismática. • Excluir saco aneurismático de la circulación cerebral y preservación de flujo de la arteria que le da origen. • Evita vasoespasmo por extracción de coágulos • Decidir si es temprana o diferida.
- 53. HSA-COMPLICACIONES NEUROLOGICAS Vasoespasmo: 13% Resangrado: 7.7% Infarto Cerebral:2% Hidrocefalia:2% COMPLICACIONES EXTRANEUROLÓGICAS Bronconeumonía:17% Sepsis urinaria:6.89% In.Renal aguda:5.13% Infección de Herida:1.7%
- 54. DIAGNOSTICOS DE ENFERMERIA Perfusión tisular inefectiva cerebral R/C Interrupción del flujo arterial o venoso E/P alteración del estado mental, anomalías del habla, disculpad para deglutir, parálisis de extremidades Deterioro de la comunicación verbal R/C Alteración del sistema nervioso central E/P dificultad para formar frases y/o palabras Ansiedad R/C Amenaza en el estado de salud E/P Irritabilidad, nerviosismo preocupación
- 55. CUIDADOS DE ENFERMERIA Valorar el estado neurológico del paciente Evitar el re-sangrado (2-4 % en las primeras horas) Controlar las complicaciones neurológicas (HIC, vasoespasmo, hidrocefalia, convulsiones) Monitoreo de signos vitales Mantener vía periférica permeable Colocación de SNG Colocación de Sonda Vesical Limpieza de CVC Monitoreo de Exámenes de Laboratorio Control de Aga
- 56. CUIDADOS DE ENFERMERIA Reposo absoluto (cabecera a 30°) Analgesia y sedación Dieta blanda y laxantes Oxigenación adecuada Controlar la PVC Control Extricto de Balance Hídrico Administración de medicamento, según prescripción medica (analgesia, soluciones isotónicas, nimodipino, etc). Prevenir UPP
