Amenorrea
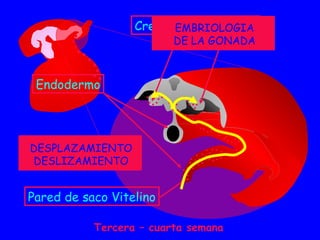
- 1. Endodermo Pared de saco Vitelino Crestas Urogenitales Celulas primordialesDESPLAZAMIENTO DESLIZAMIENTO EMBRIOLOGIA DE LA GONADA Tercera – cuarta semana
- 2. SEMANASEMANA 88 aa - 10- 10 aa OVOGONIAOVOGONIACEL. GERMINALCEL. GERMINAL SEXO CROMOSOMICO - XX o XY -
- 5. Area Preóptica Núcleo Paraventricular N. Supraóptico N. Arcuato N. Ventromedial A. Mamilar Areas y núcleos del hipotálamo Adenohipofisis ACTH LH/FSH TSH Neurohipofisis Oxitocina Vasopresina
- 6. Péptidos del hipotálamo Hipofisotropos Hormonas Hipofisotropas -TrH (Hormona Liberadora de Tirotrofina) -GnRH (Hormona Liberadora Gonadotrofinas) -CrH/Urocortina (Hormona Liberadora Corticotrofina) -GHrH(Hormona Liberadora Hormona Crecimiento) -Somatostatina Hipófisis anterior
- 7. Maduración Hipotalámica Hipofisiaria Estímulos intrínsecos y extrínsecos Núcleo Arcuato LH/FSH Sueño REM 90’ GnRH
- 8. FETOFETO DE 1 A 2DE 1 A 2 INFANCIAINFANCIA 1 SS EE NN SS II BB II LL II DD AA DD H-HH-H ADRENARQUIAADRENARQUIA SS GG E2E2 ADULTOADULTO RR EE TT RR OO CC OO NN TT RR OO LL
- 9. Tiempo Horas Sueno REM Sueno REM 11 años 15 años Mens Mens Pulsos GnRH Dias Ciclo
- 10. FSH Efectos de las gonadotropinas FSH LH LH INHIBINA ( )
- 11. MAYOR FUNCION 1. Diferenciación y maduración del Ooocito fertilizable, y 2. Exitosa propagación de la especie. FUNCIONES IMPORTANTES 1. Producción Hormonas sexuales y regulación del eje H-H-Gónada. 2. Garantizar preparación sexual y la salud sexual y reproductiva 3. Soportar el embarazo 4. Garantizar la electiva propagación de la especie
- 12. GONADA FEMENINA Folículo primordialFolículo primario Folículo secundario Folículo antral temprano Folículo antral selección Folículo pre-ovulatorio Oocito+corona radiada Folículo roto ovulatorio Cuerpo amarillo mitad ciclo Cuerpo amarillo final ciclo Unidades Foliculares en el ovario -Desarrollo-
- 13. Oocito FUNCION 1. Conservar el genoma 2. Regulación de la Unidad 3. Activacion de la Meiosis Cel Granulosa FUNCION 1. Freno Meiótico=sobrevivencia de la Unidad Folicular 2. Síntesis de estrógenos a partir de los andrógenos 3. Síntesis de proteínas reguladoras (Inhibina, Activina, IGF-I, EGF) 4. Respuesta a FSH. A LH post-ovula Unidades Foliculares en el ovario -Funciones- Cel de la Teca FUNCION 1. Síntesis de los andrógenos para síntesis de los estrógenos en CG 2. Receptores de LDL-C, respuesta a la LH, escasa síntesis de estrógenos 3. Forman el cuerpo luteo post-ovula- ción
- 14. Características de la estructura gonadal femenina 1- Población de células limitada 2- Se inicia la MEIOSIS = reposo 3- Oovogonia rodeada de C. gra- nulosa (células de sostén) 4- Estrecho contacto entre las células (Uniones GAP) 5- Células tecales intersticiales: síntesis de andrógenos y progesterona 6- Células granulosa: síntesis de estrógenos, péptidos y progesterona -1-
- 15. Características de la estructura gonadal femenina 1- Población de células limitada -1.1- 0 1000000 2000000 3000000 4000000 5000000 6000000 7000000 3 sem 20 sem N acer Puber M enop. # CELULAS Reserva = FUNCION
- 16. Características de la estructura gonadal femenina 2- Se inicia la MEIOSIS = reposo -1.2- Ovogonia (ADN 2n) MENARQUIA OVULACION 1 C.P (ADN 2n) FERTILIZACION 2 C.PGameto (ADN 1n) M.II Mitosis 3-12 sem MeiosisI Zygotene Pachytene Diplotene (ADN 4n) 13-26sem Leptotene Ovocito primario
- 17. Características de la estructura gonadal femenina 3 y 4- Oovogonia rodeada de C. gra- nulosa (células de sostén) Estrecho contacto entre las células (Uniones GAP) -1.3- Ovocito – F. Primordial C. pregranulosa Ovocito – F. Primario C. de la Granulosa
- 18. Características de la estructura gonadal femenina 3 y 4- Oovogonia rodeada de C. gra- nulosa (células de sostén) Estrecho contacto entre las células (Uniones GAP) -1.3- Ovocito – F. Primordial C. pregranulosa Ovocito – F. Primario C. de la Granulosa
- 19. Características de la estructura gonadal femenina 5 y 6- Células tecales intersticiales: síntesis de andrógenos y progesterona Células granulosa: síntesis de estrógenos, péptidos y progesterona -1.4- Andrógenos y P4 E2 y Proteínas
- 20. Características de la estructura gonadal femenina 7- Atresia permanente 8- Las unidades inician la madura- ción sin necesidad de FSH 9- Iniciación reclutamiento inicial mediado por SN autónomo 10-A partir de folículo secundario aparecen receptores de FSH 11 -Reclutamiento cíclico refleja la preparación molecular y bioquímica del folículo mejor 12- Atresia inducida por competencia -2-
- 21. Características de la estructura gonadal femenina 7- Atresia permanente 8- Las unidades inician la madura- ción sin necesidad de FSH -2.1-
- 22. RESERVARESERVA FOLICULARFOLICULAR FOLÍCULOFOLÍCULO PRIMORDIALPRIMORDIAL FOLÍCULOFOLÍCULO PREANTRALPREANTRAL FSH-LHFSH-LH NONO FSHFSH LHLH DINÁMICADINÁMICA FOLICULARFOLICULAR AA TT RR EE SS II AA OO VV UU LL AA CC II ÓÓ NN 0,20,03 0,1 1 10 10 100 3000 70000 25 A 47 A RESERVA DIÁMETRO FOLICULAR
- 23. Características de la estructura gonadal femenina 9- Iniciación reclutamiento inicial mediado por SN autónomo -2.2-
- 24. FETOFETO DE 1 A 2DE 1 A 2 INFANCIAINFANCIA 1 SS EE NN SS II BB II LL II DD AA DD H-HH-H ADRENARQUIAADRENARQUIA SS GG E2E2 Control neural -Simpático-AMPc- ADULTOADULTO RR EE TT RR OO CC OO NN TT RR OO LL
- 25. Características de la estructura gonadal femenina 10-A partir de folículo secundario aparecen receptores de FSH 11 -Reclutamiento cíclico refleja la preparación molecular y bioquímica del folículo mejor 12- Atresia inducida por competencia -2.3-
- 26. Características de la estructura gonadal femenina 10-A partir de folículo secundario aparecen receptores de FSH -2.4- FSHr FSHr FSHr FSHr FSHr FSHr FSHr FSHr FSHr FSHr FSHr FSHr FSHr FSHr FSHr FSHr FSHr FSHr FSHr FSHr FSHr FSHr FSHr FSHr FSHr FSHr FSHr FSHr FSHr FSHr FSHr
- 27. Características de la estructura gonadal femenina 11 -Reclutamiento cíclico refleja la preparación molecular y bioquímica del folículo mejor 12- Atresia inducida por competencia -2.5-
- 28. FSHr FSHr 17β-Estradiol 1 mes = 1 ciclo 28 ± 7 dias LH FSH E2 P4
- 32. AMENORREA
- 36. INTEGRIDAD ANATÓMICA Y FUNCIONAL Control Neural Control Químico Dopamina (-) Norepinefrina (+) Endorfinas (-) Hipotálamo Gn-RH Hipófisis ant FSH, LH Ovarios Utero ProgesteronaEstrogeno s Menstruación –± ?
- 39. •HISTORIA CLÍNICA •EXPLORACIÓN FÍSICA •ESTUDIOS DE LABORATORIO Y GABINETE DIAG NÓ STICO EXCLUIR EMBARAZO CRIPTOMENORREA
- 41. CRIPTOMENORREA DIAG NÓ STICO HIMEN IMPERFORADO TABIQUE VAGINAL TRANSVERSO AGENESIA VAGINAL AISLADA AGENESIA CERVICAL AISLADA
- 42. DIAG NÓ STICO 4 EXCLUIR EMBARAZO CRIPTOMENORREA 1. AMENORREA CON AUSENCIA O POBRE DESARROLLO DE CARACTERES SEXUALES SECUNDARIOS (CSS) 2. AMENORREA CON CSS NORMALES 3. AMENORREA CON AUSENCIA DE ÚTERO Y VAGINA 4. AMENORREA CON DATOS DE HIPERANDROGENISMO
- 43. DIAG NÓ STICO 4 EXCLUIR EMBARAZO CRIPTOMENORREA 1. AMENORREA CON AUSENCIA O POBRE DESARROLLO DE CARACTERES SEXUALES SECUNDARIOS (CSS)
- 44. FSH Baja Alta Hipogonadismo hipogonadotrópico Hipogonadismo hipergonadotrópico (Disgenesia gonadal) 1 1. AMENORREA CON AUSENCIA O POBRE DESARROLLO DE CARACTERES SEXUALES SECUNDARIOS (CSS)
- 45. 2 2. AMENORREA CON CARACTERES SEXUALES SECUNDARIOS NORMALES
- 46. FSH, LH, Prolactina, TSH Prueba de deprivación con Medroxiprogesterona + Sangrado No sangradoProlactina TSH Manejo endocrinológico específico -Disfunción hipotalámica moderada - SOP (LH/FSH) Revisar resultado de FSH (próxima diapositiva) 2 2. AMENORREA CON CARACTERES SEXUALES SECUNDARIOS NORMALES
- 47. FSH Baja / normalAlta Falla Hipotálamo-hipofisiaria Falla Ovárica Sí < 25 años o amenorrea primaria cariotipo Sí < 35 yrs R/O Enfermedad autoinmune ?? Biopsia CT - RM -Disfunción hipotalámica grave - Patología Intracraneal
- 48. Síndrome de Asherman • Embarazo complicado con deciduoendometritis • Antecedente de legrado uterino • Diagnóstico : HSG o histeroscopía • Tratamiento : Adhesiolisis; histeroscopía + tratamiento con estrogenos FSH Normal Antecedente traumático
- 50. 3 3. AMENORREA CON AUSENCIA UTERO-VAGINAL
- 51. Cariotipo 46-XX Agenesia Mülleriana Insensibilidad a Los andrógenos . Involución gonadal . Deficiencia enzimática testicular . Agenesia células Leydig 46-XY Mamas normales Vello púbico normalMamas normales y ausencia de vello púbicoAusencia de mamas y vello púbico 3 3. AMENORREA CON AUSENCIA UTERO-VAGINAL
- 52. 4 4. AMENORREA CON DATOS DE HIPERANDROGENISMO
- 53. Testosterona, DHEA-S, FSH y LH DHEA-S 500-700 mug/dLDHEA-S >700 mug/dLTEST. >200 ng/dL ↑ Suero 17-OH Progesterona HSC tardíaHiperfunción Adrenal U/S ? RM o TC Tumor ovárico O adrenal Elevaciones menores SOP (Alta LH / FSH( 4 4. AMENORREA CON DATOS DE HIPERANDROGENISMO
- 54. Amenorrea AMENORREA PRIMARIA • Falla ovárica 36% • Hipogonadismo hipogonadotropico 34% • SOP 17% • Alteraciones congenitas (diferentes a disgenesias) 4% • HIpopituitarismo 3% Hiperprolactinemia 3% • Relacionadas con el peso 3% AMENORREA SECUNDARIA • SOP 30% • Falla ovárica prematura 29% • Relacionadas con el peso 19% • Hiperprolactinemia 14% • Relacionada con el ejercicio 2% • Hipopituitarismo 2%
- 55. • A 19-year-old Caucasian woman sought medical attention because of her concern that she had never had a menstrual period. Early childhood development had been normal, and there had been no significant illness or injury during childhood or adolescence. Breast development had begun at age nine, followed shortly thereafter by axillary and pubic hair. A growth spurt had occurred at age 13. • The patient currently experienced monthly bloating and breast tenderness that lasted approximately three days. She did not have hot flashes and was not taking any medication. She exercised for about one hour four days a week and ate well-balanced meals. There was no family history of endocrine or reproductive disorders.
- 56. • The patient was 1.60 m tall and weighed 54.5 kg. The physical examination was normal; indeed, the breasts and axillary and pubic hair were typical for a female adult. • Pelvic examination revealed a short vaginal pouch. No uterus or adnexal tissue was palpated on retrovaginal and abdominal vaginal examination
- 57. • The pregnancy test was negative. The serum FSH level was 6 mU/mL (normal, 2-15) and the prolactin level was 8 ng/mL (normal <20). Thyroid function tests are normal. Vaginal ultrasound showed that the uterus was absent. Pelvic ultrasound showed structurally normal kidneys
- 58. Mosaico (46-XX / 45-XO((Clásico 45-XO( Síndrome de Turner
- 62. Amenorrea relacionada con el peso Anorexia Nerviosa
- 63. Hiperplasia suprarrenal congenita de aparición tardía
- 67. Another case:
- 68. • A 21-year-old woman sought consultation for amenorrhea. Breast and axillary-pubic hair development had begun at age nine and menarche had occurred at age 12.5. Her menstrual cycles had been irregular, with cycle lengths that varied from once a month to every three months. At age 18, she had noted a further decrease in the frequency of menses, and she had been amenorrheic since age 19
- 69. ¿DIAGNÓSTICO? AMENORREA 21 años Antecedentes Pubertad normal Menarca a los 12.5 años Ciclos iniciales cada 1 a 3 meses Disminución en la frecuencia a los 18 años Amenorrea a los 19 años
- 70. • The patient denied galactorrhea, hot flashes, previous head injury, use of medications or street drugs, or symptoms suggestive of thyroid or adrenal dysfunction. At age 18, she had begun to exercise extensively and trained for triathlons; she also had changed her diet and became a strict vegetarian. She had lost approximately 8 kg during that year.
- 71. AMENORREA 21 años Antecedentes Pubertad normal Menarca a los 12.5 años Ciclos iniciales cada 1 a 3 meses Disminución en la frecuencia a los 18 años Amenorrea a los 19 años Sin galactorrea, bochornos, traumatismos craneales, uso de medicamentos Ausencia de síntomas sugestivos de disfunción tiroidea o suprarrenal
- 72. AMENORREA 21 años Antecedentes Pubertad normal Menarca a los 12.5 años Ciclos iniciales cada 1 a 3 meses Disminución en la frecuencia a los 18 años Amenorrea a los 19 años Sin galactorrea, bochornos, traumatismos craneales, uso de medicamentos Ausencia de síntomas sugestivos de disfunción tiroidea o suprarrenal Cambios en el estilo de vida Actividad física Dieta vegetariana Pérdida de peso O R IG EN H IPO TA LÁ M IC O
- 73. • The patient was 1.60 m in tall and weighed 48 kg. Blood pressure was 110/70 mmHg when supine and 108/80 mm Hg when upright. She had bradycardia with a pulse rate of 52 bpm. The breasts and axillary and pubic hair were normal. There was obvious carotenemia of her hands and feet. On pelvic examination, a small uterus could be palpated and normal- sized ovaries were present in the adnexal areas.
- 75. • A pregnancy test was negative, as was a progesterone withdrawal test. The serum FSH level was 2 mU/mL; serum LH, 2 mU/mL (normal, <15); urinary estradiol, 20 pg/mL (normal, >30 at most points during the menstrual cycle); and serum prolactin, 5 ng/mL. Thyroid function tests were normal.
- 76. PRUEBA DE DEPRIVACIÓN CON PROGESTERONA • CONDICIONES – Presencia de útero – Estímulo estrogénico previo y suficiente – Ausencia de embarazo
- 77. ¿Necesita tratamiento? • Objetivo del tratamiento • Alternativas • Duración
- 78. • An oral contraceptive was prescribed. One month later, withdrawal bleeding occurred. The patient was advised to continue taking the contraceptives. Magnetic resonance imaging (MRI) of the hypothalamic- pituitary region showed no abnormalities.
- 79. The last one….
- 80. • A 28-year-old woman sought medical attention for amenorrhea of two years' duration. Normal menarche had occurred at age 13, followed by regular menstrual cycles until age 18. At that time, she had obtained a prescription for an oral contraceptive, which she took until age 24. After she had discontinued the contraceptive, her menses returned but they were irregular, occurring four to five times a year. At age 25, she had noticed a further diminution in the frequency of menses, and at age 26, menses had ceased.
- 81. ¿Diagnóstico?
- 82. • Around that time she also had noticed a milky discharge from both breasts. • The patient did not have hot flashes, hirsutism, headaches, visual field disturbances, orthostatic changes, or weight loss. She was not taking any medication. There was no family history of reproductive dysfunction.
- 83. • The patient appeared to be well- developed, well-nourished, and in no distress. Her height was 1.56 m and she weighed 60 kg. Visual fields were normal to confrontation; the fundi and extraocular motion were also normal. The thyroid was normal to palpation. The breasts had normal glandular tissue; the bilateral milky discharge contained fat globules. The abdominal, pelvic, and neurologic examinations were normal.
- 84. • The pregnancy test was negative. There was no withdrawal bleeding after progesterone challenge. The estradiol level was 25 pg/mL; FSH, 5 mU/mL; and prolactin, 300 ng/mL.
- 85. • An MRI scan revealed a 9-mm hypodense lesion in the left lateral wing of the pituitary, consistent with a pituitary adenoma. • Bromocriptine was administered, starting at 1.25 mg at bedtime and then increased over the next week to 2.5 mg twice a day. The patient was told that if she became sexually active and wanted to avoid pregnancy, she would have to use mechanical contraception. Follow-up prolactin measurements and pituitary MRI scans were advised.
- 87. HCLASIFICACIÓ N 1. Estímulo hormonal inadecuado del endometrio • Euestrogénico • Hipoestrogénico
- 88. HCLASIFICACIÓ N Ausencia de respuesta del endometrio • Ausencia del útero • Daño del útero
- 89. HCLASIFICACIÓ N Ausencia de respuesta del endometrio • Ausencia del útero • Daño del útero 1. Estímulo hormonal inadecuado del endometrio • Euestrogénico • Hipoestrogénico
- 91. 1. Amenorrea anovulatoria EUESTROGÉNICA ANDRÓGENOS NORMALES • Disfunción hipotálamo-hipofisiaria •Estrés •Aumento o disminución de peso •Ejercicio • Hiperprolactinemia • Tumor ovárico feminizante • Enfermedad endócrina no gonadal •Tiroides •Suprarrenal • Enfermedad sistémica
- 92. 1. Amenorrea anovulatoria EUESTROGÉNICA ANDRÓGENOS ELEVADOS • Síndrome de ovarios poliquísticos • Tumor ovárico masculinizante • Hiperplasia suprarrenal congénia • Síndrome de Cushing
- 94. 1. Amenorrea anovulatoria HIPOESTROGÉNICA ANDRÓGENOS NORMALES DAÑO HIPOTÁLAMO-HIPOFISIARIO • Disfunción hipotálamo-hipofisiaria grave •Neoplasias •Enfermedades infiltrativas •Infecciones •Traumatismos
- 95. 1. Amenorrea anovulatoria HIPOESTROGÉNICA ANDRÓGENOS NORMALES DAÑO OVÁRICO • Disgenesia gonadal • Falla ovárica prematura • Defectos enzimáticos • Resistencia ovárica • Radioterapia/Quimioterapia
- 96. 1. Amenorrea anovulatoria HIPOESTROGÉNICA ANDRÓGENOS ELEVADOS • Tumor ovárico masculinizante • Hiperplasia suprarrenal congénia • Síndrome de Cushing
- 97. Clasificación • Amenorrea primaria con desarrollo normal de los caracteres sexuales secundarios – Falta de exteriorización de la menstruación debido a un obstáculo mecánico • Himen imperforado • Atresia vaginal – Anomalías del desarrollo embriológico mulleriano • Síndrome de Rokitansky • Aplasia vaginal con útero funcional
- 98. Clasificación • Amenorrea primaria con desarrollo normal de los caracteres sexuales secundarios – Sinequia uterina de origen tuberculoso – Amenorrea de origen hipotalámico y suprahipotalámico
- 99. Clasificación • Amenorrea primaria con desarrollo anormal o ausente de los caracteres sexuales secundarios – Hipogonadismo hipergonadotropo – Hipogonadismo hipogonadotropo – Seudohermafroditismo femenino – Seudohermafroditismo masculino
- 100. Clasificación • Amenorrea secundaria – Origen cervical – Origen uterino – Origen ovárico – Origen supraovárico • Hipofisiario • Hipotalámico
- 101. Amenorrea secundaria • Origen cervical – Yatrógeno (conización) • Origen uterino – Causa farmacológica – Causa mecánica • Origen ovárico – Menopausia precoz o insuficiencia ovárica prematura – Síndrome de ovarios poliquísticos – Tumores ováricos virilizantes
- 102. Amenorrea secundaria • Origen supraovárico – Hipofisiario • Hiperprolactinemia • Otras causas no tumorales • Otras causas tumorales – Hipotalámico y suprahipotalámico • Anorexia • Ejercicio físico • Estrés • Amenorrea pospildora
- 104. Anamnesis Exploración física Exámenes complementarios Historia familiar Enfermedad genática conocida Edad del desarrollo puberal Antecedentes patológicos Tratamientos en el pasado o actuales Estadio del desarrollo puberal Peso, talla Exploración ginecológica Exámen general Ecografía pélvica Radiografías del esqueleto Valores hormonales específicos Cariotipo Retraso puberal Simple (más frecuente) Otro diagnóstico que puede requerir Exploraciones específicas Siempre descartar embarazo
- 105. Anamnesis Exploración física Exámenes complementarios Antecedentes gineco-obstétricos Antecedentes endocrinos Tratamientos en el pasado o actuales Anticoncepción Signos de carencia estrogénica Peso, talla Exploración ginecológica (signos De impregnación estrogénica y permeabilidad del cuello) Exploración general Ecografía pélvica Valores hormonales específicos Histeroscopía Causas yatrógenas Otro diagnóstico que puede requerir exploraciones específicas Siempre descartar embarazo
- 106. How is prolactin controlled?
- 108. Hiperprolactinemia FORMAS • MONOMÉRICA (22-25 kDa) – 80 a 90% • DIMÉRICA (GRAN PROLACTINA 45-50 kDa) – 8 a 20% • GRAN-GRAN PROLACTINA (150 kDa) 1 a 5%
- 109. Hiperprolactinemia 0 24 2 a 20 ng/ml NACIMIENTO COMIDA ESTRÉS OVULACIÓN EMBARAZO LACTANCIA
- 110. Hiperprolactinemia - diagnóstico • Amenorrea- galactorrea • Infertilidad • Hirsutismo (50%) • Osteopenia precoz • Síndrome tumoral • Asociación con otros trastornos endocrinos
- 111. Hiperprolactinemia - diagnóstico • Nivel basal de prolactina sérica • Radiografía estándar de frente y de perfil de la silla turca • Tomografía computada • Resonancia magnética » Investigación de otras causas de esterilidad
- 112. Hiperprolactinemia - Causas • Hiperprolactinemias adenomatosas – Adenoma secretor de prolactina – Adenomas mixtos secretores de prolactina • Hiperprolactinemias no adenomatosas – Yatrógenas – Tumores hipofisiarios o suprahipofisiarios – Asociada a ciertos síndromes endócrinos (hipotiroidismo, hiperparatiroidismo, SOP) – Asociada a insuficiencia hepática o renal – Asociada a estrés, actividad física y patología refleja – Funcional y/o idiopática
- 113. Medicamentos hiperprolactinemiantes • Estrógenos • Neurolépticos – Fenotiacinas – Butirofenonas – Veraliprida • Antidepresivos tricíclicos • Antihipertensivos – Reserpina – Metildopa • Anti H2 – Cimetidina • Morfinas y metadona
- 114. Tratamiento • Médico – Agonistas dopaminérigicos • Bromocriptina • Lisurida • Quinagolida • Cabergolina • Quirúrgico • Radioterapia » Inducción de la ovulación
- 115. Síndrome de ovarios poliquísticos • Es la alteración endocrina más común en mujeres en edad reproductiva HIPERANDROGENISMO OLIGO-AMENORREA DIVERSAS ALTERACIONES METABÓLICAS ESTERILIDAD
- 116. Síndrome de ovarios poliquísticos • Es la alteración endocrina más común en mujeres en edad reproductiva – 4-7% de mujeres en edad reproductiva – 26-37% del total de casos de amenorreas
- 117. Síndrome de ovarios poliquísticos • DIAGNÓSTICO – Clínico – Ecográfico (?) • Normal en 20% de los casos • OPQ en 15 a 20% de mujeres sanas • Dependiente del tipo de equipo y capacitación profesional – Laboratorio
- 118. Diagnóstico • OBESIDAD – 50-65% de los casos – Tipo androide – Se asocia a resistencia a la insulina – hiperinsulinismo • Intolerancia a la glucosa • Hipertensión • Dislipidemias
- 119. Diagnóstico • HIPERINSULINEMIA – 50% de los casos • Más frecuente en mujeres obesas (75-80%) – La hiperinsulinemia aumenta los niveles séricos de andrógenos • Disminución de la secreción hepática de SHBG (aumentan los esteroides libres en sangre) • Aumento de la actividad del citocromo P450c-17 (controla la dos enzimas implicadas en la biogenesis de los andrógenos)
- 120. Diagnóstico • HIPERSECRECIÓN DE LH – 40-70% de los casos – LH – Andrógenos ováricos
- 121. Diagnóstico • HIPERANDROGENISMO – Es la principal carácterística del SOP • Hirsutismo 70% • Acné 25% • Alopecia 8% – La testosterona libre es el andógeno más comunmente elevado – Es necesario determinar sufato de DHEA (origen suprarrenal)
- 122. Diagnóstico • MANIFESTACIONES TARDÍAS – Mayor riesgo de hiperplasia y cáncer endometrial (hiperestronismo crónico) – Mayor riesgo metabólico • Diabetes Mellitus tipo II – Mayor riesgo de enfermedades cardiovasculares
- 123. Tratamiento • DESEO DE GESTACIÓN – Pérdida ponderal – Inducción de ovulación – Tratamiento quirúrgico (cuña ovárica) – Fármacos sensibilizantes de la acción de la insulina • Metformina
- 124. Tratamiento • SINTOMÁTICO DEL ACNÉ E HIRSUTISMO – Moderado • Anticonceptivos orales combinados – Progestágenos con baja actividad androgénica (desogestrel/norgestimato) – Progestágenos con actividad antiandrogénica (acetato de ciproterona) – Grave • Espironolactona (antiandrógeno) • Acetato de ciproterona • Fármacos sensibilizantes a la acción de la insulina (metformina)