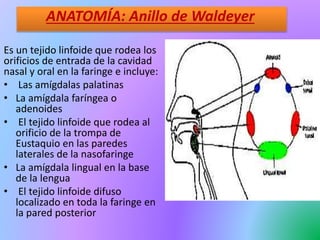
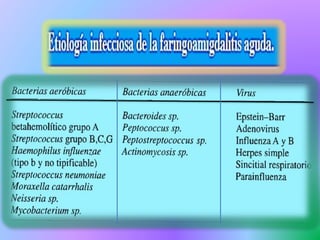
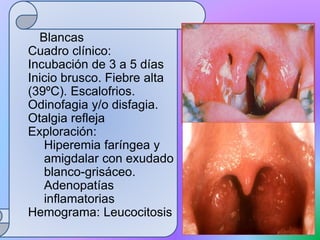
El documento describe la anatomía y función del anillo de Waldeyer, que incluye las amígdalas palatinas, la amígdala faríngea u adenoides, el tejido linfoide de la trompa de Eustaquio y la amígdala lingual. Explica que las amígdalas forman parte del sistema inmunológico y ayudan a combatir infecciones. Además, describe las causas, síntomas y tratamiento más comunes de la amigdalitis aguda, particularmente la causada por estreptococos.