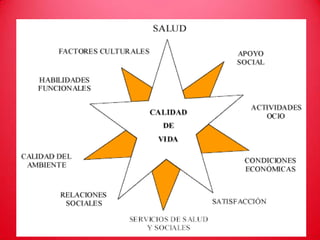
El documento trata sobre varios temas relacionados con la calidad de vida y el final de la vida. Explica que la calidad de vida se usa para evaluar el bienestar social y que los cirujanos deben considerarla al tomar decisiones quirúrgicas. También describe la donación de órganos como un procedimiento para trasplantar tejidos sanos y mantener la calidad de vida, así como conceptos como la eutanasia, el derecho a morir dignamente y las directivas anticipadas de no reanimación.