Electromiografia y neuroconducciones tablas (1).pdf
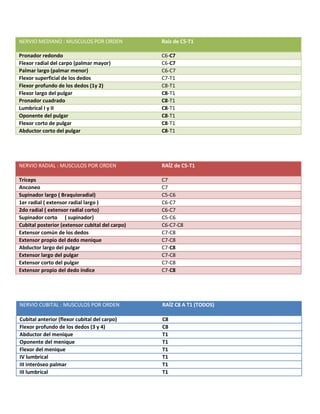
- 1. NERVIO MEDIANO : MUSCULOS POR ORDEN Raíz de C5-T1 Pronador redondo C6-C7 Flexor radial del carpo (palmar mayor) C6-C7 Palmar largo (palmar menor) C6-C7 Flexor superficial de los dedos C7-T1 Flexor profundo de los dedos (1y 2) C8-T1 Flexor largo del pulgar C8-T1 Pronador cuadrado C8-T1 Lumbrical I y II C8-T1 Oponente del pulgar C8-T1 Flexor corto de pulgar C8-T1 Abductor corto del pulgar C8-T1 NERVIO RADIAL : MUSCULOS POR ORDEN RAÍZ de C5-T1 Tríceps C7 Anconeo C7 Supinador largo ( Braquioradial) C5-C6 1er radial ( extensor radial largo ) C6-C7 2do radial ( extensor radial corto) C6-C7 Supinador corto ( supinador) C5-C6 Cubital posterior (extensor cubital del carpo) C6-C7-C8 Extensor común de los dedos C7-C8 Extensor propio del dedo menique C7-C8 Abductor largo del pulgar C7-C8 Extensor largo del pulgar C7-C8 Extensor corto del pulgar C7-C8 Extensor propio del dedo índice C7-C8 NERVIO CUBITAL : MUSCULOS POR ORDEN RAÍZ C8 A T1 (TODOS) Cubital anterior (flexor cubital del carpo) C8 Flexor profundo de los dedos (3 y 4) C8 Abductor del menique T1 Oponente del menique T1 Flexor del menique T1 IV lumbrical T1 III interóseo palmar T1 III lumbrical T1
- 2. IV interóseo dorsal T1 II interóseo palmar T1 III interóseo dorsal T1 II interóseo dorsal T1 I interóseo palmar T1 I interóseo dorsal T1 Flexor corto del pulgar (profundo) T1 Abductor corto del pulgar T1 NERVIO MUSCULOCUTANEO : MUSCULOS POR ORDEN RAÍZ C5- C7 Coracobraquial C5-C6-C7 Biceps braquial C5-C6 Braquial C5-C6 NERVIO AXILAR: MUSCULOS POR ORDEN RAÍZ C4-C6 Deltoides C5-C6 Redondo menor C4-C5
- 3. PROTOCOLO SÍNDROME DEL TÚNEL DEL CARPO NEUROCONDUCCIONES Mediano ( motor y sensorial) Cubital ( motor sensorial) ELECTROMIOGRAFÍA Abductor corto del pulgar ( raíz C8-T1, nervio mediano) 1er interoseo dorsal( raíz C8-T1, nervio cubital) PROTOCOLO RADICULOPATIA CERVICAL NEUROCONDUCCIONES Mediano ( motor y sensorial) Cubital ( motor sensorial) ELECTROMIOGRAFIA Deltoides ( raíz C5-C6, nervio axilar) Bíceps braquial (raíz C5-C6 nervio musculocutaneo) Braquioradial ( raíz C6-C7, nervio interóseo posterior) 1er Interóseo dorsal ( raíz C8-T1, nervio cubital) Paravertebrales ( raíz C5-C6) Ad Tríceps braquial (C6-C7-C8 radial) Abductor corto del pulgar ( raíz C8-T1, nervio mediano) PROTOCOLO RADICULOPATIA LUMBAR NEUROCONDUCCIONES Tibial ( motor) Sural ( sensorial) Reflejo H (tibial) ELECTROMIOGRAFIA Paravertebrales (L4-L5) Gemelo medial (raíz S1-S2 nervio tibial) Vasto medial( raíz L2-L3-L4, nervio femoral) Tibial anterior ( raíz L4-L5, peroneo profundo) Extensor largo del primer ortejo ( raíz L5-S1, peroneo superficial) Ad Semitendinoso ( L5 ciático porción tibial) Porción corta del biceps ( L5-S1 ciático porción peronea) Peroneo lateral largo (L5 , S1 peroneo superficial) PROTOCOLO LESIÓN NERVIO CIATICO NEUROCONDUCCIONES Tibial ( motor) Sural ( sensorial) Reflejo H (tibial) ELECTROMIOGRAFIA Semitendinoso ( L5 ciático porción tibial) Semimebranoso ( L5 ciático porción tibial) Porción corta del biceps ( L5-S1 ciático porción peronea) Gemelo medial (raíz S1-S2 nervio tibial)
- 4. PROTOCOLO DEL TUNEL DEL TARSO NEUROCONDUCCIONES Tibial ( motor) Ramas plantares del tibial PROTOCOLO PARALISIS FACIAL REFLEJO DE PARPADEO R1, R2, R2c NEUROCONDUCCIONES Rama superior Rama inferior ELECTROMIOGRAFIA Orbicular de los labios Cuadrado de la barba PROTOCOLO POLINEUROPATIA NEUROCONDUCCIONES Tibial ( motor) Peroneo (motor y sensorial) Sural ( sensorial) Cubital (motor y sensorial) ONDAS F Tibial, Peroneo, Cubital ELECTROMIOGRAFIA Vasto medial( raíz L2-L3-L4, nervio femoral) Tibial anterior ( raíz L4-L5, peroneo profundo) Extensor largo del primer ortejo ( raíz L5-S1, peroneo superficial) Deltoides ( raíz C5-C6, nervio axilar) Bíceps braquial (raíz C5-C6 nervio musculocutaneo) Braquioradial ( raíz C6-C7, nervio interóseo posterior) 1er Interóseo dorsal ( raíz C8-T1, nervio cubital) PROTOCOLO PLEXO BRAQUIAL NEUROCONDUCCIONES Axilar Musculocutaneo Subescapular Mediano (motor y sensorial) Cubital (motor sensorial) Radial (motor sensorial) ELECTROMIOGRAFIA Supraespinoso (raíz C5, C6, nervio supraescapular) Deltoides ( raíz C5-C6, nervio axilar) Bíceps braquial (raíz C5-C6 nervio musculocutaneo) Tríceps braquial ( raíz C6-C7-C8 , nervio radial) Palmar mayor o flexor radial del carpo (raíz C6-C7 nervio mediano) Abductor corto del pulgar ( raíz C8-T1, nervio mediano) Cubital anterior o flexor cubital del carpo (raíz C7-C8, nervio cubital) 1er interóseo dorsal( raíz C8-T1, nervio cubital) Extensor propio de dedo índice (raíz C7-C8, nervio interóseo posterior) PARARAESPINALES??
- 5. Suplencia radicular en los músculos de los miembros superiores. Suplencia radicular en los músculos de miembros inferiores. Deltoides C5 Ilipsoas L1 Bíceps braquial Tríceps braquial Braquioradial Musculo flexor C5-C6 C6-C7 Cuádriceps femoral Adductores L2-L4 L2-L3 C5-C6 Gluteo mayor Gluteo medio L5-S1 L5 superficial los dedos Cubital anterior de C7-C8 Bíceps femoral S1 C8 (flexor cubital del carpo) Flexor del carpo Extensor radial C6- C7 Tibial anterior L4-L5 C8 Extensor largo del hallux L5-S1 cubital del carpo ( cubital posterior) Abductor corto del pulgar Abductor del menique T1 Peroneo largo L5 Gastronecmius S1 Tibial posterior L5 C8-T1 Abductor digiti quinti Semitendinoso S1-S2 L5 PROTOCOLO MIOPATIA NEUROCONDUCCIONES Mediano (motor y sensorial) Cubital (motor sensorial) Sural sensitivo Peronéo motor Tibial motor ELECTROMIOGRAFIA Músculos proximales Deltoides ( raíz C5-C6, nervio axilar) Braquioradial ( raíz C6-C7, nervio interóseo posterior) Recto femoral
- 6. PUNTOS MOTORES MUSCULO PUNTO MOTOR INERVACION MANIOBRA Abductor corto del pulgar Media distancia entre la articulación MTCF del 1er y la articulación carpometacarpeana. N. mediano / cordón medial/ división anterior/ tronco inferior/C8-T1 Abducción palmar del primer dedo 1er interóseo dorsal Base de las falanges proximales y las expansiones digitales dorsales. Línea transmetacarpiana a la altura de la articulación MTCF del 1er dedo entre cada espacio intermetacarpeano 1-2do: borde radial del 2 y 3ro MTC 3-4to: borde cubital cubital 4 y 5to MTC. Nervio cubital/ cordon medial/división anterior / tronco inferior/ raíz C8-T1 Extensor propio de dedo índice A 2 dedos proximales entre la apófisis estiloides cubital (UL.ST.) y la estiloides radial a una profundidad de 1.2cm. Nervio interóseo posterior/ cordon posterior/división posterior/ tronco superior medio e inferior/ raíz C7-C8, Extender el dedo con la flexión de otros dedos. Palmar mayor o flexor radial del carpo De 3-4 dedos de distancia distal al punto medio de una línea que conecta el epicóndilo medial (EM) y el tendón del bíceps (BT). Nervio mediano/ cordon lateral o medial/ divison anterior / tronco superior, medio, inferior/ raíz C6-C7 Flexión de la muñeca con desviación radial. Cubital anterior o flexor cubital del carpo Dos dedos se extienden hacia el cúbito (U) en la unión de la parte superior y el tercio medio del antebrazo. Nervio cubital/ cordon medial/ divison anterior / tronco inferior/ raíz C7-C8, Flexión de la muñeca con desviación cubital. Deltoides ANTERIOR: 3 dedos debajo del borde anterior del acromion. MEDIAL: Abductor del hombro. A medio camino entre la punta del acromion y el tubérculo deltoideo. POSTERIOR: Extiende la articulación glenohumeral. A 2 dedos, caudales al margen posterior del acromion. Nervio axilar/ cordon posterior/ división posterior/ tronco superior/ raíz C5-C6 Anterior: Elevación del antebrazo de la mesa. Medial: abducción del brazo. Posterior: levantar el brazo de la mesa. Bíceps braquial En la mayor parte del músculo en la mitad del brazo. Nervio musculocutaneo/ cordón lateral/ división anterior/tronco superior y medio/ raíz C5-C6 Flexionar o supinar el antebrazo. Braquioradial A la mitad entre el tendón del bíceps (BT) y el epicóndilo lateral (LE), a lo largo del pliegue flexor; insertar el electrodo a una profundidad de 1.5 cm. Nervio radial,interóseo posterior/ cordon posterior/división posterior/tronco superior raíz C6-C7,) Flexión del antebrazo en posición neutral Tríceps braquial Cabeza larga: 4 dedos anchos distal al pliegue axilar posterior. Cabeza lateral: Inmediatamente posterior a la inserción del tubérculo deltoideo o Radial/cordón posterior/división posterior/ tronco inferior/ C6-C7-C8 Extensión del codo
- 7. deltoideo Cabeza medial: A 3 dedos proximales del epicóndilo medial del húmero. Paravertebrales Uno o dos traveses de dedo lateral a la apófisis espinosa seleccionada. Nervio espinal respectivo. No Gemelo medial Un palmo de mano debajo del pliegue poplíteo en la masa medial de la pantorrilla. Nervio tibial/ nervio ciatico / división vetral del nervio sacro/ raíz S1-S2 Flexionar plantar el pie con la rodilla extendida. Vasto medial Cuatro traveses de dedo proximal al ángulo medial superior de la rótula (P). Nervio femoral, Plexo Lumbar División Posterior, L2, L3, L4. Levantar el pie con la rodilla extendida Tibial anterior Cuatro espacios de dedo debajo de la tuberosidad de la tibia (TT) y un dedo cerca de la cresta tibial Peroneo profundo, peroneo común, ciático, Plexo Sacro de la División Posterior, L4, L5. Dorsiflexion de tobillo. Extensor largo del primer ortejo Tres dedos por encima de la línea bimaleolar (MM-LM) del tobillo, justo lateral a la cresta de la tibia Peroneo profundo, peroneo comun/ N ciatico / divison posterior del plexo sacro/ raíz L5-S1, Extender el primer ortejo Semitendinoso A mitad de camino en una línea entre el epicóndilo medial (ME) del fémur y la tuberosidad isquiática (IT) Porción tibial del ciático, plexo sacro de la división anterior, L5, S1, S2 Flexionar la rodilla y girar internamente la tibia Semimembranoso Lateral al tendón semitendinoso en el vértice de la "V" entre el tendón semitendinoso y el bíceps femoral. Porcion tibial del ciático, plexo sacro de la división anterior, L5, S1, S2. Flexionar la rodilla y girar internamente la tibia. Porción corta del bíceps Palpe el tendón de la cabeza larga del bíceps; agárrelo con las yemas de los dedos; inserte el electrodo justo ahí. División peronea del ciático, División posterior, Plexo sacro, L5, S1, S2. Flexionar la rodilla Peroneo lateral largo Tres espacios de dedo debajo de la cabeza del peroné (FH) dirigidos hacia la cara lateral del peroné. Nervio peroneo superficial, nervio peroneo común, ciático Nervio, división posterior del plexo sacro, L5, S1, S2. Flexión plantar y eversión del pie.
- 12. PAUM: La suma de potenciales de acción correspondientes a las fibras musculares activadas por una sola unidad motora recibe el nombre de potencial de acción de la unidad motora (PAUM). El PAUM constituye la unidad fundamental de la señal EMG. La duración de un PAUM es inversamente proporcional a la VC de los potenciales de las fibras musculares. Para mantener la contracción muscular, las unidades motoras han de ser activadas repetidamente, generándose una secuencia de PAUMs. La suma de las secuencias de todas las fibras musculares genera la señal EMG de superficie (sEMG). PAUM sanos( musculo, edad ) Duración: estará entre 5 y 15 ms, Expresión de la densidad de fibras musculares de la unidad motora. Aumentará en los procesos crónicos neurógenos y en los procesos subagudos de reinervación, y disminuirá en las miopatías de inicio agudo y en los primeros estadios de un proceso de reinervación. El registro del electrodo de aguja, área que abarca más o menos entre 2 y 2,5 mm alrededor de la punta del electrodo. Amplitud entre 200 mcV y 2 mV Media de 0.5 mv - 5 mV Se correlaciona con la densidad de las fibras musculares de la unidad motora enclavadas dentro del radio de 0,5 mm alrededor de la punta del electrodo de aguja, con el grado de sincronización de las descargas de las fibras musculares y con la distancia entre fibras musculares y electrodo Aumentará en los procesos crónicos neurógenos y con el acercamiento de la aguja a las fibras musculares de una unidad motora, y disminuirá en las miopatías y en la reinervación temprana. Numero de fases: normal < 4 Bifásicos o trifásicos. Número de veces que la forma de onda de este atraviesa la línea de base o línea cero de potencial, más uno. Se acepta polifasia de 5-10% cualquier musculo hasta 25% en deltoides Filtro de Frecuencia: 2 Hz( bajafrecuencia) 10000 Hz (altafrecuencia) Se utiliza para asegurar el registro de potenciales libres de distorsión y para mantener el nivel de ruido (interferencia) lo más bajo posible. Ancho de banda comprendido entre los 2 Hz y los 10 kHz Sensitividad: 500 uV/cm Esta determina la amplitud de las señales obtenidas, usualmente medido en microvoltios por centímetro o por las divisiones de la pantalla. Patrón de disparo: 4-5Hz ,< 50Hz Potenciales satélite: 0 Serraciones: 0 Correlacionan morfológica y funcionalmente con la sincronización de las descargas y aumentarán su presencia durante el proceso de reinervación. Turns: Puede tener hasta cuatro vueltas. Corresponde con los cambios de dirección, así como con cambios de polaridad mayores que 50 µV, que ocurren en su forma de onda. Aumentan cuando las fibras musculares de una unidad motora descargan de modo asincrónico, como ocurre, por ejemplo, durante el proceso de reinervación. Amplificación: 100 µV/división Los potenciales recogidos por los electrodos de registro son muy pequeños en amplitud, por lo cual deben ser amplificados antes de ser grabados o mostrados en pantalla. Time rise contando el número de veces que los componentes del potencial de la unidad motora cruzan la línea de base más uno; y (hacia arriba).
- 13. UNIDAD MOTORA (resumen) Una unidad motora está formada por una motoneurona alfa y las fibras del músculo esquelético inervado por las terminales axonales de la neurona motora. Una vez estimulada la unidad motora, el electrodo registra su pulso y se muestra como un potencial de acción, conocido como un potencial de acción de l.a unidad motora (PAUM). Componentes Amplitud máxima: Tradicionalmente se mide la amplitud de pico a pico. Time rise (tiempo de subida): el tiempo de subida transcurrido entre el pico de la deflexión inicial positiva (hacia abajo) y el pico de la máxima deflexión negativa Duración: desde la primera desviación de la línea de base hasta el último regreso a ella. Número de fases: contando el número de veces que los componentes del potencial de la unidad motora cruzan la línea de base más uno; y (hacia arriba). Turns: Son los cambios de dirección (mayores que 50 µV), del potencial de acción que no cruzan la línea de base. Potenciales de satélite (potenciales vinculados o parásitos) son fenómenos interesantes que se observan en la reinervación temprana. se ven como potenciales pequeños bloqueados en el tiempo que siguen al MUAP Reclutamiento. Con una contracción de intensidad mínima (umbral de activación) la frecuencia de disparo de un PUM es normalmente de 5 a 10 Hz. La frecuencia de reclutamiento es la frecuencia de disparo de una unidad motora cuando la siguiente empieza a ser reclutada. Amplitud 100µV- 2mV Duración 5-15ms Numero de vueltas 4 Numero de fases 4 Time rise (tiempo de subida) < 500 µseg. Ganancia 100 mV Velocidad de barrido: 10 ms por división.
- 14. PATRONES DE MUAP Y FISIOPATOLOGÍA PAUM MORFOLOGIA PAUM PATRON DE DISPARO Duración Amplitud Fases Activación Reclutamiento Neuropatía axonal aguda Normal Normal Normal Normal Disminuido Neropatia axonal crónica Aumentado Aumentado Aumentado Aumentado Disminuido Neuropatia desmienilizante Normal Normal Normal Normal Normal Neuropatico desmienilizante (bloqueo de conducción) Normal Normal Normal Normal Disminuido Reinervación temprana después de una denervación severa (unidades nacientes Disminuido Disminuido Aumentado Normal Disminuido ++ Agudo miopatico Disminuido Disminuido Aumentado Normal Normal temprano / Crónico miopatico Normal aumentado / Normal aumentado / Aumentado Normal Normal temprano / Proceso miopatico etapa final Normal aumentado / Normal aumentado / Aumentado Normal Disminuido ++ Desordenes de la unión neuromuscular – leve Normal Normal Normal Normal Normal Desordenes de la unión neuromuscular – bloqueo intermitente Normal disminuido / Normal disminuido / Normal/ aumentado Normal Normal temprano / Desordenes de la unión neuromuscular – bloqueo severo Disminuido Disminuido Aumentado Normal Disminuido ++ Sistema central desordenes Normal Normal Normal Disminuido ++ Normal
- 15. VALORES NORMALES NEUROCONDUCCIONES Velocidad de neuroconduccion motora: medida de la velocidad de los axones del motor de conducción más rápida, se obtiene con la distancia medida de cátodo a cátodo entre la diferencia de latencias. VNM: D (catodo-catodo) / Lp-Ld Latencia: medida de tiempo de la conducción nerviosa hasta causar un estímulo: 1) desde el sitio del estímulo hasta la unión neuromuscular (NMJ), (2) tiempo de demora a través de la NMJ y (3) tiempo de despolarización a través del músculo. Amplitud: medida desde la línea de base hasta el pico negativo o desde el primer pico negativo hasta el siguiente pico positivo. La amplitud de CMAP refleja el número de fibras musculares que se despolarizan. Una disminución de la amplitud refleja una perdida de axones algunos trastornos de NMJ y miopatías. Área: mide convencionalmente como el área por encima de la línea de base hasta el pico negativo. Refleja el número de fibras musculares que se despolarizan. DURACION + AMPLITUD Duración: se mide desde la desviación inicial desde la línea de base hasta el primer cruce de la línea de base, es una medida de sincronía (es decir, el grado en el que cada una de las fibras musculares individuales se activa al mismo tiempo). La duración aumenta en lesiones desmienilizantes. Valor promedio hasta 15 ms LATENCIAS AMPLITUD VELOCIDAD DE NEUROCONDUCCION MIEMBROS SUPERIORES Motor hasta 4ms Sensitivo hasta 4ms Mayor a 5mv Mayor a 15mcv 50-60 m/s MIEMBROS PELVICOS Motor hasta 5 ms Sensitivo hasta 5 ms Ramas plantares 5-7ms Mayor a 5mv Mayor a 10mcv 40-50 m/s SETTING MOTORA SENSORIAL Barrido (x) 2-5ms / div 1-2 ms/div Sensitividad Ganancia (y) 1-5 mV 10-20 mcV Frecuencia 1 Hz 1Hz Duración del estimulo 0.1-0.2 ms 0.1-0.2 ms Intensidad 50mA 20 mA Filtro bajo 3Hz 20 Hz Filtro alto 10kHz (10000Hz) 2kHz SETTING EMG (aguja) Activo Barrido 10ms/ div 200ms/div Sensitividad Ganancia 100 mV 1 mV Frecuencia Duración del estimulo 5-15 ms Intensidad Filtro bajo 10 Hz 10 Hz Filtro alto 10 kHz 10 kHz
- 16. SETTING Onda F Reflejo H Barrido (velocidad) MsT 5ms/div MsP 10ms/div 10ms/div Sensitividad Ganancia 200mcV 1mV 200-500mcV Frecuencia 0.5-1 Hz 0.5-1 Hz Duración del estimulo 0.1ms Cada 2 o mas segundos 1ms Intensidad Supramaximo > 32% Submaximo Filtros Filtro bajo 200mcV/div 10 kHz 10 kHz Filtro alto 3Hz 3Hz
- 17. Especificaciones técnicas: son componentes básicos del equipo de electrodiagnostico, representados por valores constantes, los cuales permitirán la realización de neuroconducciones y el registro adecuado de la electromiografía. Estas nos permiten un buen registro de las señales, seleccionando, amplificando, filtrando las mismas, para permitir su mejor interpretación y cuantificación. Ganancia: permite el aumento del voltaje, corriente o potencia a la salida de la señal aplicada a la entrada de un amplificador Sensitividad o ajuste de ganancia: son pautas generales para registrar el potencial motor y sensorial Sensibilidad: Esta determina la amplitud de las señales obtenidas, usualmente medido en microvoltios por centímetro o por las divisiones de la pantalla de cada equipo que, por lo general, se acercan al centímetro. Velocidad de barrido: tiempo requerido para que un vector (VNA) complete un barrido de la fuente y adquiera datos sobre el rango de frecuencia definido. Filtro de frecuencia: Un amplificador usualmente tiene un modo de selección de filtro de frecuencia bajo y alto. Se utiliza para asegurar el registro de potenciales libres de distorsión y para mantener el nivel de ruido (interferencia) lo más bajo posible.
