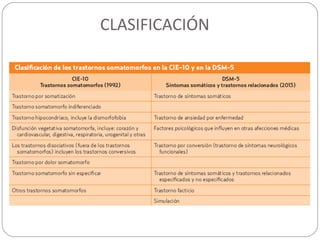
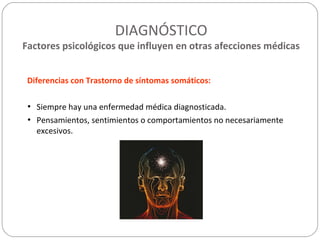
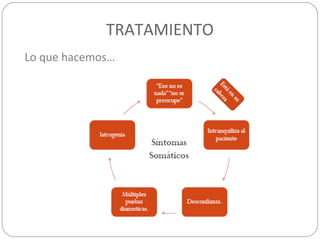
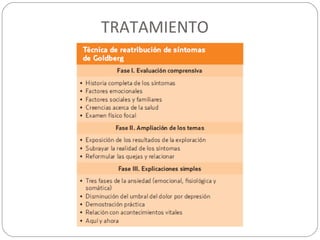
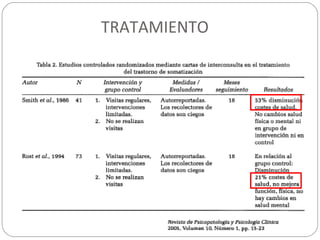
Este documento presenta información sobre la somatización, incluyendo su etiología, presentación clínica, diagnóstico, tratamiento y pronóstico. La somatización se caracteriza por síntomas físicos que causan angustia y disfunción psicosocial sin una causa orgánica identificable. El diagnóstico se basa en la presencia de síntomas somáticos persistentes y pensamientos, sentimientos o comportamientos excesivos relacionados con la salud. El tratamiento involucra terapia cognitivo-conductual,