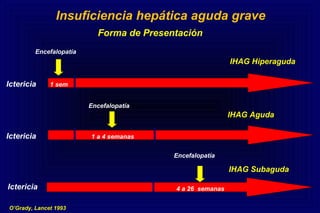
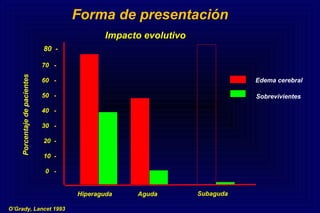
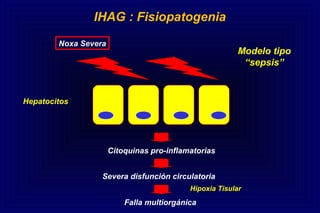
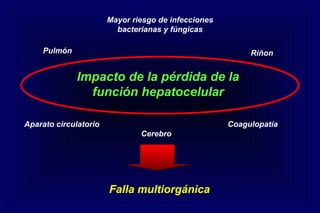
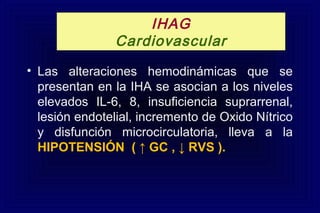
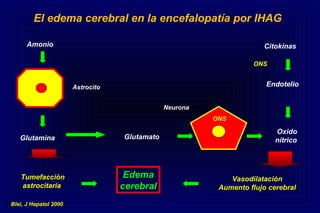
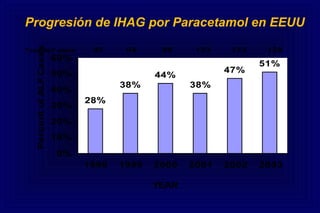
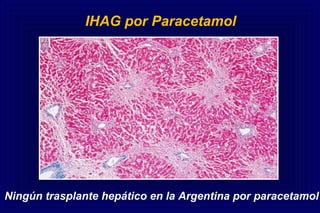
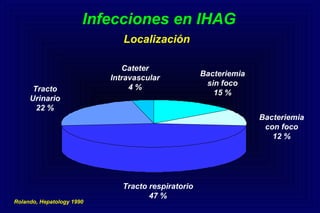
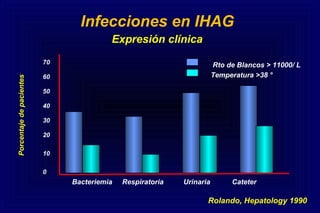
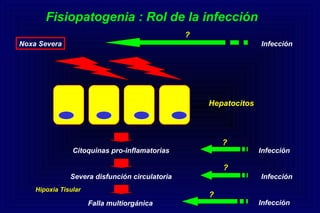
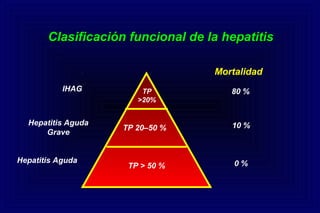
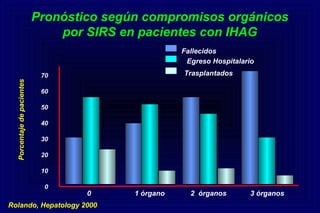
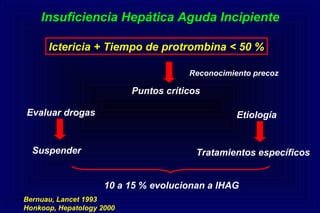
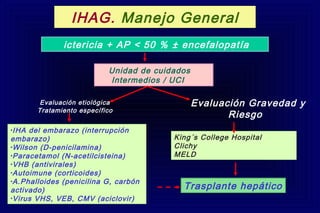
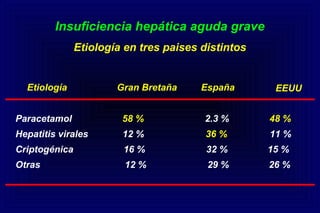
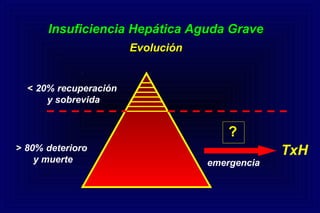
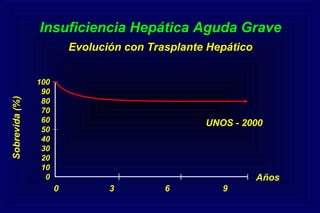
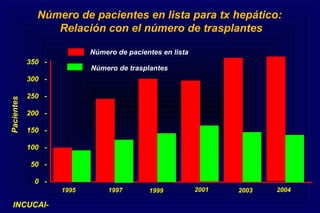
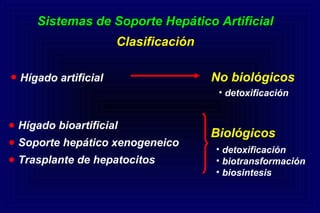
Este documento define la insuficiencia hepática aguda grave (IHAG), describe sus características clínicas como la coagulopatía y encefalopatía, y discute su etiología, pronóstico y tratamiento. La IHAG se caracteriza por el rápido desarrollo de insuficiencia hepática y alteración del estado mental dentro de las 26 semanas del inicio de una hepatitis aguda. Las principales causas son virus, drogas como el paracetamol, y tóxicos. La alta mortalidad se debe principalmente al edema cerebral y las infecciones