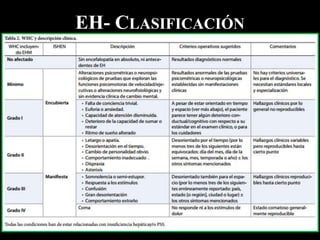
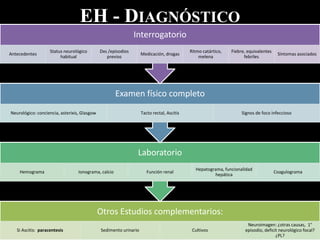
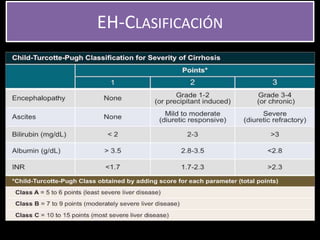
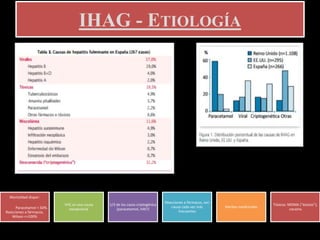
El documento describe la hepatitis fulminante, una condición grave caracterizada por un deterioro agudo de la función hepática y encefalopatía. Suele afectar a individuos jóvenes previamente sanos y tiene una alta mortalidad. Las causas más comunes incluyen paracetamol, reacciones a fármacos y virus. El trasplante hepático urgente ha mejorado el pronóstico.






![Edema cerebral/HTEC
• Astrocitos metabolizan amonio a glutamina, incorporando agua para mantener osmolaridad ic+ hiperflujo cerebral
• Monitorear PIC: cursos Fulminantes o Hiperagudos, encefalopatía III – IV.
• Enclavamiento amigdalar: causa frecuente de muerte
IRA
• Mal pronóstico. Por: misma etiología (paracetamol, amatoxinas), necrosis tubular aguda, cambios HMD similares a Sme hepato-renal.
[Urea] baja
Infecciones bacterianas/Fúngicas
Hipoglucemias
Hemorragias
Alteraciones hidroelectrolíticas
• alcalosis respiratoria por hiperventilación de origen central, acidosis metabólica x paracetamol, disnatremias, disfosfatemias
Cardiovasculares y respiratorias
• Estado hiperdinámico, GC aumentado, RVP bajas, distress respiratorio o neumonías. Hipoxia tisular e hipoxemia
Otras:
• Pancreatitis
• Anemia aplásica
• Anemia hemolítica: Wilson?
IHAG – COMPLICACIONES
EXTRAHEPÁTICAS](https://image.slidesharecdn.com/hepatitisfulminante-190218200343/85/Hepatitis-fulminante-9-320.jpg)