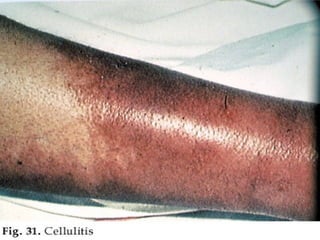
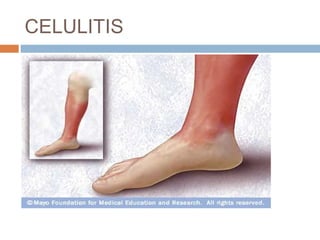
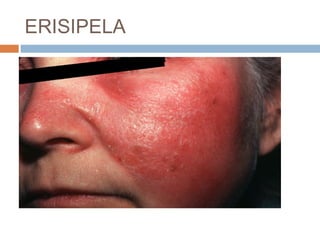
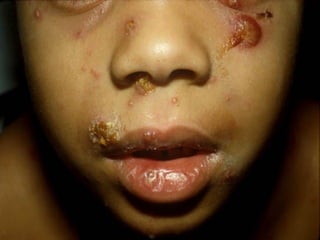
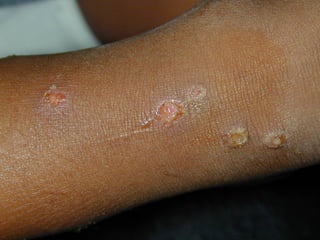
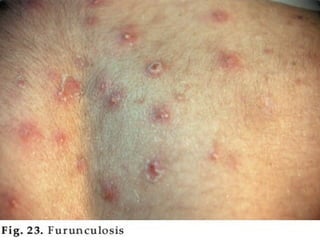
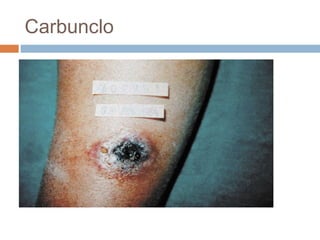
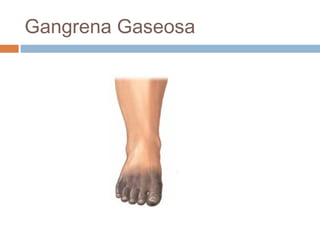
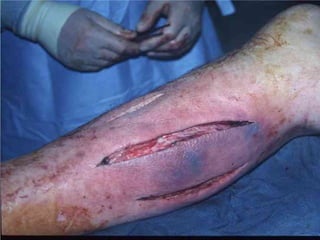
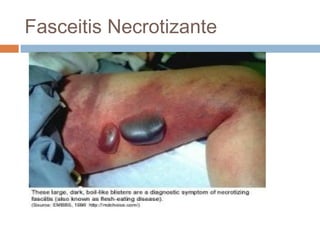
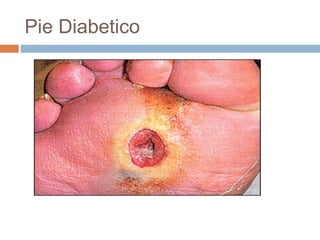
Este documento resume las principales características de varias infecciones de la piel y los tejidos blandos. Comienza describiendo la celulitis, una infección superficial común causada principalmente por estafilococos y estreptococos. Luego describe la erisipela, una infección superficial similar a la celulitis pero más delimitada. Finalmente, resume brevemente otras infecciones como el impétigo, los abscesos cutáneos, los furúnculos, los carbunclos e infecciones necrotizantes más graves como la mionecrosis clostrid