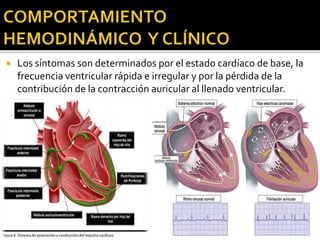
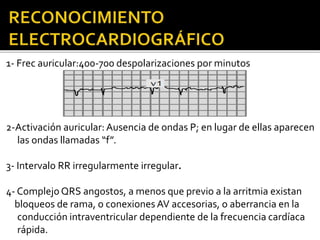
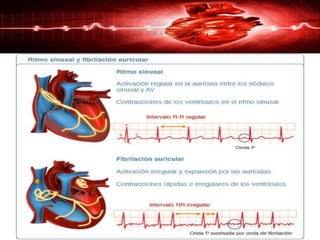
1) La fibrilación auricular consiste en la desorganización total de la actividad eléctrica auricular sin contracciones organizadas.
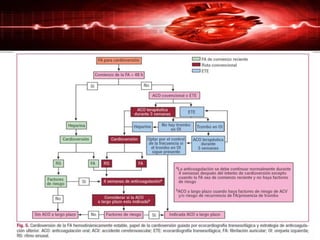
2) Es la arritmia clínica más común y se asocia con un aumento de la mortalidad y el riesgo de accidente cerebrovascular.
3) Los factores de riesgo incluyen la edad, cardiopatía, hipertensión, obesidad y diabetes, entre otros.