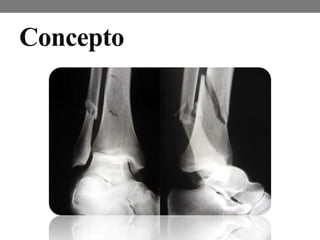
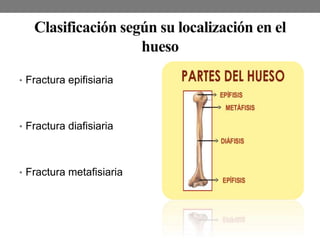
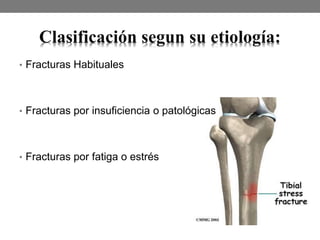
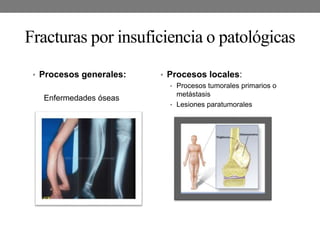
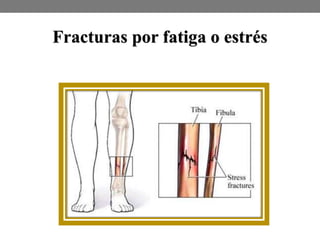
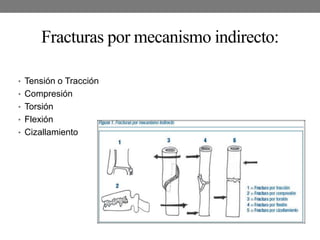
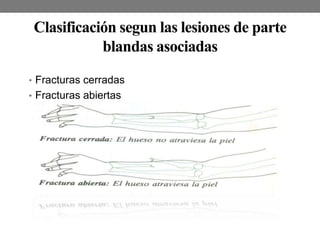
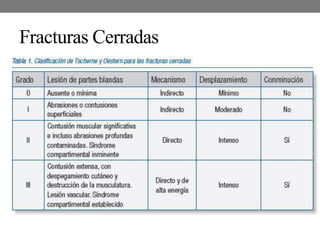
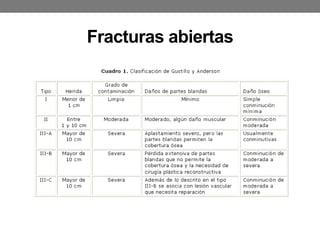
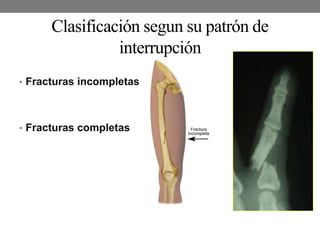
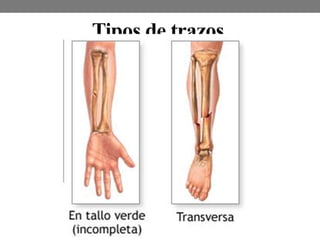
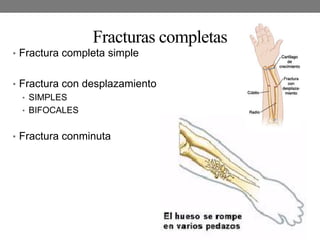
El documento detalla las generalidades y clasificaciones de las fracturas, incluyendo tipos como epifisiarias, diafisarias y metafisiarias, así como las causas y mecanismos de producción. Se incluyen diferentes categorizaciones basadas en etiología, lesiones de partes blandas, patrones de interrupción y estabilidad. Además, se referencia bibliografía relevante en el campo de la cirugía ortopédica y traumatología.