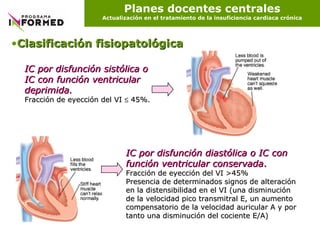
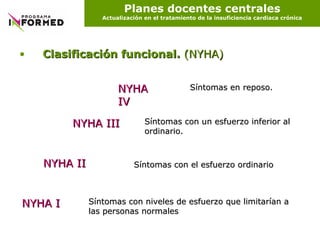
Este documento presenta una guía actualizada sobre el tratamiento de la insuficiencia cardiaca crónica. Define la insuficiencia cardiaca, discute su epidemiología, etiología, fisiopatología, diagnóstico, clasificación y tratamiento. La clasificación incluye categorías fisiopatológicas, funcionales y evolutivas para guiar el manejo clínico.