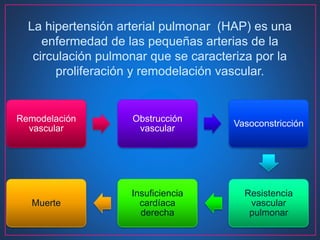
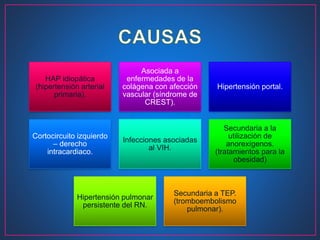
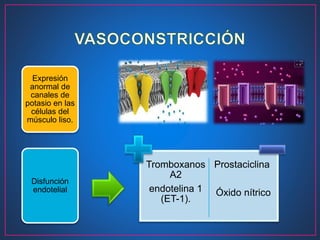
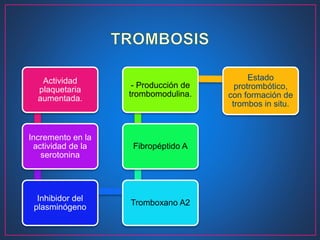
Este documento describe la hipertensión arterial pulmonar (HAP), incluyendo su definición, patogénesis, clasificación, síntomas, diagnóstico y tratamiento. La HAP se caracteriza por la obstrucción de las pequeñas arterias pulmonares que lleva a una elevación de la presión arterial pulmonar. El diagnóstico implica determinar primero la presencia de HAP y luego su causa subyacente mediante pruebas como el cateterismo cardíaco. La clasificación de la HAP guía el tratamiento, que inclu