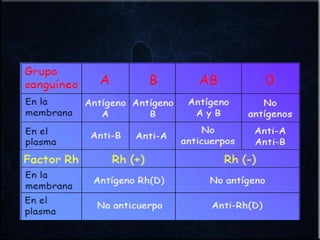
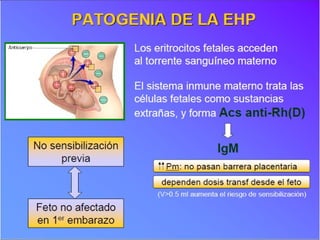
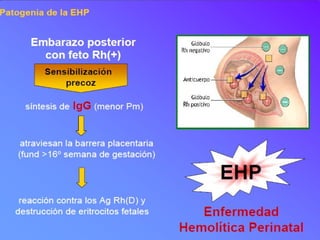
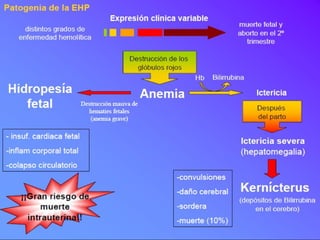
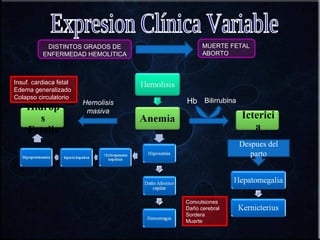
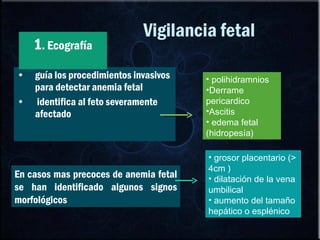
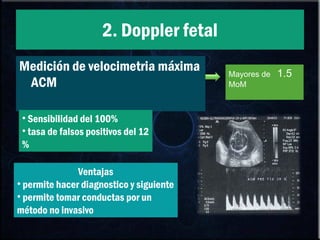
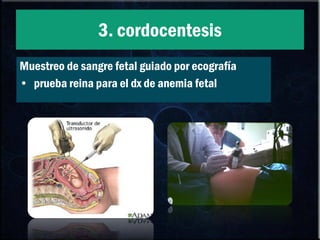
El documento habla sobre la incompatibilidad sanguínea maternofetal. Explica que existen proteínas en los glóbulos rojos que determinan el tipo de sangre y pueden causar una reacción inmune si el feto hereda un antígeno diferente de la madre. También describe métodos para prevenir la isoinmunización materna mediante la administración oportuna de gammaglobulina anti-D a mujeres Rh negativas.