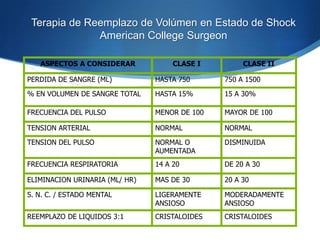
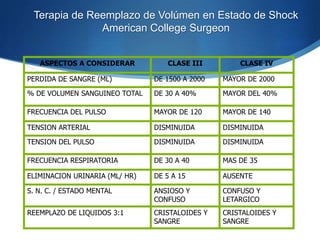
El documento discute la importancia de una evaluación preoperatoria sistematizada, que prioriza la historia clínica y el examen físico sobre la realización rutinaria de exámenes de laboratorio en cirugía programada, sugiriendo que un 60% de estos exámenes pueden ser innecesarios. Se presentan recomendaciones específicas para la solicitud de pruebas según la complejidad de la cirugía y se enfatiza en la necesidad de personalizar los estudios a las características del paciente. Además, se aborda la relevancia de los exámenes en situaciones de cirugía de urgencia, considerando que tales casos implican un mayor riesgo y requieren una evaluación más cuidadosa.