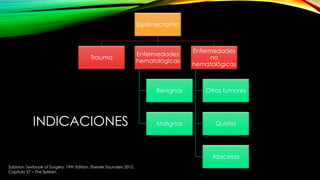
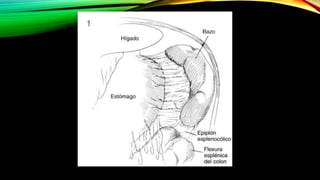
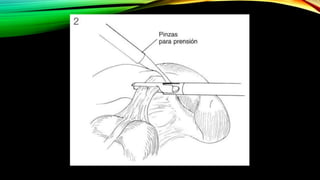
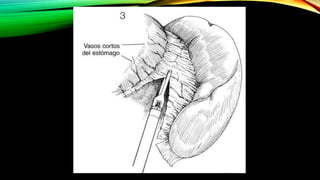
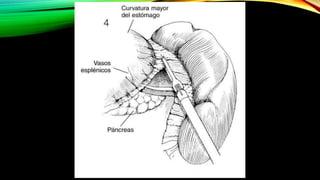
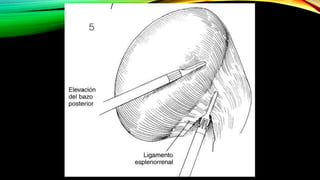
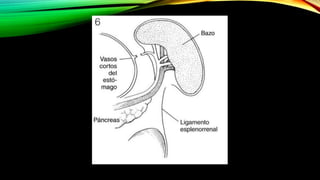
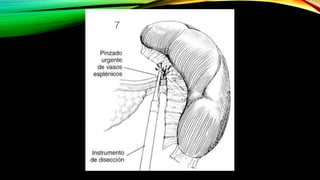
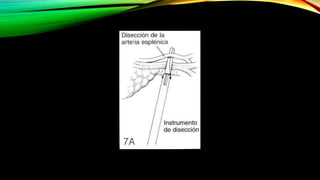
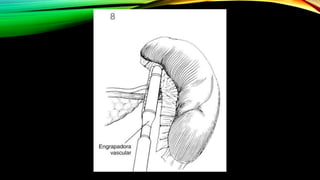
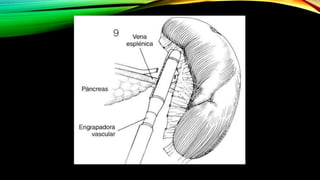
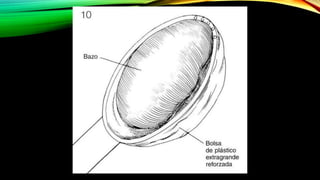
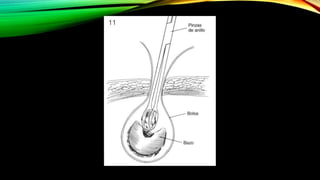
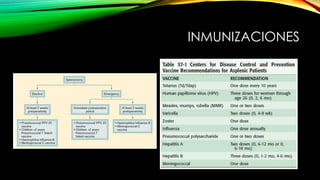
Este documento describe la esplenectomía, que es la cirugía para extraer un bazo dañado o enfermo. Explica las indicaciones de la esplenectomía para traumas, enfermedades hematológicas benignas y malignas, y otras enfermedades no hematológicas. También describe los cuidados preoperatorios, como la vacunación y elevación de plaquetas, así como el manejo postoperatorio e inmunizaciones de por vida.