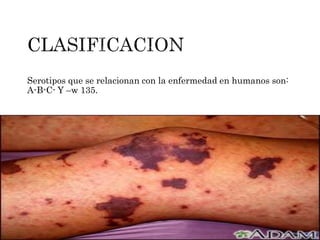
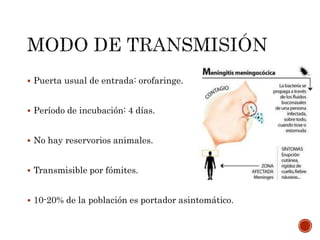
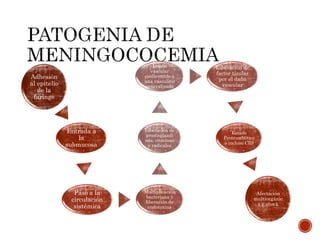
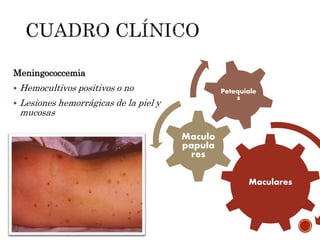
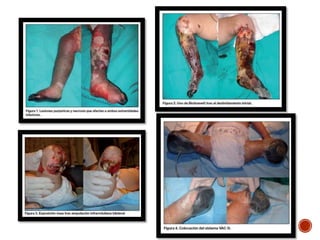
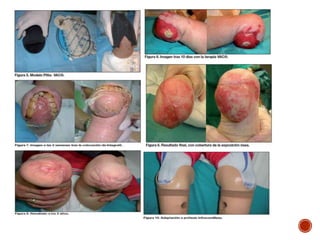
La meningitis meningocócica es una infección bacteriana grave causada por Neisseria meningitidis que afecta las membranas que rodean el cerebro y la médula espinal. Puede presentarse como meningitis, septicemia o ambas. La vacunación es importante para prevenirla, especialmente en África subsahariana donde es endémica. El tratamiento incluye antibióticos como cefotaxima o ceftriaxona.