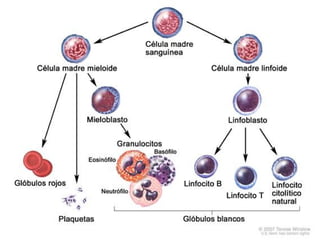
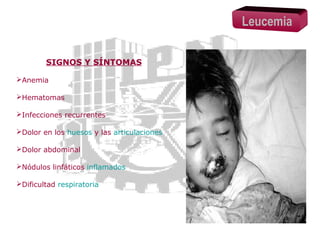
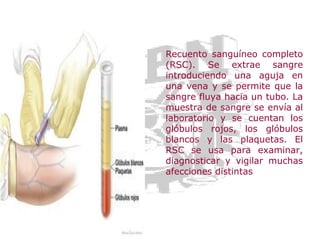
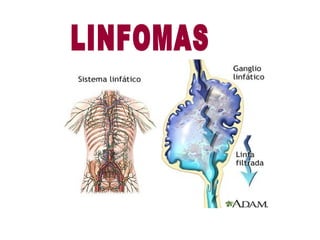
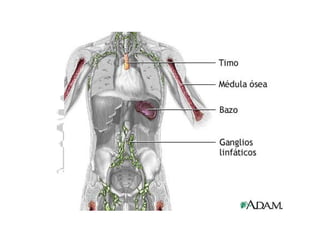
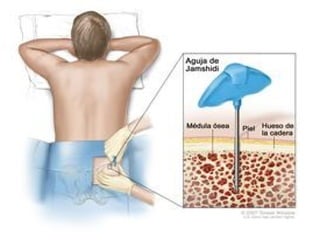
El documento proporciona información sobre la leucemia y los linfomas en niños. Explica que la leucemia es un cáncer de la sangre y la médula ósea, y que es el tipo más común de cáncer infantil. También describe los principales tipos de leucemia y linfoma, incluidos los síntomas, factores de riesgo, diagnóstico y tratamiento.