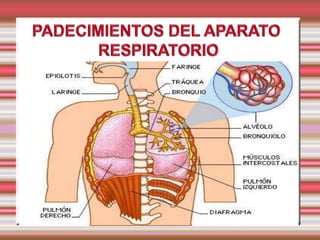
Padecimientos del aparato respiratorio
- 2. MALFORMACIONES CONGENITAS ATRESIA O AGENESIA DE COANAS Anomalía congénita más frecuente de las vías nasales.
- 3. ATRESIA DE COANAS Es la falta de comunicación congénita, parcial o total de la nariz a la nasofaringe, producida por la persistencia, al nacer, de la membrana nasobucal, que separa las cavidades nasales y faríngea durante el proceso de embriogénesis.
- 4. ATRESIA DE COANAS Se clasifican en: Ósea y/o Membranosa
- 5. ATRESIA DE COANAS Diagnóstico: se confirma mediante exámenes imagenológicos complejos, donde se utilizan como medios de contraste los positivos hidrosolubles u oleosos, aunque en determinados casos se puede realizar la tomografía axial computadorizada.
- 6. ATRESIA DE COANAS • No se ha detectado ningún factor de riesgo en especial. Ocasionalmente forma parte de múltiples malformaciones, síndrome de CHARGE, coloboma, defectos cardiacos, retardo del crecimiento y desarrollo, anomalías genitales y en los oídos y sordera.
- 7. ATRESIA DE COANAS • La atresia bilateral produce insuficiencia respiratoria desde el mismo momento de nacer, el neonato tendrá una coloracion de tegumentos mientras llora, porque oxigena bien, pero en el momento en que deja de hacerlo cae en insufiencia ya que cierra la boca y trata de respirar por la nariz y que es imposible, por lo que muere de hipoxia.
- 8. ATRESIA DE COANAS Tratamiento: En todas las variedades de atresia el tratamiento es quirúrgico, independientemente del tipo de tabique: membranoso óseo o mixto.
- 10. LARINGOMALACIA Es el trastorno laríngeo congénito más frecuente en el recién nacido y en el lactante. Asocia alteraciones funcionales de la laringe y una deformación de las estructuras supraglóticas. Es debido a la flacidez excesiva de los cartilagos laríngeos. Las estructuras se colapsan a la entrada del aire. (estridor espiratorio).
- 11. LARINGOMALACIA Estridor: ruido agudo que se produce al respirar, siempre que hay un estrechamiento de la laringe. La prematurez es un factor de riesgo para la aparición de la laringomalacia, que puede incluso extenderse a tráquea y/o bronquios, traqueo- broncomalacia.
- 12. LARINGOMALACIA El estridor esta presente desde el nacimiento, de predominio en posición supina, disminuye en posición prona o lateral. Laringe Normal : Laringomalacia severa: no se mostrando la estructura observa espacio para el pasaje de las cuerdas vocales y de aire ya que los cartílagos se la glotis ampliamente han interpuesto. abierta.
- 13. LARINGOMALACIA Diagnostico: Se hace con la laringoscopia directa, consiste en introducir un instrumento flexible, como un telescopio, para visualizar las vías respiratorias altas y la laringe. Se hace para descartar otras posibles causas de estridor.
- 14. LARINGOMALACIA Tratamiento: Es conservador, dejar que pase el tiempo para que el cartílago adquiera su rigidez normal, de 12 a 18 meses aproximadamente. Posturas del RN, boca bajo en su descanso, y alimentación a pausas para evitar la bronco aspiración.
- 15. LARINGOMALACIA Laringomalacia Severa: Apoyo •intubación, traqueotomía si fuera necesario •dificultades de la alimentación •alimentación lenta y cuidadosa •se pueden usar alimentación por gotas o por sonda cirugía •en algunos casos puede ser necesaria.
- 16. HERNIA DIAGRAGMATICA CONGENITA Judith Soto equipo 4
- 18. ¿Qué es la hernia diafragmática congénita? La hernia diafragmática congénita (HDC) es un defecto al nacimiento que ocurre cuando el músculo diafragma, el cual separa el abdomen del tórax, no se forma completamente. Al existir un orificio en esta estructura es posible el paso de las vísceras abdominales (estómago, intestino, hígado, bazo, etc.), hacia la cavidad del pecho comprimiendo e impidiendo tanto el crecimiento, como el desarrollo normal de los pulmones, produciendo un problema que conocemos en medicina como hipoplasia pulmonaria. Este problema ocurre una vez cada 2500 gestaciones.
- 19. ¿Por qué se produce? La causa de la hernia diafragmática es desconocida y puede presentarse de varias formas, como un síndrome genético, asociada a otras malformaciones, pero en más de la mitad de los casos se presenta como una enfermedad aislada.
- 20. La evolución natural de la hernia diafragmática, se ha declarado con la imagenologia con ultrasonido prenatal de feto. De los fetos con hernia diafragmática detectada en el útero el 70-75% presenta polihidramnios, y se acompaña de una mortalidad del 72 al 89 %, en ausencia de polihidramnios la mortalidad rebaza mas del 50%. Muchos de estos lactantes afectados así mueren rápidamente, por insuficiencia pulmonar a pesar de los esfuerzos máximos de reanimación.
- 21. HERNIA DIAFRAGMATICA CONGENITA Las anomalías que afectan a otros sistemas son comunes en la asociación con la hernia diafragmática. La agresión para el embrión ocurre en una periodo formativo temprano de ocho SDG. La mayoría de las muertes ocurren en los prematuros menores de las 36 SDG. La mayoría de los recién nacidos que sobreviven lo suficiente para someterse a la reparación HDC son recién nacidos a termino que no tienen otras anormalidades.
- 23. HERNIA DIAGRAGMATICA Se desconoce la causa de la hernia diafragmática, pero puede haber un factor genético, se ha reportado en gemelos idénticos, hermanos, tíos y primos. Las mujeres son afectadas casi el doble que los varones.
- 24. FISIOPATOLOGÌA
- 25. Fisiopatología Al nacimiento el RN tiene dificultad para lograr la entrada de aire a los pulmones, ya que el mecanismo mas impórtate de la inspiración es la contracción del diafragma y debido a que el mediastino esta empujado hacia el lado opuesto del tórax y ambos pulmones están comprimidos. La presión negativa generada durante la inspiración produce herniación adicional del intestino dentro del tórax.
- 26. Fisiopatología Durante la insuficiencia respiratoria el lactante también deglute grandes cantidades de aire, que distienden el intestino y comprimen mas el pulmon. Cuando los pulmones presentan desarrollo normal, la hernia por si sola es capaz de producir insuficiencia pulmonar por si sola. Sin embargo, cualquier grado de hipoplasia pulmonar produce compromiso grave para la oxigenación y eliminación de dióxido de carbono.
- 27. Fisiopatología Los pulmones hipoplasicos tienen un área de superficie alveolar y de lecho capilar disminuida para el intercambio gaseoso, estos pulmones pesetean una distensibilidad pobre y no se expanden fácilmente, el numero de ramas de la arteria pulmonar esta disminuido, de manera que la carga de trabajo ventricular derecha requiere empujar la sangre a través de un lecho vascular pequeño, lo que resulta en presión aumentada de la arteria pulmonar y de el corazón derecho.
- 28. Fisiopatología
- 29. Fisiopatología El resultado es alteración del intercambio gaseoso, y del flujo sanguíneo pulmonar, hipertensión pulmonar e insuficiencia ventricular derecha. La derivación de sangre de derecha a izquierda ocurre a través del conducto arterioso y del agujero oval, exacerbando la hipoxia, hipercarbia y acidosis sistémica, lo que produce vasoconstricción pulmonar creciente.
- 30. Fisiopatología Clínicamente una vez que se establece la respuesta de vasoconstricción pulmonar, es en extremo difícil de corregí; por lo tanto, se requiere tratamiento rápido y agresivo tan pronto como sugiere en el diagnostico.
- 31. ¿Qué tipo de riesgo representa? • Durante la vida fetal, el feto no utiliza los pulmones para respirar y a pesar de la HDC normalmente esta no supone ningún riesgo durante el embarazo. Inmediatamente después del parto, los pulmones necesitan respirar y obtener oxigeno y si estos son demasiado pequeños el bebé desarrollará un problema severo conocido como insuficiencia respiratoria.
- 32. ¿Qué tipo de riesgo representa? • Los vasos sanguíneos de los pulmones también son demasiado pequeños lo que provocará en el bebé problemas de circulación sanguínea a través de sus pulmones, algo que definimos como hipertensión pulmonar.
- 33. ¿Qué tipo de riesgo representa? Los recién nacidos con HDC requieren un soporte intensivo por parte de los neonatólogos. Una vez que el problema respiratorio queda estabilizado, un cirujano pediátrico reparará el agujero del diafragma. En algunos casos especiales puede ser necesario el uso de un aparato de circulación extracorpórea ,llamado ECMO.
- 34. ¿Qué tipo de riesgo representa? Los fetos con HDC deben nacer en un hospital de tercer nivel con personal altamente especializado y con amplia experiencia en el manejo de estos casos. A pesar de lo avanzada que pueda ser la asistencia e incluso en los mejores centros del mundo, parte de esos bebés no sobrevivirán debido a la severidad de sus problemas pulmonares. La probabilidad de un mejor o peor resultado dependerá del grado de hipoplasia pulmonar, es decir de cómo de pequeños sean sus pulmones.
- 36. DIAGNOSTICO El diagnostico se establece prenatalmente con mayor frecuencia mediante un ultrasonido del útero gravídico. Después que se diagnostica la hernia diafragmática, se estudia al feto en busca de anormalidades adicionales de cabeza, corazón y riñones. Se practica amniocentesis o biopsia de vellosidades en busca anormalidades cromosómicas y metabólicas.
- 37. DIAGNOSTICO Después del nacimiento el diagnostico se hace mediante la detección del trabajo del RN para respirar, la presencia de un abdomen en escafoides ( hundido), la desviación de los ruidos cardiacos fuera de la posición normal y la alteración de los ruidos respiratorios, en el lado de la hernia. También se presenta cianosis.
- 38. DIAGNOSTICO • También se realizan las radiografías y la introducción de una sonda para verificar que el estomago se encuentra en su lugar y no esta desviado. La mayor parte del tiempo el intestino esta lleno de aire; ocasionalmente se puede confundir con varias formas de quistes pulmonares.
- 40. Tratamiento • Una vez completa la evaluación integral y tras haber establecido el pronóstico es posible sugerir a los padres y planificar por parte del equipo médico las diferentes opciones de manejo: • Interrupción de la gestación. (En los casos más graves y si se cumple el plazo legal)
- 41. Tratamiento • Tratamiento convencional al nacimiento. Consiste en dar soporte respiratorio inmediatamente al nacimiento mediante diversos tipos de ventiladores y reparar así el defecto en el diafragma una vez que el recién nacido se encuentre en condiciones lo suficientemente estables para soportar una cirugía.
- 42. Tratamiento • Sostén ventila torio endotraqueal • Se evita la ventilación inicial con mascarilla debido a que se produce insuflación del aire hacia el estomago y el intestino. • Tratamiento intrauterino. Oclusión traqueal fetoscópica.
- 43. Reparación quirúrgica Una vez que se ha estabilizado al lactante, se utiliza anestesia general para dicho procedimiento. Se hace una incisión epigástrica, transversa ya que facilita la reducción intestinal, permite el estiramiento de la pared abdominal para acomodar el intestino, aumenta la capacidad abdominal al hacer una hernia ventral y facilita los procedimientos adicionales como gastrostomía. Después de reducir las vísceras desde el tórax, se inspecciona la cavidad torácica cuidadosamente en busca de un saco herniario, que puede estar presente en mas de 20% de los casos se debe extirpar el saco.
- 44. Reparación quirúrgica Después de la reparación del diafragma se estira manualmente la pared abdominal para aumentar la capacidad de acomodar el intestino. Si las capas de la pared abdominal no pueden ser aproximadas sin una presión intraabdominal excesiva, generalmente por distención aérea en la luz intestinal, se sutura una hoja de silicón en los márgenes de la herida para producir una hernia ventral. Durante la siguiente semanas la hoja de silicón se pliega. Cuando los márgenes de la herida pueden ser aproximados sin tensión excesiva se practica un cierre secundario a la pared abdominal.
- 47. ¿Qué es? Masa de tejido pulmonar en la cual existe una proliferación de estructuras bronquiales a expresas de los alveolos, caracterizada por desarrollo anómalo y crecimiento desorganizado de estructuras tubulares del tipo bronquiolo terminal. Tiene comunicación intraquística y con el árbol traqueobronquial. Se presenta ( 1-4/ 100.00) de nacimientos.
- 48. Malformación adenomatoidea quística La malformación adenomatoide quística (MAQ), representa el 25 % de las lesiones congénitas de pulmón y consiste en una masa quística de tejido hamartomatoso con proliferación de estructuras adenomatoides a nivel de los bronquiolos terminales. Habitualmente afecta a un solo lóbulo de forma unilateral, es rara en lóbulo medio y sólo en un 2% es bilateral.
- 49. SE DESCRIBEN TRES PATRONES HISTOLÓGICO
- 50. TIPO 1 Se presenta en un (50%) es macroquisico y se corresponde con quistes de gran tamaño, > de 2cm de diámetro, únicos o múltiples revestidos de epitelio seudoestratificado ciliado. • La pared de estos quistes contiene musculo y tejido elástico y u tercio de los pacientes contiene células mucosecretoras. • No suele verse cartílago en la pared de estos quistes. • El tipo 1 tiene buen pronostico en cuanto a supervivencia.
- 51. Malformación adenomatoidea quística tipo I. Lesión multiquística derecha con signos de ganancia de volumen.
- 52. TIPO 2 Se presenta en el 40% de los casos. Es microquistico y esta constituido por múltiples quistes pequeños de histología parecida a los del tipo 1. esta lesión se asocia con otras malformaciones congénitas y suele tener mal pronostico. Biopsia: MAQ tipo II. Corte histológico evidencia múltiples imágenes quísticas que remedan alvéolos (flechas), algunos de ellos con mucus (punta de flecha) (H&E 10x).
- 53. TIPO 3 Esta lesión es solida y tiene estructuras parecidas a bronqueolos revestidas por epitelio revestidas por epitelio cubico ciliado y separadas por epitelio cubico no ciliado. Esta de enfermedad es la que se asocia con un pero pronostico y puede ser moral.
- 54. ETIOLOGIA Esta entidad posiblemente se debe a una agresión en el periodo embrionario, antes del día 35 de gestación, que determina un mal desarrollo de las estructuras bronquiolares terminales. El estudio histológico demuestra poco pulmón normal y muchos elementos globulares.
- 55. • ETIOLOGIA Los quistes son muy frecuente y es raro que tengan cartílago, pero su presencia indica que la lesión se produjo en un momento mas tardío entre la semana 10 y 24. aunque se ha implicado las interacciones de factores de crecimiento y los mecanismos de señalización. en la alteración de la morfogénesis de las ramificaciones pulmonares, aunque sigue siendo poco clara
- 56. MANIFESTACIONES CLINICAS Los pacientes que presentan el padecimiento en el periodo neonatal o durante los primeros o durante los primeros días de la lactancia presentan : Dificultad respiratoria Infecciones respiratorias de repetición Neumotorax La lesión se puede confundir con una hernia diafragmatica
- 57. MANIFESTACIONES CLINICAS Los pacientes con lesiones de menor tamaño siguen asintomáticos hasta la mitad de la infancia, con episodios breves de infección pulmonar, repetida o persistente o con dolor torácico agudo. Los sonidos respiratorios pueden estar disminuidos por el desplazamiento del mediastino al lado contrario de la lesión.
- 58. MANIFESTACIONES CLINICAS • Las radiografías de tórax muestran una masa quística, asociadas a veces con el desplazamiento del mediastino
- 59. DIAGNOSTICO la malformación adenoidea quística se puede diagnosticar intrauterina mediante ecografía. En una serie de 67 fetos con una anomalía quística pulmonar diagnosticada, con 40% de malformaciones adenoideas quísticas, 14% con secuestro pulmonar, y 26% con ambos. La edad media en el diagnostico fue de 21 SDG. De los cuales 7% tenían signos graves de sufrimiento fetal, derrame pleural, poli hidramnios, ascitis, y edema facial. 96% de los fetos nacieron vivos, 2 de los cuales murieron en el periodo neonatal.
- 60. DIAGNOSTICO Las lesiones de gran tamaño comprimen el pulmón adyacente y pueden causar una hipoplasia de los lóbulos no afectados. Lesiones que parecen grandes al principio de la gestación pueden regresar y disminuir de tamaño notable y permitir una buena función pulmonar en la infancia.
- 61. La intervención TRATAMIENTO prenatal en los lactantes afectados es controversia, pero puede consistir en la secesión del lóbulo afectado por la lesiones micro quísticas, la aspiración de las lesiones macro quísticas y la cirugía fetal abierta. En el periodo posnatal la cirugía esta indicada en todos los pacientes sintomáticos. Aunque la cirugía puede retrasarse en los pacientes asintomáticos porque se ha demostrado que puede haber resoluciones parece ser muy infrecuente en las alteraciones detectadas mediante TC!
- 62. La tasa de mortalidad es menor del 10%
- 66. • Se entiende por sinusitis aguda la inflamación de la mucosa de los senos para nasales por lo general como consecuencia, de la irritación e inflamación constante y repetida de las vías aéreas superiores, por lo que es mas correcto llamarla rinosinusitis.
- 67. •Streptococcus pneumoniae (30-40%) •Haemophilus influenzae (20%) •Streptococcus pyogenes •Moraxella catarrhalis •Staphylococcus aureus •Eikinella corrodens
- 68. • El huésped mas vulnerable es el preescolar seguido del escolar, favoreciendo el contagio infeccioso, los cambios bruscos de temperatura y un nivel bajo de defensas naturales.
- 69. • Al cierre prácticamente total de los agujeros de drenaje, las secreciones intrasinusales se acumulan y la proliferación bacteriana no se hace esperar, transformándose en moco purulento, que causa una mayor irritación perióstica, dolor que se refleja a nivel del seno afectado, intenso y constante.
- 70. FACTORES DE RIESGO • Mal habito de falta de limpieza nasal en las gripes. • Vivir en un entorno polvoroso, seco, frio y con presencia de alérgenos del tipo de pólenes. • Sistema inmunitario debilitado • Infecciones de vías respiratorias superiores frecuentes.
- 71. • Aguda (síntomas, hasta 4 semanas). • Subaguda (4-12 semanas) • Crónica (mas de 12 semanas).
- 72. • Obstrucción nasal • Fatiga y sensación de malestar general • Rinorrea • cefalea • Dolor • edema facial • fiebre
- 73. • Se sospecha de niños que cursan con: Cuadro de IVAS que persiste con mas de 7-10 días, Rinitis alérgica severa, deficiencias inmunológicas. • Radiografía • tomografía computarizada
- 74. • Antibióticos: amoxixilina 10-15 mg/kg/dosis cada ocho horas vía oral • Fluidificantes del moco: bromehexina 5 ml c/8 hrs V.O.; carbometilcisteina 5 ml c/8 horas V.O. • Si existe fondo alérgico: • Antihistamínicos: Loratadina de 30 kg o menos 5mg/dia U/D, 30 kg o mas 10 mg/dia U/D; V.O.
- 75. • Seguir y terminar el tratamiento LIMITACION DEL DAÑO indicado • Si sigue complicándose: tratamiento quirúrgico como punción o abordaje endoscópico en el seno afectado
- 77. • es una enfermedad infecciosa viral leve del sistema respiratorio superior que afecta a personas de todas las edades, altamente contagiosa, causada fundamentalmente por rinovirus y coronavirus. Un niño sufre una media de 4-8 episodios anuales en los 10 primeros años. • clínica es producida por mediadores de la inflamación que se liberan por la toxicidad del virus sobre el epitelio respiratorio.
- 78. • Fiebre • Tos • Rinorrea • Congestión ocular • obstrucción nasal • estornudos • de 4 a 10 días de duración.
- 79. • Antitérmicos: paracetamol, ibuprofeno. • Tratamiento de la obstrucción nasal: – Tratamiento postural: colocar al lactante de más de 6 meses en decúbito prono o decúbito lateral. El niño mayor debe dormir en posición semisentada. – Lavados nasales: el lavado de nariz ejerce una doble función: por un lado, arrastra parte del moco nasal hacia la vía digestiva y, por
- 80. • Fiebre de más de 72 horas de evolución • Fiebre de aparición posterior a las 48 horas del inicio del cuadro catarral • Fiebre intermitente con intervalo libre superior a 24 horas • Tos diurna y/o obstrucción nasal y/o rinorrea de más de 10 días de evolución sin mejoría • Fiebre elevada (superior a 39) y rinorrea purulenta de más de 3 días de evolución
- 82. • La faringitis es la inflamación de la mucosa que reviste la faringe. Generalmente le acompañan síntomas como deglución difícil, amígdalas inflamadas y fiebre más o menos elevada. Las posibles causas de la faringitis son las infecciones víricas, infecciones bacterianas o reacciones alérgicas. Los principales agentes causantes bacterianos son Estreptococos pyogenes, Haemophilus influenzae, entre otros.
- 83. • Es la inflamación de la mucosa faríngea, desde la epifaringe hasta la hipofaringe, que se caracteriza por presentar la siguiente clínica: • Disfagia • Distermia (desde febrícula a hipertermia).
- 84. • Virus: Rinovirus, adenovirus, y parainfluenza. • Bacterias, que causan el enrojecimiento de la mucosa.. • Hongos: Frecuentemente cándidas.
- 85. – Administración de líquidos y reposo. – Analgésicos para la disfagia, antiinflamatorios para la inflamación y antipiréticos para la fiebre. En general se da paracetamol o ibuprofeno si no existen trastornos digestivos. – Antibióticos si es por bacterias. – Si hay candidiasis, anti fúngicos.
- 86. Pacientes con molestias faríngeas recurrentes producidas por el uso y/o abuso de tóxicos. Clínica • Sensación de cuerpo extraño. • Dolor faríngeo. • Prurito faríngeo. • Trastornos en la deglución.
- 87. • Hidratación • Administración de sustancias que produzcan saliva. • No dar antibióticos .
- 89. • La epiglotitis aguda (EA), es una inflamación de la epiglotis y las estructuras adyacentes de instauración brusca y rápidamente progresiva, que se produce sobre todo en niños pequeños. Su consecuencia más importante es la capacidad de provocar una obstrucción severa e incluso total de la vía aérea superior, pudiendo causar la muerte.
- 90. • Dificultad respiratoria, que hace que el paciente adopte una postura hacia adelante, con el cuello en hiperextensión y la boca abierta con la lengua fuera, presentando una postura clásicamente llamada "en trípode". Se muestra ansioso e inquieto. • Es típico el babeo, aunque no constante, pudiendo faltar en la mitad de los casos. • el estridor inspiratorio no es tan ruidoso, sino de tono bajo y húmedo, y es rara la tos.
- 91. • La radiografía lateral de cuello ayuda al diagnóstico,diagnostico pudiéndose observar una epiglotis aumentada de tamaño, pliegues aritenoepiglóticos engrosados y distensión de la hipofaringe, respetándose las estructuras subglóticas. Se considera que la sensibilidad de esta prueba diagnóstica oscila entre el 85 y el 90 %.
- 92. • El pilar fundamental en el tratamiento es el mantenimiento adecuado de la vía aérea, obteniéndose tan pronto como se sospeche esta patología. Inicialmente se debe administrar oxígeno sin interferir en la posición del paciente, mientras disponemos de las medidas de intubación con rapidez o traqueostomia.
- 93. • El otro pilar del tratamiento es la antibioterapia, que debe administrarse siempre por vía intravenosa. El antibiótico de elección es una cefalosporina de tercera generación, normalmente cefotaxima intravenosa en dosis de 150-200 mg/kg/día, o ceftriaxona iv a 50-75 mg/kg/día. Presentan una excelente biodisponibilidad. En pacientes alérgicos a beta-lactámicos puede utilizarse aztreonam asociado a vancomicina. La antibioterapia debe
- 95. • Se le conoce también como laringotraqueobronquitis, es un padecimiento infeccioso agudo de etiología principalmente viral. Puede ser primario o secundario a rinofaringitis o amigdalitis .
- 96. Disfonía Tos Estridor laríngeo Puede acompañarse o no de dificultad respiratoria
- 97. si no se complica, se cura sin dejar secuelas. En caso contrario, puede presentar obstrucción por edema importante en la laringe, causando dificultad respiratoria aguda que en ocasiones, requiere de intubación endotraqueal o traqueostomia puede también complicarse con bronqueneumonia, neumonía; cualquiera de estas complicaciones es algunas veces letal para el paciente
- 98. • Los virus para influenza tipo 1 y 3 son los principales causantes, el primero es el causante de aproximadamente la mitad de los casos y, con menor frecuencia, el parainfluenza tipo 2, sincitial respiratorio, adenovirus tipo AyB
- 99. • Es mas frecuente en zonas templadas y frías, predomina en las áreas urbanas en donde hay contaminación ambiental. Su incidencia es mayor en los meses de octubre y abril; sin embargo, puede presentarse en cualquier mes del año. • Es desencadenada por algún enfriamiento general o local, como exposiciones prolongadas de frio, ingesta de alimento helados o cambios bruscos de temperatura.
- 100. Debe mantenerse al niño en reposo, tranquilo, de ser posible en el regazo de la madre; con hidratación, temperat ura y oxigenación adecuadas, así como vigilancia estrecha de la ventilación pulmonar y de los
- 102. • Es un episodio aislado inflamatorio infeccioso de la estructura bronquial, generalmente asociado a infecciones del tracto respiratorio superior ocasionada principalmente por virus. Puede ser aguda o crónica.
- 103. • Esta suele ser de corto plazo; es más común y es causada generalmente en el niño por una infección respiratoria y afecta inicialmente la nariz, los senos paranasales y la garganta y luego se propaga hacia los pulmones.
- 104. • Tos • Dificultad respiratoria • Sibilancia • Fatiga • Fiebre
- 105. • Es una tos que persiste por dos a tres meses cada año por al menos dos años, la cual produce mucosidad excesiva
- 106. • Coloración azulosa de los labios debido a los bajos niveles de oxígeno • Infecciones respiratorias frecuentes, tales como resfriados y gripe.
- 107. • No existe un tratamiento especifico ya que estos procesos son de etiología viral. • Puede ser útil proporcionar un ambiente rico en humedad, mediante vaporizadores de aire frio o nebulizadores. • Drenaje postural para favorecer la movilización de secreciones. • Algunos autores recomiendan el uso de fluidificantes. • Antibióticos en caso de sospecha de
- 109. • Estado de infección aguda del parénquima pulmonar que se acompaña de síntomas pulmonares generales y del tracto respiratorio inferior. • Es secundario a la respuesta orgánica del tejido pulmonar a la invasión de agentes extrínsecos, sean tipo físico, químico, inmunológico o infeccioso.
- 110. • Existe dificultad par aislar el germen causal en el 60 al 80 % de los casos. • Los agentes son principalmente biológicos como virus (sincicial respiratorio, para influenzae, influenzae y adenovirus , bacterias (estafilococos y h. influenzae)
- 111. • Edad: Como en otras enfermedades, los extremos de la vida hacen vulnerable al huésped para adquirir ciertas patologías. • Estado inmunológico: pacientes con mecanismos de defensas inmunológicos abatidos en forma primaria o secundaria favorecen el desarrollo de la enfermedad. • Factores broncopulmonares o sistémicos subyacentes: fibrosis quística, enfermedad de reflujo gastroesofagico.
- 112. fisiopatologia • Primaria: cuando los agentes causales alcanzan las vías aéreas inferiores (vía descendente) a partir de la nasofaringe sin tener una enfermedad de inicio. • Secundaria: en este caso la vía de entrada de los gérmenes al tejido pulmonar puede ser aérea mas alguna alteración inmunológica del paciente o de los mecanismos de defensa naturales.
- 113. fisiopatologia • También puede ser adquirida por vía hematogena procedente de focos sépticos a distancia. • Por aspiración: resulta de la inhalación de partículas orgánicas o inorgánicas como sangre, material gástrico, inhalantes, secreciones orofariengeas, humo.
- 114. Tipos de neumonía • Neumonía intersticial (viral) se incluyen las infecciones que afectan en predominio al intersticio pulmonar (mycoplasma y chlamydia) • Neumonía y/o bronconeumonía (bacteriana) se considera bronconeumonía cuando las lesiones abarcan ambos pulmones.
- 115. DIAGNOSTICO
- 116. • Terapia respiratoria ( hidratación de secreciones y técnica de limpieza bronquial). • Uso de broncodilatadores. • Oxigenoterapia. • Penicilina ( neumococo y h. influenzae.) • Trimetropin-sulfametoxazol (Neumococo, H. influenzae, S, aureus.) • Eritromicina (neumococo, estafilococo, micoplas
- 118. Es una enfermedad infecciosa, contagiosa, endémica en el mundo con frecuentes brotes epidémicos, causada por bacterias del genero Mycobacterium, con predilección sobre tejido pulmonar, de cuadro clínico variable y previsible con vacuna.
- 119. Las bacterias que ocasionan Tb son: • M. tuberculosis, • M. bovis • M. africanum, que forman el complejo M. tuberculosis. Las micobacterias en general, crecen lentamente con lapsos de reproducción de 12 a 24 días.
- 120. • La Tb del niño tiene carct. especiales: es una infección con poco numero de bacilos, mínima contagiosidad y bajo porcentaje de aislamientos de bacilos acido alcohólico resistente (BAAR). • La primoinfeccion Tb la adquieren los menores de 15 años en 70% de los casos, frecuentemente asintomática. • El 5% se manifiesta la enfermedad durante los primeros 2 años de vida, con formas graves de Tb con elevada mortalidad. • El 5% la padece en cualquier etapa de la vida.
- 121. Esta enfermedad es mas común en edades extremas: en menores de 5 años y personas de la tercera edad. La Tb congénita se desarrolla cuando existe una lesión tuberculosa en placenta, y se transmite por vía hematógena a través de la vena umbilical y produce afectación multiorgánica del feto.
- 122. Las micobacterias Tb penetran por vía aérea al humano en 95%, al inhalar pequeñas gotas contaminadas de 1 a 5 micras de diámetro, que estas llegan directamente hasta los alveolos pulmonares, en donde los bacilos se multiplican.
- 123. La contaminación del macro y microambiente del producto, generalmente tubérculos al nivel de la placenta, ocasionan Tb congénita, pero la principal fuente de contagio para el niño es el adulto con Tb bacilífera, perteneciente a su medio familiar o de convivencia intima. • Escuelas • Guarderías • Iglesias • Transporte urbano • Fomites contaminados: material medico no esterilizado • Etc.
- 124. PREVENCIÓN PRIMARIA: Promoción De La Salud Dar una mejor educación para la salud de la población en general, sobre la etiología, formas de transmisión, síntomas, diagnostico y tratamiento de la Tb.
- 125. PREVENCIÓN PRIMARIA: Protección Específica • La prevención de susceptibles se hace con la vacuna BCG (Bacillus de Calmette y Guérin), única vacuna contra la tuberculosis . • Esta vacuna se prepara a partir de extracto atenuado de Mycobacterium bovis.
- 126. PREVENCIÓN PRIMARIA: Protección Específica • La vacuna BCG se aplica en el hombro izquierdo, vía intradérmica, en RN. • 4 a 8 semanas aparece una pápula, evoluciona a pústula y ulceración (chancro) se cura espontáneamente y solo requiere limpieza con agua hervida y jabón.
- 127. Detección y control de nuevos casos: Persona con tos y fiebre de tres semanas o mas de evolución. • El aislamiento de un enfermo bacilífero comprobado puede hacerse en su domicilio, si existen condiciones propicias para ello, y no tener convivencia directa con el enfermo, hasta negativización de baciloscopia de control a los dos meses del Taes.
- 128. Las manifestaciones clínicas de la Tb pulmonar son de representación sutil y variable. TUBERCULOSIS PRIMARIA Se puede confundir con una infección de vías respiratorias bajas, afecta con mas frecuencia al lactante y el prescolar. • Evoluciona con fiebre que en ocasiones excede de 38.5 C de predominio vespertino , intermitente y puede persistir mas de 4 semanas.
- 129. TUBERCULOSIS PRIMARIA • Tos seca o con expectoración; blanquecina, hemoptoica y rara vez hemoptisis. • Disminución del ruido respiratorio homolateral. • Sibilancias • Estertores bronquiales • Derrame pleural
- 130. TUBERCULOSIS DE REINFECCIÓN O SECUNDARIA Es aquella cuando un individuo padeció y se curó de Tb primaria, y después padece nuevamente la infección Tb, de procedencia exógena o endógena. • Es mas común en escolares y adolescentes, y su evolución es con tendencia a la cronicidad. • Conforme progresa la enfermedad se afectan las condiciones generales del enfermo.
- 131. TUBERCULOSIS DE REINFECCIÓN O SECUNDARIA • La tos es mas frecuente, de predominio matutino. • Expectoración con estrías sanguinolentas. • Estertores • Disminución de ruidos respiratorios. • Soplo tubario o anfórico.
- 132. TUBERCULOSIS DE REINFECCIÓN O SECUNDARIA • La Rx de tórax muestra alteraciones importantes: destrucción de tejido pulmonar, lesiones cavitarias, necrosis, fibrosis. • Fiebre de 38 y 40 C. • Diaforesis nocturna, escalofríos. • Asfixia • Muerte
- 133. TUBERCULOSIS DE REINFECCIÓN O SECUNDARIA
- 134. Los enfermos con Tb primaria presentan complicaciones por diseminación de la infección por vía hemática, linfática o por contigüidad, presentándose entonces lesiones intra o extra torácicas: • Adenitis traqueobronquial • Tb intrabdominal • Bronconeumonía • Tb renal • Atelectasia • Tb vertebral • Neumonía apical • Tb ganglionar • Derrame pleura • Tb miliar • Meningoencefalitis • Tb osteoarticular • Tuberculosis cerebral • Adenitis cervical
- 135. • La Tb pulmonar y miliar es la forma generalizada y mas grave de Tb en el niño. • La meningoencefalitis es la complicación mas grave de la Tb en la infancia; se presenta mas frecuentemente en menores de 6 años (80%). • La Tb renal es una complicación tardía de la Tb primaria después de 4 a 5 años de la infección inicial. • La Tb osteoarticular se encuentra entre 1 y 6% de niños con Tb primaria sin tratamiento. La enfermedad se manifiesta de 1 a 3 años después de la infección inicial.
- 136. La confirmación del diagnostico en niños en menores de cinco años es difícil; por tanto, debe elaborarse una historia clínica completa. Debe destacarse enfermedad tuberculosa en todo paciente que: • Presenta neumonía de evolución crónica que no se resuelve con tratamientos antimicrobianos. • En enfermos con fiebre de mas de 3 semanas de evolución. • Los que presentan hemoptisis. • Hematuria microscópica indolora.
- 137. • BAAR y microscopia de los siguientes especímenes: expectoración, secreciones de jugo gástrico, de fistulas, LCR, etc. • Cultivo de M. tuberculosis. • El estudio histopatológico de tejidos obtenidos de biopsia de pulmón, hígado, ganglios. Confirman el diagnostico al demostrar la imagen de tuberculoma, utilizando tinciones especiales se logra observar micobacterias Tb.
- 138. • La reacción en cadena de polimerasa (PCR) es una técnica de laboratorio útil para detectar cantidades pequeñas de bacilo Tb o sus proteínas en cualquier espécimen obtenido del enfermo. • Prueba de tuberculina. La intradermorreacción de Mantoux, aplicando 5 UI de PPD (derivado de proteína purificada) estrictamente intradérmica. • Radiografía de Tórax. Reflejan la fisiopatología de la infección.
- 139. 3 fármacos eficaces contra la tuberculosis:
- 140. Los tratamientos antituberculosos a corto plazo durante seis meses tanto en adultos como en niños han demostrado 95% de curación utilizando la combinación de 3 medicamentos: HAIN-RIF-Pza.
- 141. COCCIDIOIDOMICOSIS
- 142. La coccidioidomicosis es una micosis profunda causada por dos hongos dimórficos denominados Coccidioides immitis y Coccidioides posadasii.
- 143. El hongo Coccidioides immitis se encuentra en el suelo y es dimorfismo: • Formas miceliales filamentosas (moho) en la naturaleza y en cultivos ordinarios en laboratorios. • Como esférulas con endoesporas en los tejidos humanos.
- 144. Es una infección que ocurre cuando las esporas del hongo Coccidioides immitis ingresan al cuerpo a través de los pulmones.
- 145. Se observa con mayor frecuencia en las regiones desérticas del sureste de los Estados Unidos, al igual que en América del Sur y Central.
- 146. La enfermedad se produce habitualmente entre los que residen durante un tiempo prolongado en esas zonas, humanos, ganado vacuno, ovejas, perros, roe dores salvajes, y otros animales. La incidencia de la enfermedad se ve afectada por numerosos factores ambientales.
- 147. • Fiebre del Valle • Fiebre de San Joaquín • Reumatismo del Desierto • Granuloma Coccidioidal.
- 148. • Los diminutos artroconidios de la fase micelial transportados por el aire son inhalados o, raramente, entran al huésped a través de heridas en la piel. • Su forma se redondea en el huésped, transformándose en esférulas, las cuales desarrollan endosporas. • Se disemina dentro del propio huésped, pero no a nuevos huéspedes.
- 149. Es capaz de vivir en cavidades pulmonares, tanto en su forma micelial como de esférula, lo cual son altamente infecciosos. Se ha documentado la transmisión de persona a persona únicamente a través del trasplante de órganos de un individuo infectado, o en raras ocasiones, de la madre al feto o al recién nacido.
- 150. Las endosporas pueden: • Colonizar otros tejidos por contigüidad, vía linfohemática, o transportadas por fagocitos. • Pero muy a menudo la infección inicial activa los macrófagos y la liberación de las endosporas desencadena una respuesta inflamatoria intensa y eficaz, que aborta la infección en este punto, dejando una inmunidad permanente.
- 151. Pero…. Si la inmunidad celular no es eficaz, la evolución es granulomatosa, más exudativa en humanos. En algunos casos puede quedar latente la infección, mientras en otros la enfermedad progresa, extendiéndose por pulmón y a otros tejidos, especialmente óseo, cutáneo y subcutáneo, y meníngeo en humanos.
- 152. Las formas clínicas de la Coccidioidomicosis son: • Coccidioidomicosis primaria: es benigna y autolimitada (el 60% de las personas infectadas no presentan manifestaciones clínicas)· • Coccidioidomicosis pulmonar residual: Coccidioidomicosis aguda y crónica. • Coccidioidomicosis progresiva o diseminada: (granuloma coccidioidal)
- 153. Coccidioidomicosis Primaria • El periodo de incubación oscila entre 1-4 semanas, con una media de 10-16 días. • Síntomas parecidos a los de la gripe; Malestar general, Escalofríos, Fieb re. • Es frecuente el dolor torácico.
- 154. Coccidioidomicosis Primaria • Sudoración nocturna • Anorexia • Tos seca persistente • Dolor de garganta • Cefalea • Dolor de espalda
- 155. Coccidioidomicosis Primaria • Puede aparecer un eritema macular generalizado, fino y evanescente o erupción urticarial a lo largo del primer día, aproximadamente, y puede que se observe solo en las ingles.
- 156. Coccidioidomicosis Primaria Con mayor frecuencia se observa un eritema nodoso tibial, generalmente cuando la sensibilidad a la coccidioidina es máxima, a los 3-21 días del inicio de la sintomatología.
- 157. Coccidioidomicosis Pulmonar Residual • La coccidioidomicosis pulmonar aguda y crónica presenta manifestaciones muy variadas. • Puede desarrollarse una cavidad transitoria en un área de consolidación durante la infección primaria.
- 158. Coccidioidomicosis Pulmonar Residual • A menudo no hay sintomatología y el diagnostico se basa en las pruebas radiológicas. • En ocasiones se observa hemoptisis leve o moderada.
- 159. Coccidioidomicosis Pulmonar Residual • Es rara la diseminación de hongos desde cavidades hasta otras zonas. • A veces los granulomas son persistentes.
- 160. Coccidioidomicosis progresiva o diseminada: • La diseminación de la infección tiene lugar durante los 6 meses posteriores a la enfermedad inicial. • Lesiones cutáneas o subcutáneas. • Abscesos óseos fríos • Infección del SNC: vasculitis cerebral, leptomeningitis, absceso cerebral, meningitis.
- 161. Coccidioidomicosis progresiva o diseminada:
- 162. Coccidioidomicosis progresiva o diseminada: FACTORES DE RIESGO PARA LA DISEMINACIÓN EXTRAPULMONAR DE LA COCCIDIOIDOMICOSIS INNATOS ADQUIRIDOS • Genéticos: filipinos, • Linfoma asiáticos, • SIDA afroamericanos. • Inmunodepresión • Sangre del grupo B • Diabetes mellitus • Embarazo • Edad (con proceso concomitante)
- 163. Los exámenes que se realizan para las formas más leves de esta enfermedad abarcan: • Examen de sangre para verificar si hay infección por coccidioides (el hongo que causa la coccidioidomicosis aguda ) • Radiografía del tórax • Cultivo del esputo
- 164. Los exámenes que se hacen para las formas generalizadas o más graves de la infección abarcan: • Biopsia de ganglio linfático, pulmón, hígado. • Biopsia de médula ósea • Broncoscopia con lavado. • Punción raquídea (punción lumbar) para descartar meningitis
- 165. • Los anticuerpos IgG transferidos desde la madre por vía placentaria son detectables por fijadores de complemento(FC) en sangre del cordón y se hacen indetectables antes de los 6 meses de edad. • En algunos neonatos sin enfermedad, hijos de madres con coccidioidomicosis, se han detectado anticuerpos IgM anti- coccidioides.
- 166. • La enfermedad casi siempre desaparece sin tratamiento. • Si usted tiene un sistema inmunitario debilitado, puede necesitar tratamiento antimicótico : • Anfotericina B,. En pacientes con coccidioidomicosis de progresión rápida.
- 167. • Fluconazol oral e inravenoso , itraconazol, voriconazol , ketoconazol oral se utilizan para coccidioidomicosis diseminada fuere del SNC. • Algunas veces, se necesita cirugía para extirpar la parte infectada del pulmón (en caso de enfermedad crónica o grave).
- 168. Las personas con problemas inmunitarios (como los pacientes con SIDA y aquéllos que están con fármacos que inhiben el sistema inmunitario) deben evitar los viajes a áreas donde se encuentra este hongo, si quieren reducir su riesgo de contraer este raro trastorno crónico.
- 169. Asma bronquial
- 170. Definición • Enfermedad crónica obstructiva de las vías aéreas en las que se presenta un estrechamiento de los bronquios como respuesta a diferentes estímulos que causan inflamación .
- 171. Características del asma * Interacción de células como: mastocito, basófilos, eosinófilos, neutrofilos, etc. y sus mediadores químicos en la vía aérea. • La inflamación crónica produce hiperactividad a diferentes estímulos y obstrucción generalizada de la vía aérea. • La obstrucción es generalmente reversible en forma espontánea o con el uso adecuado de medicamentos. • Clínicamente se caracteriza por cuadros recurrentes de tos, dificultad respiratoria, sibilancias y opresión en el pecho.
- 172. Tipos de asma • Asma inmunitaria: asma alérgica, mediada por IgE, se presenta desde los lactantes; los agentes desencadenantes mas frecuentes son sustancias alergénicas de los ácaros dermatofagoides, y la cucaracha que contiene el polvo casero, pólenes hongos, caspa de animales domésticos, algunos alimentos. • Asma no inmunitaria: infecciones virales, cambios climáticos, ejercicio, emociones, humo del tabaco, contaminantes atmosféricos, analgésicos o antiinflamatorios no esteroideos y en el adulto el uso de beta bloqueadores.
- 173. Factores de riesgo Agente: • Alergenos • Infecciones virales • Factores emocionales • Ejercicio • otros
- 174. Huésped • Antecedentes de atopia • Displasia broncopulmonar • Prematurez • Antecedentes de bronquiolitis • Dermatitis atópica • Rinitis alérgica • Croup alérgico
- 175. ambiente • Clima: frío , húmedo, etc. • Contaminación intramuros: (humo, polvo casero, convivencia con animales domésticos) • Condiciones socioeconómicas y culturales deficientes.
- 176. Datos epidemiológicos • El asma es el padecimiento crónico de las vías respiratorias mas frecuente en el niño y la principal causa de consulta en urgencia, ingreso al hospital y ausentismo escolar. • El asma en niños se ha incrementado en el IMSS durante el quinquenio de 1980- 1984 se triplico el numero de casos de asma de 5500 enfermos a 16 000. • Al analizar los egresos por defunción el asma ocupo el sexto lugar. De 432 fallecimientos, 51 correspondió a menores de 4 años, 82 a pacientes de 5 a 54 años y 299 a mayores de 55 años de edad.
- 177. fisiopatología • Al contacto de un alergeno en una superficie de mucosa producen el aumento de la IgE. La IgE por medio de su fracción se une a receptores específicos de mastocitos y de esta manera la célula queda sensibilizada. En un segundo contacto con el mismo alergeno, los mastocitos sensibilizados y unidos a la IgE especifica tienden a desgranularse dando salida a mediadores bioquímicos preformados como la histamina y proteasas así como otros mediadores derivados del acido araquidónico, como leucotrienos, prostaglandinas, y tromboxanos.
- 178. fisiopatología • Todas estas sustancias en mayor o menor grado, tienen la capacidad de estimular al músculo liso produciendo broncoespasmo, dilatación de los vasos sanguíneos, edema e hipersecreción de moco. Se ha reconocido que otros factores no inmunitarios como el frío, humo de tabaco, risa o coraje también causan desgranulación del mastocito, liberándose en consecuencia, sustancias bioactivas que causan los síntomas del asma.
- 179. Alteraciones fisiopatológicas que explican la obstrucción de la vía aérea en el asma • Espasmo de la musculatura lisa de la traquea, bronquios y bronquiolos, inflamación de la mucosa y aumento de las secreciones. • La consecuencia es la disminución del flujo aéreo por aumento de la resistencia y la sobredistensión pulmonar
- 180. • La respuesta orgánica es el aumento del trabajo respiratorio que se traduce en taquipnea, taquicardia y tiro de los músculos accesorios. • Crisis leve: La PaO2 puede estar normal o discretamente baja y la PaCO2 normal o ligeramente disminuida, como consecuencia de la respiración hiperpneica. • Ataque grave: existe hipoxemia, hipercapnia, y acidosis; al inicio respiratoria y posteriormente mixta, debido a que se encuentran afectadas vías respiratorias de mediano y pequeño calibre.
- 181. Desde el punto de vista patológico los hallazgos mas característicos del asma son: • Moco espeso en la luz bronquial • Perdida del epitelio respiratorio • Aumento d e células caliciformes • Infiltrado de leucocitos, eosinofilos, etc. • Edema y engrosamiento de la membrana basal • Hipertrofia de las glándulas mucosas
- 182. Signos y síntomas • Episodios recurrentes de obstrucción bronquial • tos en accesos • Dificultad para respirar • Sibilancias • Sensación de opresión en el pecho
- 183. Diagnóstico • Pruebas cutáneas: para confirmar o descartar alérgica en pacientes con rinitis o asma. Radiografía de tórax: para descartar complicaciones como la neumonía, neumotórax, etc.
- 184. diagnóstico • Radiografía de senos paranasales y tomografía computarizada • Espirometría, curva de flujo/ volumen, flujometría: estudio mas útil para evaluar la función pulmonar en los pacientes asmáticos. Para determinar la presencia o ausencia de obstrucción de las vías respiratorias centrales y bajas y dar tratamiento de manera oportuna.
- 185. TRATAMIENTO La supresión de los desencadenantes, tanto específicos como inespecíficos: alérgenos, irritantes ambientales, infecciones, tanto bacterianas como virales, emociones fuertes y los esfuerzos físicos que contribuyen a desencadenar o agravar la reacción asmática. Ventilación asistida La inmunoterapia. Fármacos: salbutamol, terbutalina, formoterol, teofilina, ant ileucotrienos, cortocoesteroides orales, corticoides en aerosol, cromonas y
- 186. • http://antoniorondonlugo.com/blog/wp- content/uploads/2010/05/83Coccidioidomicosis.p df
