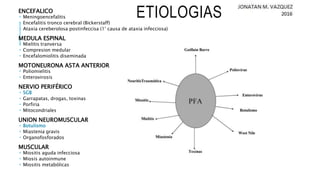
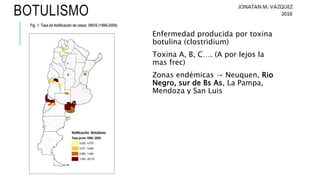
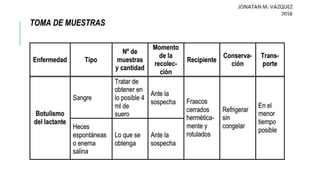
El documento detalla la parálisis flácida aguda en pediatría, abarcando su historia, definiciones y etiologías, incluyendo la poliomielitis y el botulismo. Se describe la clínica del botulismo y el síndrome de Guillain-Barré, así como su diagnóstico y manejo. El tratamiento de estas condiciones incluye atención de soporte y terapias específicas como la administración de antitoxinas y la inmunoglobulina intravenosa.