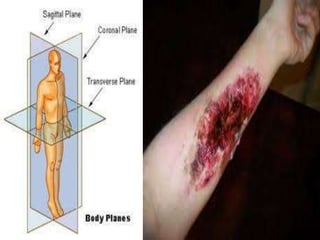
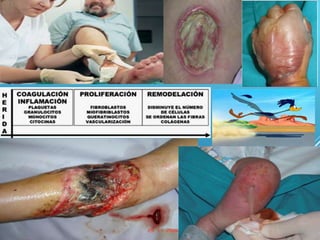
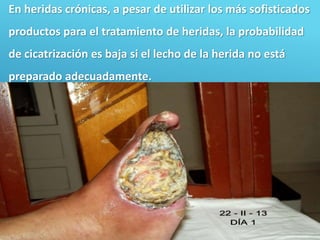
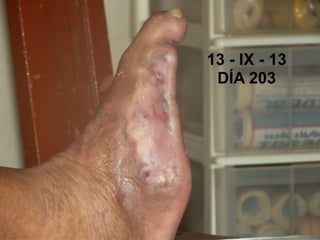
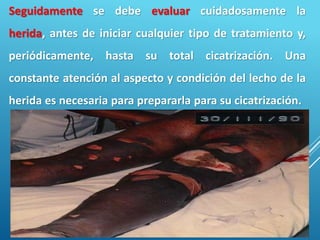
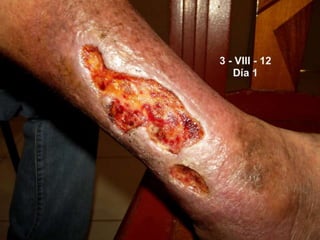
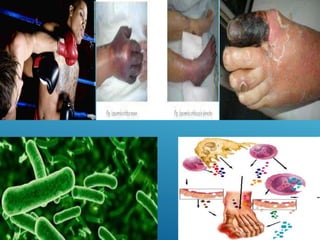
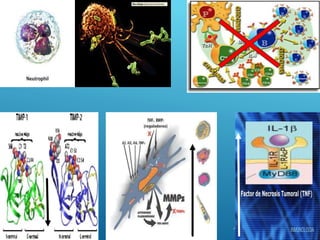
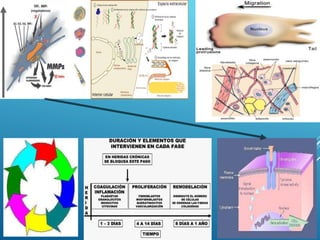
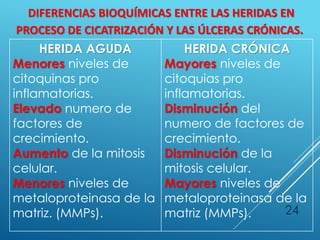
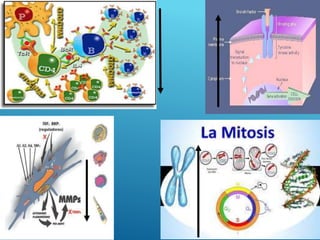
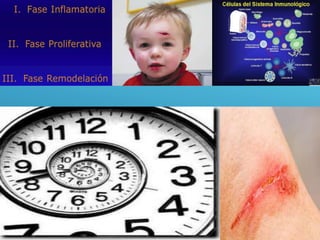
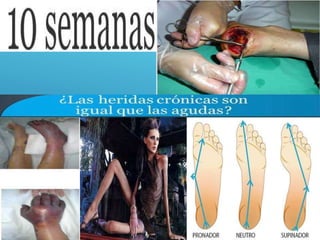
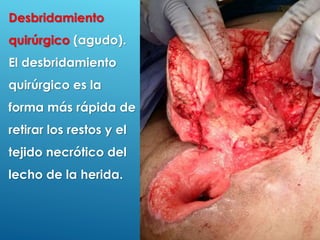
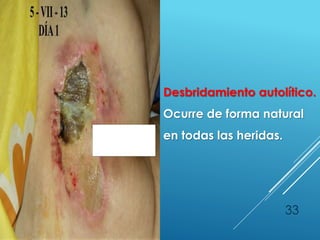
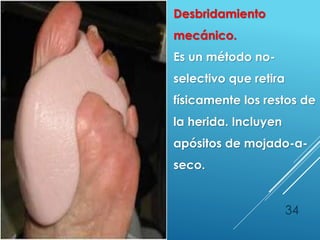
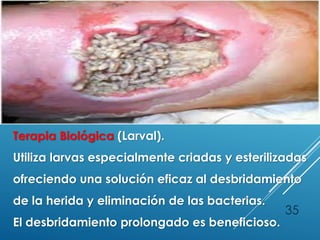
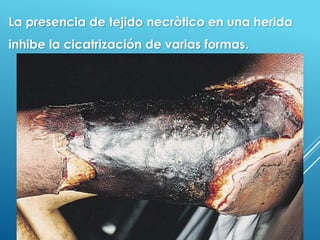
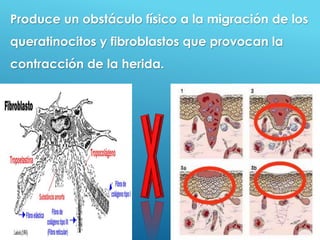
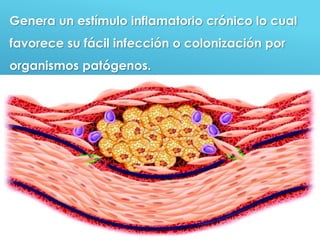
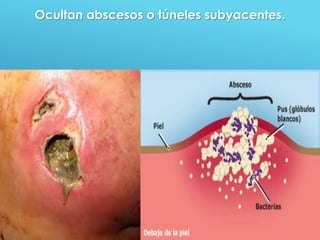
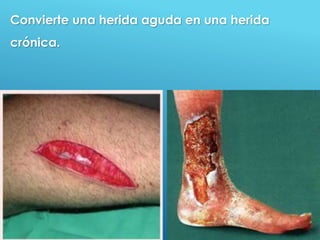
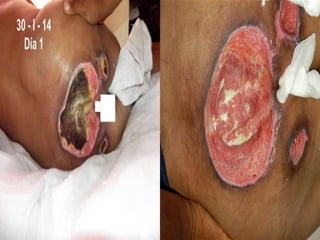
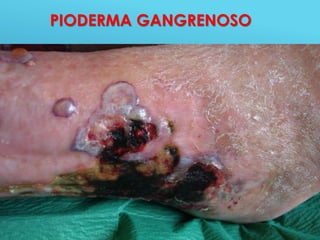
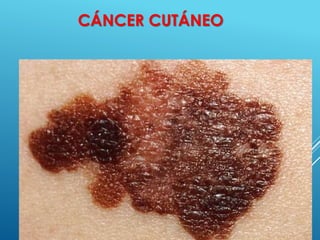
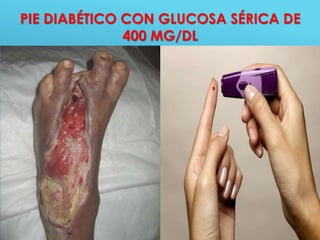
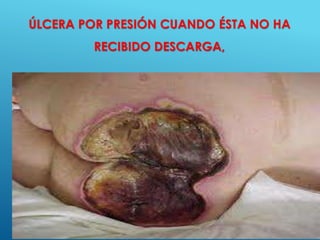
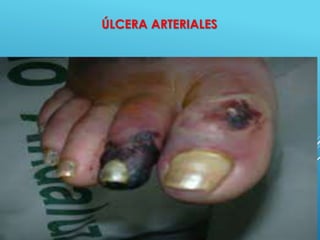
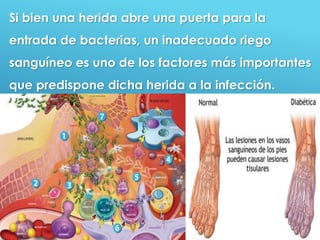
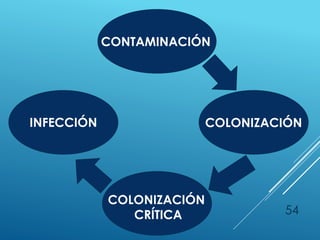
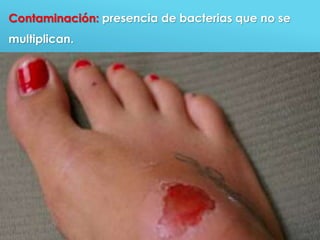
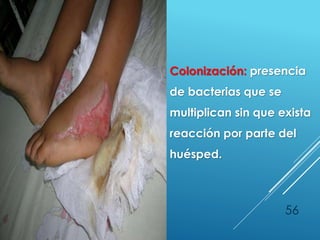
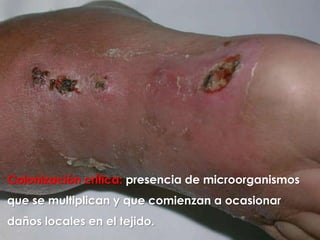
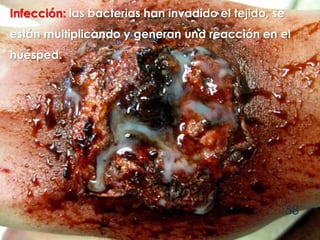
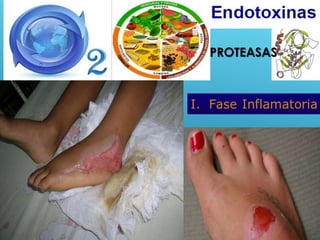
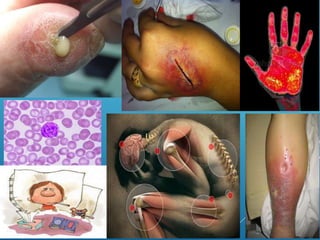
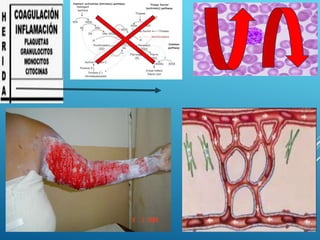
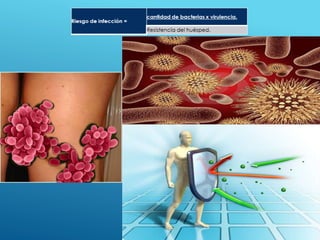
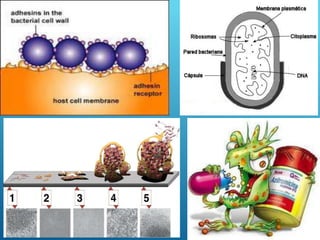
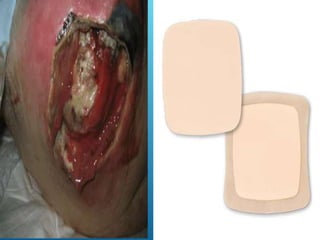
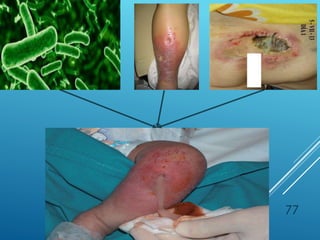
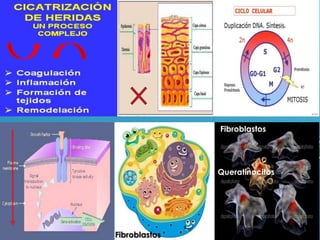
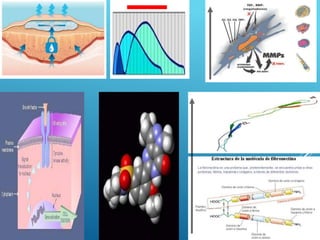
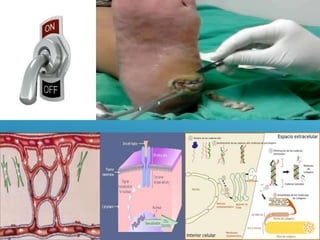
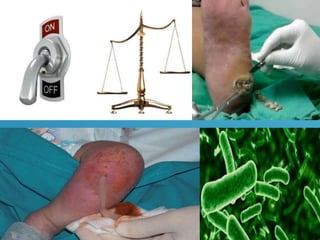
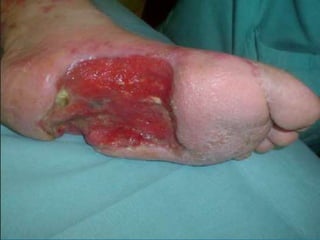
El documento describe los pasos para evaluar y preparar el lecho de una herida, especialmente heridas crónicas. Incluye evaluar la localización, tamaño y características de la herida, así como signos de infección. Explica que preparar el lecho de la herida elimina barreras como tejido necrótico e infección para facilitar la cicatrización. También cubre el control del exudado y la carga bacteriana en la herida.