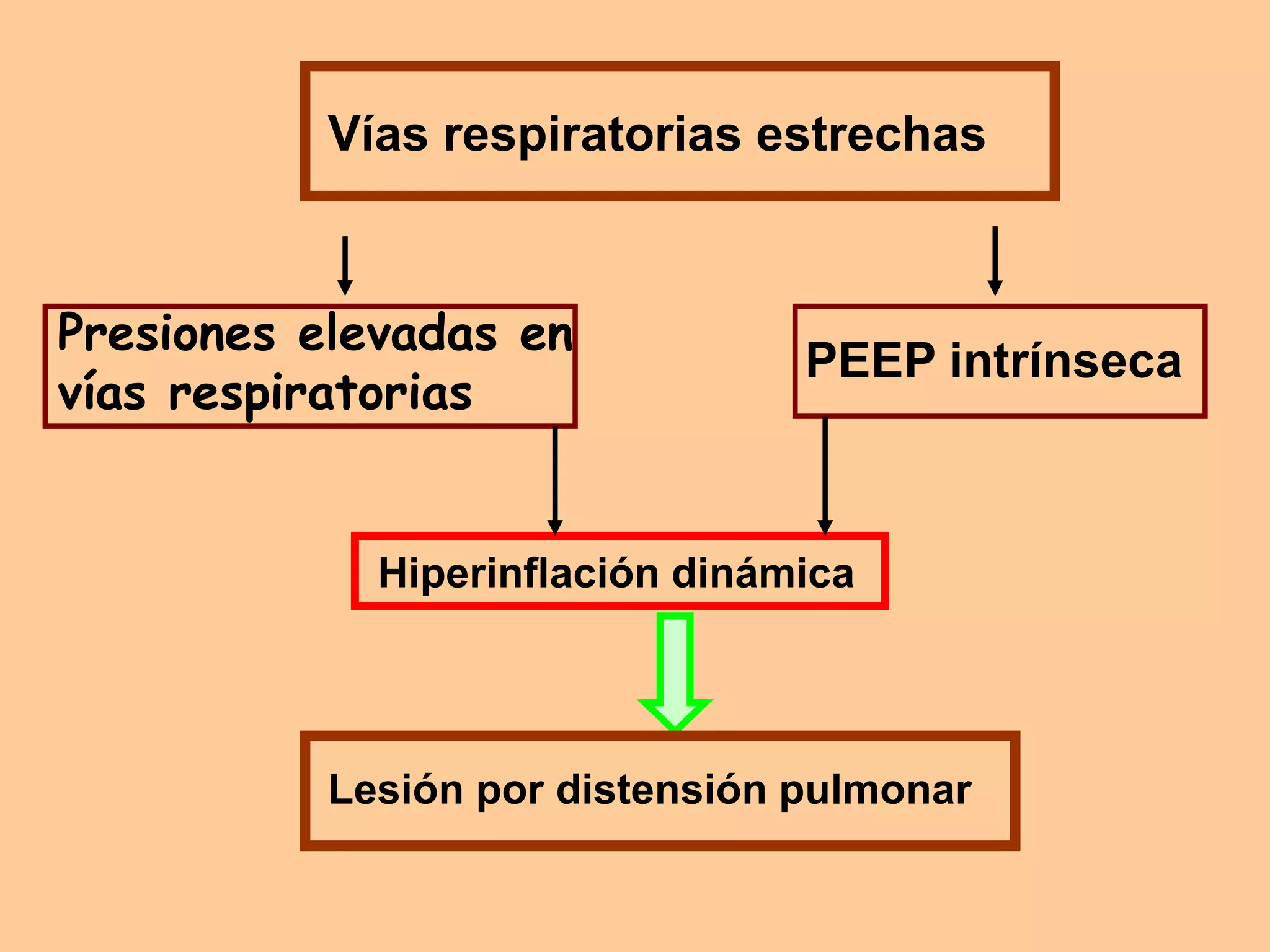
Este documento define la EPOC y describe sus características clínicas, patológicas y de tratamiento. La EPOC se define como una enfermedad pulmonar obstructiva crónica caracterizada por tos crónica, expectoración y disnea progresiva, asociada a daño pulmonar inflamatorio e hiperreactividad bronquial. El diagnóstico se basa en la espirometría y su gravedad se clasifica dependiendo del valor de FEV1. El tratamiento incluye broncodilatadores, corticoides, oxigenoterapia y