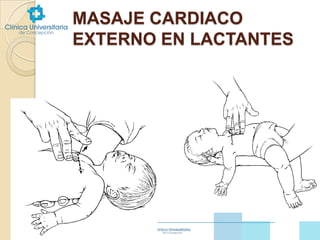
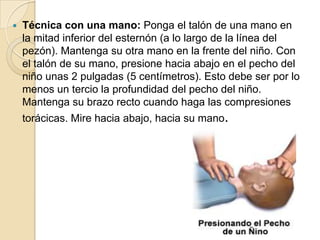
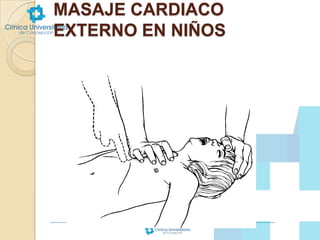
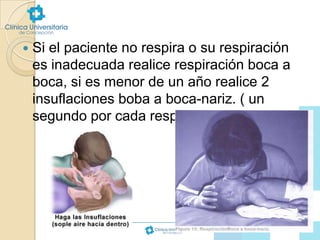
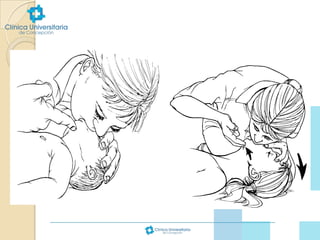
Este documento proporciona información sobre reanimación cardiopulmonar básica pediátrica. Explica que el paro cardiorrespiratorio en niños generalmente tiene un mal pronóstico debido a hipoxemia previa y que las causas difieren de los adultos, incluyendo obstrucciones de vía aérea, traumatismos, intoxicaciones y enfermedades. Detalla los pasos de reanimación CAB (circulación, vía aérea y respiración), incluyendo técnicas de masaje cardíaco externo y vent