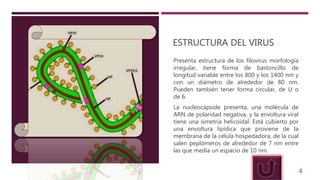
El virus de Marburgo fue aislado por primera vez en 1967 en Alemania tras una epidemia entre personal de laboratorio. Tiene una estructura filamentosa y contiene ARN. Se transmite entre humanos a través de fluidos corporales y puede infectar casi todos los órganos. Los síntomas incluyen fiebre alta y hemorragias graves. El diagnóstico se realiza mediante aislamiento viral, detección de anticuerpos o ARN viral. No existe un tratamiento específico más allá del apoyo sintomático.