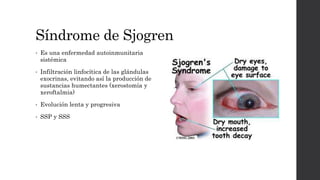
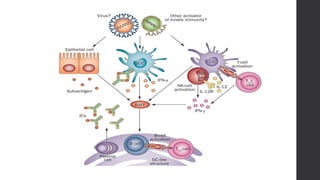
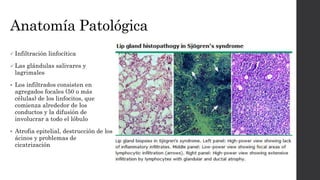
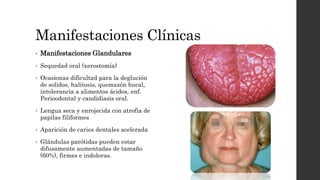
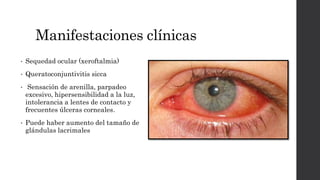
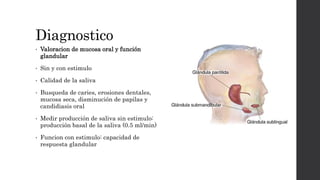
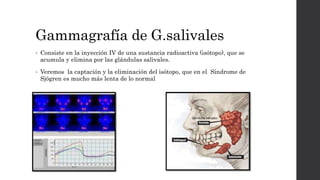
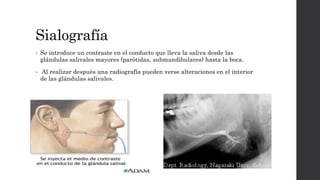
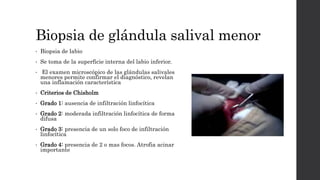
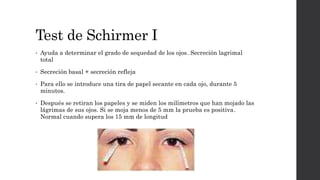
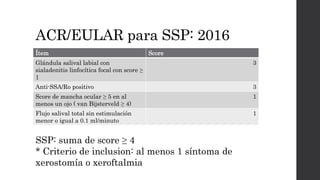
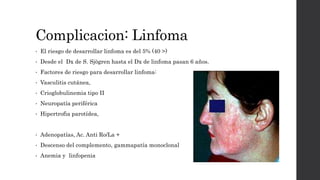
El síndrome de Sjögren es una enfermedad autoinmune sistémica que causa sequedad en la boca y los ojos debido a la infiltración linfocítica de las glándulas exocrinas. Puede presentarse como primario o secundario a otras enfermedades reumáticas. Sus síntomas incluyen xerostomía, xeroftalmia, artritis y compromiso de otros órganos. El diagnóstico se basa en hallazgos clínicos, histológicos y serológicos. No tiene cura