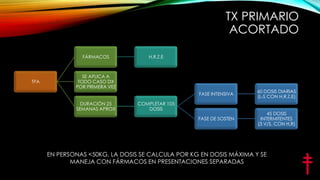
El documento proporciona información sobre la tuberculosis, incluyendo su historia, agente causal, características, reservorios, mecanismos de transmisión, signos y síntomas, definiciones, diagnóstico, tratamiento, prevención y control según las normas mexicanas. Se describen aspectos como la vacunación BCG, quimioprofilaxis, medidas de protección respiratoria, acciones comunitarias, identificación de casos, baciloscopia, cultivo, esquemas de tratamiento y seguimiento de pacientes.