Infecciones respiratorias agudas en pediatría
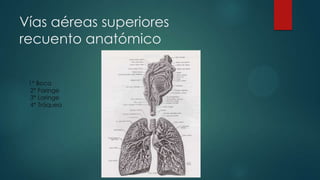
- 1. Vías aéreas superiores recuento anatómico 1* Boca 2* Faringe 3* Laringe 4* Tráquea
- 11. infecciones respiratorias agudas IRA SON PADECIMIENTOS INFECCIOSOS DE LAS VÍAS RESPIRATORIAS CON EVOLUCIÓN MENOR A 15 DÍAS Y EN OCASIONES SE COMPLICAN CON NEUMONÍA. LAS IRA CONSTITUYEN UN IMPORTANTE PROBLEMA DE SALUD PÚBLICA, PUES RESULTAN CON LA MORBILIDAD MÁS ALTA EN EL MUNDO.
- 12. La neumonía es la principal complicación de las IRAS, responsable de un número significativo de muertes. Los factores predisponentes más importantes se relacionan con exposición ambiental, datos individuales y sociales
- 13. Grupo de Enfermedades, tanto infecciosas como no infecciosas. Que afectan principalmente las vías Respiratorias. “Las infecciosas” son de fácil contagio
- 14. Clasificación y Signos Síntomas IRA sin neumonía Tos, rinorrea, exudado purulento en faringe, fiebre, Otalgia, otorrea, disfonía y odinofagia. IRA con neumonía leve Se agrega: taquipnea (menores de 2 meses más de 60X', de 2 a 11 meses más de 50x' y de 1 a 4 años más de 40 x') IRA con neumonía grave Se agrega: Aumento de la dificultad respiratoria, tiraje, cianosis y en los menores de 2 meses hipotermia
- 15. Resfriado común El resfriado común, catarro, resfrío o es una enfermedad infecciosa viral leve del sistema respiratorio superior que afecta a personas de todas las edades, altamente contagiosa, causada fundamentalmente por rinovirus y coronavirus
- 17. Epidemiologia Se produce en cualquier momento del año Mayor incidencia en otoño los niños pequeños 6 a 8 resfriados cada año La incidencia disminuye con la edad
- 18. Patogenia Virus se diseminan a través de los aerosoles Lesiones histológicas Respuesta inflamatoria con liberación de citoquinas
- 19. Manifestaciones clínicas 1 a 3 días de la infección ---- síntomas 1 síntomas dolor y picor de garganta 2 a 3 días predominan los síntomas nasales Tos 30 % Fiebre --- VSR , adenovirus Dura una semana Las secreciones suelen cambiar de color ----- no es sobre infección ni sinusitis
- 20. Diagnostico Lo mas importante es excluir otros diagnósticos
- 21. Pruebas complementarias No son útiles para el diagnóstico Si se sospecha de rinitis alérgica -------- frotis de la secreción nasal si hay leucocitos y polimorfonucleares no es sobreinfección Si se quiere detectar los patógenos víricos se detecta por PCR Cultivo si se sospecha de infección de estreptococo del grupo A
- 22. Tratamiento Sintomático No se dispone de un tratamiento antivírico especifico Ribavirina si para VSR Inhividores de la neuraminidasa oseltamivir ---- efecto escaso Osetalmivir ---------reduce la frecuencia de la otitis secundaria Antibacterianos ----- no tienen utilidad
- 23. Tratamiento sintomatico Fiebre ---- los no complicados no produce fiebre Obstrucción nasal -----Se debe su uso prolongado
- 24. Rinorrea Antihistamínicos de primera generación ----- efecto por su acción colinérgica mas que su afecto antihistamínico Efectos adversos -------- sedación Bromuro de ipratropio No tiene sedación Si epistaxis , irritación nasal
- 25. Dolor de garganta Esta indicado analgésicos suaves Paracetamol en rinovirus No dar ASA en infección Respiratoria por el síndrome de reye
- 26. Síndrome de Reye Es un daño cerebral súbito (agudo) y problemas con la actividad hepática de causa desconocida. El síndrome se ha presentado en niños a quienes les han administrado ácido acetilsalicílico (aspirin) cuando tenían varicela o gripe. Este síndrome se ha vuelto muy infrecuente desde que el ácido acetilsalicílico dejó de recomendarse para uso rutinario en niños
- 27. Tos No es necesario suprimir la tos Se da por goteo nasal y se irrita la mucosa de las vías respiratorias Por enfermedad reactiva Codeina , bromhidrato --- no efectivos Puede ser útil antihistamínicos Aceites de alcalfor , mentol eucalipto puede aliviar
- 28. Complicaciones Otitis media Sinusitis Agudización del asma ( infrecuente)
- 30. Es una de las enfermedades mas frecuentes de la infancia El proceso es raro en menores de un año Aumenta entre los 4 a 7
- 32. Bacterias: El principal ----- estreptococo pyogenes (estreptococo B hemolítico del grupo A) Otros son menos frecuentes Neiseria gonorreae Micoplasma Pneumoiae Arcanobacteriun
- 33. De todas las faringoamigdalitis las que interesan los las producidas por estreptococo del grupo A
- 34. Puede producir un estado de portador asintomático La proteína M es el principal factor de virulencia Escarlatina es producida por este estreptococo
- 35. Manifestaciones clínicas Dolor de garganta Fiebre sin tos Cefalea Síntomas digestivos Faringe enrojecida amígdalas hipertróficas Exudado amarillento con puenteado hemático Ganglios linfáticos cervicales anteriores dolorosos y grandes
- 36. Algunos muestran síntomas de escarlatina : Palidez perioral , lengua de fresa, Exantema rojo y luego papuloso
- 37. Faringitis vírica: Tos Rinorrea Conjuntivitis Afonía
- 39. SUPURATRIVAS OTITIS MEDIA SINUSITIS ADENITIS CERVICAL ABCESO PERIAMIGDALINO
- 40. NO SUPURATIVAS Fiebre reumática aguda Glomerulonefritis aguda Complicaciones sistémicas Sepsis Síndrome de shock toxico estreptocócico
- 41. Estreptococo del grupo A % (bajo)
- 42. Manifestaciones clínicas Lactantes : fiebre , rechazo a los alimentos , vomito, diarrea, catarros ,hiperemia faríngea, adenopatías pequeñas e infrecuentes
- 43. Pre escolares Lo anterior mas odinofagia Hiperplasia y exudada amigdalino Adenitis cervical
- 44. Escolares En esta edad se conforman claramente las variedades de faringoamigdalitis Hiperémica Exudativa Purulenta Necrótica o catarral
- 45. Diagnostico Por estreptococo del grupo A debería basarse en una prueba de laboratorio que incluye rápido test de antígenos y cultivo por isopado faríngeo en conjunción con los hallazgos clínicos y epidemiológicos
- 46. Un hemograma completo con linfocitos atípicos y la prueba de aglutinación en cristal = mononuclesis por VEB
- 47. Tratamiento Estreptococo 1. Efectivo en los primeros 9 días de la enfermedad del grupo A : lo antes posible Penicilina ya que todas las sepas son sensibles Alternativa: Amoxicilina Prevenir la fierre reumática aguda y si inicia antes de los 9 días es mejor
- 50. Penicilina V 2 -3 veces por dia durante 10 días 250 mg en niños con menos de 27 kg 500 en mg dosis en niños mayores
- 51. La escarlatina o fiebre escarlata es una enfermedad infecciosa, aguda y febril producida por el Streptococcus pyogenes del serogrupo A. Su período de incubación es de 2-4 días.
- 52. La fiebre reumática es una enfermedad inflamatoria, no supurativa y recurrente producida por la respuesta del sistema inmunitario de algunas personas predispuestas a los antígenos de la bacteria estreptococo del grupo A betahemolítico, a partir de las dos o tres semanas de provocar una faringoamigdalitis aguda. La fiebre reumática es una complicación tardía que puede afectar cualquier parte del organismo, siendo el principal órgano afectado el corazón, donde puede afectar al pericardio (pericarditis), al miocardio (miocarditis) o al endocardio (endocarditis).
- 53. Cuidado de no confundirse con mononucleosis infecciosa Penicilina benzatínica IM … niños con sospecha de incumplimiento o intolerancia a la penicilina oral
- 54. Si es alérgico a al a penicilina …. Macrólido Como norma general no deben usarse de mas amplio espectro como amoxicilina - clavulánico o cefalosporinas en el tratamiento de la faringoamigdalitis Vo 15 mg /kg/ día cada 12 horas por 5 a 10 días Iv 15 30 mg /kg /día cada 12 horas
- 55. Otitis media aguda La otitis media es la inflamación del oído medio, por lo general, como consecuencia de la disfunción de la trompa de Eustaquio y que, contaminado por bacterias o virus de la nasofaringe, producirá una infección aguda o, a veces crónico
- 57. OTITIS MEDIA AGUDA Etiología Estreptococos pneumoniae (30%) Haemophilus influenzae (20 – 25 %) Moraxella catarralis (10 %) Streptococo piognes Staphilococo aureus
- 58. Clínica Lactante : Irritabilidad niño mayo : El llanto Otalgia El rechazo al alimento Fiebre Síndrome digestivo Hipoacusia Si hay perforación timpánica se añade supuración por el CAE
- 59. Diagnóstico Anamnesis Examen Signo con otoscopio del trago … escasa fiabilidad Escaso pero efectivo … timpanocentesis
- 60. Tratamiento Amoxicilina a dosis altas 80 mg k día La producción de beta-lactamasa a obligado a cambiar de estrategia Antibióticos recomendados Amoxicilina . Ac clavulánico 40mg/kg/día/ 8 horas/ 10 días Cefuroxima axetileno 30 mg /Kg / día/ cada 12 hora por 10 días Claritromicina 15 mg Kg/ día/ cada 12 horas por 10 días
- 62. Sinusitis aguda Infección bacteriana de los senos paranasales que dura menos de 30 días cuyos síntomas se resuelven de forma completa Sub- aguda dura entre 30 y 90 días Aguda recurrente episodios de infección bacteriana de os senos paranasales cada uno de los cuales dura menos del 30 días y separados por intervalos de la menos 10 días durante los cuales el paciente esta asintomático son necesarios 3 episodios en 6 meses o 4 en un año
- 63. Sinusitis bacteriana aguda sobreañadida a una sinusitis crónica Pacientes con tres síntomas respiratorios residuales desarrollan nuevos síntomas respiratorios
- 64. Etiología El germen mas frecuente es el streptococo pneumoniae haemophilus influenzae Moraxella catarralis
- 65. Clínica Existen dos patrones básicos Forma persistente : Persistencia de síntomas respiratorios hasta 10 días puede ser con tos , rinorrea faríngea o nasal , puede acompañarse de halitosis , vómitos , o edema palpebral matutinos y de febrícula
- 66. Aguda grabe Fiebre alta , rinorrea , purulentea durante 3 a 4 días Cefalea Afeccion general Exploracion física Mucosa eritematosa Dolor unilateral de los Cornetes inflamados seno maxilares o frontales edema peri orbitario es indicativo de sinusitis etmoidal
- 67. Se debe tener en cuenta la sinusitis bacteriana en un niños con asma que no mejor atrás una intervención de vías respiratorias
- 68. Exploraciones completarias Rx convencional en proyección oxipito mentoniana de waters Opacidad de los senos Hipertrofia de la mucosa Presencia de nivel de liquido
- 69. TAC Detecta • Sinusitis con complicaciones orbitarias • Sinusitis recurrentes con mala respuesta al tratamiento • Previa a cirugía
- 70. Aspirado de los senos hacer cuando cuando la clínica es agudo o grave y no se responde al tratamiento
- 71. Diagnóstico Con la clínica y confirmado con la radiografía Tener en cuenta los cuerpos extraños en niños pre escolares
- 72. Tratamiento 50% de los niños se curan espontáneamente Amoxicilina 90mg/K/D asociada o no a ac clavulánico a dosis de 6 a 8 mg K/D que se aconseja administrarse a dos dosis Alternativa cefuroxima 30 mg/k/d en dos dosis Si es por neumococo el tratamiento puede fracasar La mejora se aprecia en 24 a 72 horas Debe mantenerse el tratamiento mínimo 10 días y siempre 7 días después de que remitan los síntomas
- 73. Hipertrofia adenoidea Anatomía Las amígdalas faríngeas, también llamadas tonsilas faríngeas, adenoides o vegetaciones, son dos masas de tejido linfoide situadas cerca del orificio interno de las fosas nasales, en el techo de la nasofaringe, justo donde la nariz se une con la boca. Forman parte de las amígdalas.
- 74. Primera defensa del organismo frete a sustancias extrañas Regula la producción de inmunoglobulinas secretoras
- 75. Patología Aguda------- origen vírico Bacteriana estreptococo beta hemolítico del grupo A Junto con las amígdalas palatinas y la amígdala lingual forman el anillo linfático de Waldeyer, que constituye la primera puerta de defensa frente a la infección
- 76. Obstrucción de la vía respiratoria Tras una infección viral o bacteriana las amígdalas se inflaman y se hipertrofian Se transforma en trastornos de las respiración durante el sueño Estos trastornos son causa de retardo en el crecimiento , bajo rendimiento escolar , otitis serosa otitis media
- 77. Otitis serosa Acumulación de líquido o moco en el oído medio. Se origina porque las vegetaciones, que están aumentadas de tamaño, no permiten que los oídos se aireen a través de la trompa de Eustaquio. Esta falta de ventilación origina una presión negativa dentro del oído que es la responsable de que se fabrique moco dentro del propio oído.
- 79. Obstrucción de la vía respiratoria Síntomas diurnos: 1. Respiración oral crónica 2. Obstrucción nasal 3. Habla hiponasal 4. Hiposmia 5. Reducción del apetito 6. Falta de crecimiento escolar 7. Síntomas de insuficiencia cardiaca derecha
- 80. Síntomas nocturnos Ronquido Atragantamiento Boqueo para respirar Apneas francas Sueño intranquilo
- 81. Diagnostico Mediante una historia clínica y exploración otorrinolaringológicas. En ocasiones pueden ser necesarias otras pruebas, que consisten en la introducción de un tubo fino y flexible por la nariz que permite la visualización directa de las vegetaciones
- 82. Tratamiento Tratamiento para faringoamigdalitis Tratamiento para (EBHGA) Adenoidectomía Solo indicado en : Infecciones nasales crónicas Infecciones sinusales crómicas Que no responden a tratamiento medico Niños con tubos de timpanoscopía
- 84. Laringotraqueitis Si es viral es la causa de obstrucción mas frecuente de la vía respiratoria superior Incidencia 3- 6 % entre lo menores de 6 años 20% de las urgencias respiratorias Actualmente solo requieres ingreso entre un 1 a 5 %
- 85. crup Es un cuadro clínico caracterizado por afonía tos seca , y estridor en diferentes grados Causa … laringotraqueitis viral Crup esporádico se diferencia de la de la laringotraqueitis viral en su presentación brusca y la ausencia o escases de sintomas virales previos Dado que son muy parecidos la mayoría de autores no les diferencian en los ensayos clínicos Si hay estridor tener en cuenta epiglotitis y cuerpo extraño
- 86. LTV Mas de 65%------- virus parainfluenzae Virus influenzae A y parainfluenzae 3 -------- cuadros mas graves VSR …….. Picos en invierno Mas en varones Raros a los 3 antes de los 3 meses y después de los 6 años , Pico a los 2 años Micoplasma pheumoniae (bacteriana) poco frecuente
- 87. Patogenia Virus invade las vías respiratorias superiores y se propaga localmente con extensión variable dando diversos cuadros como laringitis , laringotraqueitis Inhibe la función ciliar Puede destruir el epitelio ------- edema submucoso inflamatorio La zona subglótica es la parte mas estrecha de las vías respiratorias su inflación es la responsable del cuadro crupal
- 88. Clínica síntomas de vías respiratorias altas Fiebre Tos ronca Afonía Estridor al 1 o 2 día 3 y 4 días el estridor es máximo Sibilancias en los días siguientes dependiendo del virus y su extensión (laringotraqueitis , bronqiolitis)
- 89. Puede persistir 7 y 14 días La fiebre aunque dura 3 a 4 días se acompaña de un estado favorable se salud del niño Exploración ----- crup variable desde estridor hasta la cianosis y alteración de la conciencia pasando por diferentes etapas de esfuerzo respiratorio ( tirages intercostales y supra esternal ) Conviene disponer de un escore para gravedad y respuesta al tratamiento
- 90. Diagnóstico Clínico Rx de cuello …. Signo de lápiz en proyección antero posterior Diagnostico diferencial …….. Epiglotitis ( actualmente rara con la vacuna contra el aemophilus influenzae tipo b tener en cuenta la ausencia de vacunación El niño generalmente babea …. Sentado , mentón extendido Tener en cuenta cuerpo extraño abseso periamigdalino , estenosis subglótica congénita y laringotraqueitis bacteriana ( complicación) Endoscopia ………………. Sospecha de epiglotitis
- 91. tratamiento Dexametasona es le usado generalmente ( vida media 36 52 horas con gran potencia antiinflamatoria ) oral o parenteral 0.15 – 0.6 mg / k via oral o parenteral dosis única Budesonida corticoide inhalatorio en nebulizaciones queda depositado en la vías aéreas centrales que es el lugar de máxima inflamación de la laringitis dosis 2mg en un volumen total de 8cc Adrenalina racémica probada por mas de 30 años acción en 30 minutos dura 2 horas dosis al 1/1000 0.5 cc hasta 5 cc a los que se añaden 5cc de suero fisiológico y se nebuliza en 20 minutos con un flujo de 5 litros por minuto Repetir la dosis a los 30 o 60 minutos
- 92. Efectos secundarios hipertensión Taquicardia precaución en los que tienen tetralogía de Fallot o trastornos obstructivos del ventrículo izquierdo En la actualidad -------- todos tratado con adrenalina debe ser tratado con corticoides
- 93. Bronquitis Infección bronquial inespecífica Aparece en múltiples enfermedades Bronquitis aguda infantiles
- 94. Bronquitis aguda Después de un infección viral del aparato respiratorio superior El epitelio respiratorio queda invalido por el organismo ------inflamación , liberación de citoquinas Después ------ fiebre y malestar
- 95. Etiología Los virus respiratorios (parainfluenza, virus respiratorio sincitial e influenza) son los responsables de la mayoría de los casos de bronquitis aguda. En los niños mayores de 5 años, también puede esta causada por Mycoplasma pneumoniae y Chlamidia pneumoniae
- 96. Síntomas inicia --- síntomas inespecíficos 3 a 4 días tos perruna productiva o no Unos días después esputo purulento ( no quiere decir infección bacteriana) Vomito si deglute esputo Dolor torácico que empeora con la tos El moco se va haciendo menos espeso 5 a 10 días desaparece la tos El episodio dura 2 semanas
- 97. Hallazgos a la exploración física Depende de la edad de paciente Febrícula con síntomas respiratorios superiores Nasofaringitis , conjuntivitis , rinitis Crepitantes finos y gruesos si el cuadro se agrava RX ---- normal o trama aumentada
- 98. Objetivo del médico Descartar neumonía Diagnostico diferencial
- 99. Tratamiento No existe tratamiento especifico Si es aguda es auto limitada Cambios de postura en lactantes Los niños mayores se sienten mejor en ambientes húmedos No antitusígenos (incrementan el riesgo de sobreinfección) No antihistamínicos ( secan secreciones) Bronquitis crónica ( no se sabe si se pueda aplicar el termino en pediatría)
- 100. Bronco neumonía
- 101. BRONCONEUMONI A
- 102. Es un proceso inflamatorio, casi siempre infeccioso, que afecta al aparato respiratorio, en concreto a la zona más distal de las vías aéreas. Estado de infección aguda del parénquima pulmonar.
- 103. • Infección de inicio violento y repentino que produce inflamación en pulmones y bronquios lo cual genera trastornos respiratorio
- 105. MANIFESTACIONES Es antecedida por los síntomas característicos de catarro o gripe. Fiebre con transpiración y escalofríos por más de tres días. Aumento de Frecuencia respiratoria . Palpitaciones Fatiga y tos intensa
- 106. Inspección Disminución de la movilidad del hemitórax afectado. Ascultación Disminución de ruidos respiratorios, estertores bilaterales o en lado afectado.
- 107. BNM ESTREPTOCOCICA Se caracteriza por un exudado hemorrágico y flegmonoso, pobre en fibrina. La forma más frecuente corresponde en verdad a una bronconeumonía purulenta confluente
- 108. POR ASPIRACIÓN Predominan en lóbulos inferiores y más frecuentemente al lado derecho.La más frecuente es la aspiración de vómitos con contenido gástrico, que produce una inflamación necrotizante, bronquial y alveolar, por la acción corrosiva del ácido. Otra situación frecuente es la aspiración de líquido amniótico.
- 109. FACTORES DE RIESGO Edad < a 3 meses Prematurez y bajo peso al nacer Desnutrición grave Inmunosuprimidos
- 110. SINTOMAS Fiebre Tos Taquipnea Tiraje, aleteo nasal, quejido Cianosis Apneas en el lactante pequeño Signos y síntomas acompañantes: dolor abdominal, puntada de costado.
- 111. Fiebre alta 93% Leucocitosis > 15 000 /mm. Rx de tórax lobar o segmentaria 79% Sin síntomas respiratorios 28% Síntomas gastrointestinales 6% Sólo fiebre 4% Taquipnea 19% Estertores 14%
- 112. BH RX DE TORAX CULTIVO DE SECRECIONES NASOFARINGEO HEMOCULTIVO
- 113. TRATAMIENTO 1. Hidratación. 2. Alimentación 3. Antitérmicos 4. Broncodilatadores 5. Oxigenoterapia 6. ATB Empírico 7. ATB Adecuado 8.-Anti inflamatorios
- 114. Amikacina 15 mg/kg/dia / ev c/12 h. 15 mg/ día Amoxicilina 80-100 mg/Kg/día/ vo c/ 8 h. 2 g /d. Ampicilina 100-200 mg/Kg/día /ev c/6 h. 12 g/d. Azitromicina 10 mg/kg/24 h. 500 mg/día Cefotaxima 100 mg/Kg/día /ev c/ 6-8 h. 12 g/d. Cefuroxima 150 mg/Kg/8 h. 4.5 g/d. Ceftriaxona 50 mg/kg/día/ ev o im c/ 12-24 h. 2-4 g/d. Claritrocina 15 mg/Kg/día/ vo c/12 h. 1 g/d
- 115. bronconeumonía proceso inflamatorio, casi siempre infeccioso, que afecta al aparato respiratorio, en concreto a la zona más distal de las vías aéreas (los bronquios), y a los pulmones.
- 116. La característica dominante de la bronconeumonía es la consolidación parcheada del pulmón..
- 117. La bronconeumonía es una lesión secundaria que aparece generalmente como complicación de una enfermedad. A diferencia de la neumonía, no posee fases evolutivas y el exudado no contiene fibrina o tiene muy poca.
- 118. BRONCONEUMONÍA ESTAFILOCÓCICA El tipo de reacción inflamatoria es la inflamación necrotizante y abscedante. Es una afección secundaria a piodermitis, furunculosis, endocarditis, osteomielitis y otras. Los abscesos se forman a partir de embolias sépticas en arteriolas y capilares. El empiema y el pioneumótorax son acompañantes frecuentes. . El pronóstico de esta forma es muy malo, especialmente la forma primaria en lactantes
- 119. BRONCONEUMONÍA ESTREPTOCÓCICA Se caracteriza por un exudado hemorrágico y flegmonoso, pobre en fibrina. La forma aerógena es más frecuente y corresponde en verdad a una bronconeumonía purulenta confluente. La pleuritis purulenta y el empiema son también frecuentes.
- 120. BRONCONEUMONÍAS POR ASPIRACIÓN También predominan en lóbulos inferiores y más frecuentemente al lado derecho. Los cuerpos extraños pueden producir una estasis de secreciones bronquiales, heridas de la pared con necrosis y neumonía purulenta consecutiva, a menudo gangrenosa
- 121. En la asfixia neonatal aparece meconio en el líquido amniótico y en el pulmón se observan partículas de vérnix caseoso o de meconio y escamas córneas. Como es un fenómeno normal, la distinción suele ser difícil y, al final, la diferencia es sólo cuantitativa. Cuando la aspiración es masiva, puede observarse una bronconeumonía leucocitaria reactiva.
- 122. . La circunstancia más frecuente es la aspiración de vómitos con contenido gástrico, que produce una inflamación necrotizante, bronquial y alveolar, por la acción corrosiva del ácido. Otra situación frecuente es la aspiración de líquido amniótico. El feto respira in utero e inhala líquido amniótico normalmente.
- 126. Neumonía GENERALIDADES: La neumonía es la infección del parénquima pulmonar, causada por la agresión de microorganismos, particularmente virus y bacterias.
- 127. Incidencia Neumonias en lactantes menores de un año 15 a 20 % En niños de de 1 a 5 años 30 a 40 %
- 128. ETIOLOGIA : Es difícil establecer el diagnostico microbiológico en niños debido a las limitaciones técnicas. La mayoría de las neumonías son de origen viral (70%) con pocos episodios graves; en cambio las neumonías bacterianas son menos frecuentes pero producen complicaciones fatales
- 129. Factores de riesgo demográficos. • Sexo: Los varones parecen ser mas afectados por la neumonía que las mujeres. • Edad: Cerca de la mitad de las muertes por neumonía en los niños menores de 5 años ocurren en los primeros 6 meses. Factores de riesgo socioeconómico. • Ingreso familia.
- 130. Epidemiologia Neumonias Años % Neumonías en lactantes Menores de un año 15 – 20 % En niños 1a5 30 – 40 Niños Mas 5 9%
- 131. Etiologia Neonatos Estreptococ o de grupo B Bacterias entéricas gram negativas Listeria nonocitogenes 3 semanas a 3 meses Clamidia chatromatis VSR Parainfluenza 3 Streptococo pheumonia e 4 meses a 4 años VSR Para influenza , Influenza , adenovirus, rinovirus, Ahemófilus influensae, micoplasma neumoniae ,micobateriun tuberculosis idem 5 a 15 Clamidia neumoniae Micoplasma neumoniae idem Micobateriun tuberculosis Estafiloco co aureus
- 135. Exámenes complementarios Rx de tórax ap y lateral Valorar : patrón alveolar , intersticial , alveolo intersticial , o bronco neumónico Derrame pleural En caso de mala evolución se debe repetir la RX a las 48 o 72 horas de iniciado el tratamiento para evaluar la evolución por la imagen En caso de buena respuesta se realiza RX control a 4 semanas
- 136. En sangre Biometría hemática Introdermoreacción mantoux PCR Hemocultivo Gasometría arterial
- 137. Punción diagnostica de liquido pleural si hay derrame Tac torácico en casos de mala evolución Pacientes graves o inmunodeprimidos lavado bronco alveolar , punción pulmonar , o biopsia
- 138. Tratamiento Empírico en la NAC Medidas generales Oxigenoterapia ( de acuerdo a la saturación de O2), aporte de líquidos, tratamiento de la fiebre y del dolor Antibioticoterapia tener encueta varios aspectos: Germen probable para el grupo de edad Características clínicas y radiológicas Historia de contactos (micoplasma neumoniae , VSR, ifuenza) Factores de riesgo para resistencia bacteriana , patrones locales de sensibilidad bacteriana , esquema de inmunizaciones, características del huésped Terapia respiratoria en fase de resolución o componente de bronco espasmo
- 139. Duración del tratamiento De 7 a 10 días en no complicadas 4 a 4 semanas si se sospecha de estafilococo Reevaluar a las 48 horas
- 140. Prevencion Vacunación rubeola , varicela , pertusis Vacuna contra aemofilus y neumocono han reducido considerablemente desde el año 2000 la incidencia de neumonías Evitar mal nutrición y hacimiento
- 141. Factores de riesgo Estreptococo pneumoniae resistente a la penicilina Tratamientos recientes con betalactámicos (últimos 3 meses) Asistencia a guarderias Hospitalización reciente Lactantes menores de 36 meses de edad
- 144. Bronquiolitis Infección respiratoria aguda con afección inflamatoria de las vías aéreas terminales Es la enfermedad mas común en el tracto respiratorio inferior en niños menores de 2 años
- 145. Etiologia VSR Virus influenza A y B Virus parainfluenza Rinovirus Otros
- 146. Factores de Riesgo
- 147. Cuadro clínico Periodo de incubación : irritabilidad --- congestión nasal ,tos leve ,fiebre Después de 2 a 4 días la 40 % de los casos comprometen el tracto respiratorio inferior Tos intensa Signos de insuficiencia respiratoria Taquipnea En menores de 6 meses ----- apnea
- 148. Examen físico Tórax distendido Sibilancias Estertores Alargamiento de la fase respiratoria
- 149. Wood-Dowes Tabla que categoriza la gravedad
- 150. A) alteración leve 0 --- 3 B) alteración moderada 4---7 C) alteración grave 8 o mas
- 151. Diagnostico Clínico Pruebas complementarias Detección de VSR técnicas de inmuno fluorecencia o ELISA, cultivo celular , serología , Oximetría: predice la severidad de la enfermedad Gasometría arterial : Hay hipoxemia en distinto grados Biometría: leucocitosis RX tórax: Atrapamiento aéreo
- 153. Complicaciones Atelectasia Hipoxemia Desequilibrio acido base Infecciones bacterianas Insuficiencia respiratoria aguda
- 154. Criterios de ingreso Historia de apnea so cianosis Niño de cualquier edad o taquipnea Dificultad respiratoria Hipoxemia Menor de dos meses Menor de seis meses con rechazo a la vía oral Niño de cualquier edad con algún grado de deshidratación UCI : dificultad respiratoria sebera Episodios recurrentes de apnea Insuficiencia respiratoria Episodios de apnea incluso con FiO2 40%
- 155. Tratamiento Moderada: medidas generales 02 nebulización con salbutamol o bromuro de ipratropio ( controversial) Nebulisacion con adrenalina racémica Metilprednisolona ( no de rutina) Corticoides inhalados (Dubesonida fluticasona) Antibióticos ( carecen de valor terapéutico)
- 156. Tuberculosis Infección bacteriana contagiosa que compromete principalmente a los pulmones, pero puede propagarse a otros órganos. La especie de bacterias más importante y representativa causante de tuberculosis es Mycobacterium tuberculosis o bacilo de Koch, perteneciente al complejo Mycobacterium tuberculosis
- 157. Bronquiolitis grabe Ingreso a cuidados intensivos Ventilación mecánica Ribavirina se administra en aerosol durante 12 horas diarias por 3 a 5 días
- 158. Tuberculosis Etiopatogenia El agente causal más importante de la tuberculosis es el M. tuberculosis, perteneciente al género Mycobacterium, del cual hacen parte M. bovis, M. africanum y M. microti, entre otros.
- 159. Diagnóstico clínico Debe basarse en la evaluación conjunta de los criterios epidemiológicos, clínicos, de resultados de la tuberculina, radiológicos, histopatológicos y microbiológicos.
- 160. Buscar Anorexia, Fiebre, Poca ganancia de peso, Retraso en el crecimiento, Tos de más de dos semanas y Hepatoesplenomegalia. En escolares y adolescentes, la sudoración y la fiebre de predomino noctur no, tos, pueden ser el cuadro de presentación.
- 161. Prueba PPD M. tuberculosis. El inconveniente que se presenta es que las proteínas utilizadas no son específicas de M. tuberculosis, lo cual lleva a que la prueba tampoco sea específica.
- 162. La prueba de tuberculina s e considera positiva cuando es igual o mayor de 5 mm en los niños que han estado en contacto con un caso de tuberculosis confirmada y en los pacientes inmunosuprimidos Cuando es igual o mayor de 10 mm, se considera positiva en los niños menores de cinco años que habitan en países con alta incidencia de tuberculosis Niños con exposición a adultos i nfectados por VIH, indigentes, inmigrantes, drogadictos, reos, pacientes con linfoma de tipo Hodgkin, leucemia o i nsuficienci a renal. Cuando es igual o mayor de 15 mm, se considera positiva en niños mayores de cuatro años sin factores de riesgo.
- 163. niños con exposición a adultos i nfect ados por VIH, indigentes, inmigrantes, drogadictos, reos, pacientes con linfoma de tipo Hodgkin, leucemia o i nsuf icienci a renal.
- 164. Una PPD positiva no indica una enfermedad activa, solamente que el niño ha estado expuesto a una micobacteria. Una prueba negativa no excluye infección ni enfermedad, ya que los pacientes con compromiso inmunológico pueden no responder a su aplicación
- 165. Los pacientes con enfermedad tuberculosa diseminada (miliar y meníngea), varicela, sarampión, parotiditis, VIH, fiebre tifoidea o lepra, o vacunación con virus vivos atenuados (sarampión, varicela, parotiditis, rubéola o poliomielitis), o con técnica inadecuada en la aplicación o lectura, pueden no responder a la prueba y el resultado se considera como un falso negativo
- 166. Diagnóstico microbiológico El diagnóstico de certeza se hace identificando al M. tuberculosis mediante el cultivo, pero en la población pediátrica es todo un desafío, dada la dificultad de obtener el material
- 167. Se pueden utilizar muest ras de esputo, jugo gást r ico, l íquido cef alorraquídeo, orina, punción ganglionar, biopsia o lavado broncoalveolar; estas se deben enviar en solución salina para lograr la identificación bacteriológica
- 168. Expectoración Los rendimientos bacteriológicos son mejores en los niños mayores de 10 años y en los adolescentes. Se deben obtener tres muestras en días consecutivos. Es importante recordar que la mayoría de los niños menores de cinco años son bacilíferos negativos.
- 169. Criterio radiológico Se debe solicitar radiografía de tórax a todos los niños que sean sintomáticos respiratorios, que tengan una tuberculina positiva o que estén en contacto con adultos o adolescentes con tuberculosis. La radiografía de tórax es útil en el diagnóstico de la tuberculosis en los niños, pero, frecuentemente, no es específica.
- 170. Tratamiento Todo menor de 15 años que este cerca de una persona enferma se le bebe buscar síntomas Todo menor de 5 años se le debe dar tratamiento preventivo ( (cerca de personas enfermas)
- 171. Los métodos empleados para la evaluación son l a t ubercul i na (PPD), l a r adiograf í a de tórax y la exploración clínica, aunque en ocasiones pueden obtenerse muestras de jugo gástrico o de esputo. Si el resultado es negativo y el niño es menor de cinco años, se le administran 5 mg/ kg de isoniazida durante seis meses, con seguimiento cada dos meses durante el tratamiento, y posteriormente, cada seis meses, en busca de enfermedad
- 172. Cuando la madre es bacilífera, el niño debe recibir isoniazida durante tres meses; luego, se le practica una prueba de tuberculina (PPD) y, si es negativa, se le aplica la BCG; si es positiva, se trata por tres meses más y se aplica nuevamente BCG
- 173. El recién nacido tiene poco riesgo de contagio de una madre con tuberculosis, si ella ha iniciado tratamiento dos a tres semanas antes del parto Si a la madre se le diagnostica tuberculosis pulmonar activa antes del parto, debe estudiarse la placenta y, en caso de ser positiva, el neonato debe recibir tratamiento.
- 174. Tuberculosis latente Para tratarla, se administra isoniazida durante nueve meses. Se han estudiado otros esquemas de tratamiento, como la asociación de isoniazida y rifampicina por cuatro meses, la cual ha demostrado mayor seguridad y cumplimiento
- 175. El tratamiento recomendado es el mismo tanto para adultos como para los niños; siguiendo la estrategia de la OMS, debe ser acortado y supervisado Bajo observación de una persona que garantice que el enfermo ingiera los medicamentos antituberculosos
- 176. Isoniazida Cuando se usa en niños, debe asociarse a pi ridoxina, en especial en los recién nacidos y desnutridos. La dosis es de 10 a 15 mg/kg al día Rifampicina La dosis en niños es de 10 a 20 mg/kg al día. La toxicidad hepática es su efecto secundario más importante. Pirazinamida : Previene las recaídas durante el tratamiento. Se utiliza a dosis de 30 mg/kg por día Etanbutol : 15 a 20 mg/kg, y se limita a la fase de iniciación por dos meses.
- 177. Fases La fase inicial, o intensiva, busca eliminar la mayor cantidad de bacilos de forma rápida, la administración de medicamento es diaria y tiene una duración de dos meses a fase de continuación, cuyo fin es erradicar los organismos latentes, dura cuatro meses, en ella la medicación se administra tres veces a la semana
- 178. El esquema utilizado en pediatría dos meses de isoniazida, rifampicina, pirazinamida y etambutol seguidos de cuatro meses con isoni azida y r i fampici na. El cuarto fármaco es el etambutol, que se emplea para prevenir el desarrollo de resistencia a los medicamentos
- 181. Gracias ¡¡¡
